2. 天津医科大学总医院心血管内科,天津 300052
2. Department of Cardiovasology, Tianjin Medical University General Hospital, Tianjin 300052, China
肺动脉高压(pulmonary hypertension,PH)是一种复杂的肺血管疾病,持续性肺循环压力升高会使右心室结构及功能发生变化,超过右心室的代偿能力时出现右心衰竭[1-2]。PH患者早期并没有特异性临床表现,若不及时治疗预后极差[3]。PH患者右心室形态及功能的改变是评估PH患者疾病严重程度的重要因素[4]。研究发现,小梁和乳头肌(trabecula and papillary muscle,TPM)、隔缘肉柱(septomarginal trabecula,SMT)在正常人及左心室心肌病患者的心脏评估中不可忽略,也应被纳入右心室质量的计算中,且右心室TPM、SMT肥大可能是右心室适应后负荷增加的重要改变[5-7]。心脏磁共振(cardiac magnetic resonance,CMR)作为一种无创、无电离辐射的检查手段,能够准确评估PH早期的心室结构改变[4, 6, 8]。本研究应用CMR对右心室心肌质量指数(right ventricular myocardial mass index,RVMMI)、右心室小梁和乳头肌质量指数(right ventricular trabecula and papillary muscle mass index,RVTPMMI)及右心室隔缘肉柱质量指数(right ventricular septomarginal trabecula mass index,RVSMTMI)等右心室形态学参数进行测量,评价PH患者的早期右心室功能受损。
1 资料和方法 1.1 研究对象回顾性纳入2015年1月至2019年1月于天津医科大学总医院经右心导管检查确诊的PH患者。纳入标准:(1)经右心导管检查首诊为PH;(2)CMR检查与右心导管检查间隔不超过14 d;(3)患者无CMR检查禁忌证且CMR图像质量达到诊断要求。排除标准为患者患有严重瓣膜性心脏病、冠心病、心肌病等。CMR诊断右心室功能障碍的标准为右心室射血分数(right ventricular ejection fraction,RVEF)<45%[9]。根据RVEF是否减低将PH患者分为RVEF保留组(RVEF≥45%)和RVEF减低组(RVEF<45%),RVEF保留组PH患者被认为右心室功能处于受损状态,RVEF减低组PH患者被认为存在右心室功能障碍。根据入组PH患者的性别比纳入2014年2月至2016年10月于天津医科大学总医院接受CMR检查的25名健康志愿者为健康对照组,健康志愿者的心率、血压均在正常参考值范围,无CMR检查禁忌证及心肺疾病等病史。本研究通过天津医科大学总医院伦理委员会审批(ZYY-IRB-SOP-016[F]-002-04)。
1.2 设备与方法所有受试者均采用美国GE公司1.5 T Twin-speed Infinity with Excite Ⅱ超导型磁共振扫描仪采集图像,8通道相控阵线圈,同时使用心电门控与呼吸门控。采用二维真稳态进动梯度回波序列,获取左心室垂直长轴位、短轴位及水平长轴位电影图像。成像参数如下:重复时间为3.40~3.60 ms,回波时间为1.50~1.60 ms,翻转角为45°,带宽为125 kHz,视野为35 cm×35 cm,矩阵为224×224,层厚为8 mm,层间距为0 mm,激励次数为1。短轴位扫描范围为心底至心尖覆盖整个左心室和右心室,根据每名受试者的心脏大小采集10~14层,每层图像采集期间屏气时间为8~14 s。
1.3 图像处理将CMR电影图像传输至AW 4.5(Advantage Windows version 4.5)工作站,并应用Report Card 4.0软件进行图像观察、后处理及参数测量。选择短轴位电影序列,将心室的短轴位图像与水平长轴位图像相互参考,确定应描记的层面,手动调节对比度和亮度,以实现心肌、小梁和血池之间的最佳对比度,人工识别舒张末期及收缩末期图像,手动勾画心室心内膜及心外膜轮廓。首先将右心室小梁包括在右心室心肌质量内完成第1次勾画,得到右心室心肌质量(包括右心室游离壁和TPM);然后将右心室小梁排除在右心室心肌质量外进行第2次勾画,得到右心室游离壁质量;2次测量的心肌质量的差值则被认定为右心室TPM质量(测量时间约为20 min)。在短轴位电影序列舒张末期图像上手动勾画SMT轮廓(测量时间为2~3 min)。见图 1。
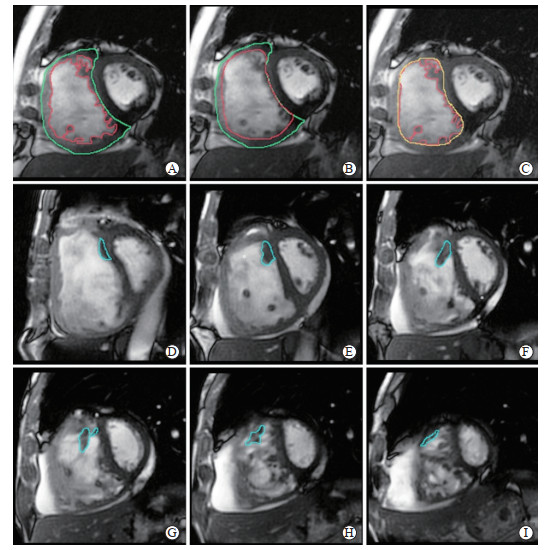
|
图 1 CMR短轴位电影序列图像上右心室TPM及SMT的勾画示意图 Fig 1 Sketch diagram of right ventricular TPM and SMT on CMR short axis cine sequence images A-C: Sketch diagram of TPM. The endocardium is outlined in red and the epicardium is outlined in green. The zone between the red line and the green line is the total right ventricular, which compacts free wall with inclusion of TPM (A); the zone between the red line and the green line represents the right ventricular, which compacts free wall without TPM (B); the zone between the red line and the orange line represents the TPM (C). D-I: Sketch diagram of SMT. The SMT is outlined in blue. SMT arises from the interventricular septum at the lower segment of the crista supraventricularis and terminates at the anterior wall of the apical right ventricular. We identify the SMT next to the septum and draw the outline of each layer of SMT. CMR: Cardiac magnetic resonance; TPM: Trabecula and papillary muscle; SMT: Septomarginal trabecula. |
软件自动生成右心室舒张末期容积、右心室收缩末期容积、右心室每搏输出量、RVEF、右心室心肌质量及右心室SMT质量。将上述得到的指标经体表面积校正后得到相应指数,用于统计学分析。图像处理由1名有3年以上CMR阅片经验的影像科住院医师独立完成。第1次阅片后8周随机抽取15例受试者的图像,由同1名医师进行二次处理,所得数据用于观察者内一致性分析;同时由另外1名有4年以上CMR阅片经验的影像科住院医师对上述15例受试者的图像进行独立、双盲处理,所得数据用于观察者间测量结果的一致性分析。测量RVMMI、RVTPMMI、RVSMTMI所用的时间以第1名住院医师的测量用时为准。
1.4 右心导管检查所有PH患者均行右心导管检查,患者取仰卧位,用Swan-Ganz导管经股静脉穿刺并在X线透视下进入右心房、右心室及主肺动脉,测量相应血流动力学参数,包括收缩期肺动脉压(systolic pulmonary arterial pressure,sPAP)、舒张期肺动脉压(diastolic pulmonary arterial pressure,dPAP)、平均肺动脉压(mean pulmonary artery pressure,mPAP)、肺血管阻力(pulmonary vascular resistance,PVR)、平均右心房压(mean right atrial pressure,mRAP)和混合静脉血氧饱和度(oxygen saturation in mixed venous blood,SvO2)。
1.5 统计学处理应用SPSS 22.0软件对数据进行统计分析。计量资料若符合正态分布且方差齐以x±s表示,两组间比较采用独立样本t检验;3组间比较采用单因素方差分析,多重比较采用最小显著性差异法。计量资料若不符合正态分布或方差不齐则以中位数(下四分位数,上四分位数)表示,两组间比较采用Mann-Whitney U检验;3组间比较采用Kruskal-Wallis H检验,多重比较采用Bonferroni校正法。计数资料以例数和百分数表示,组间比较采用χ2检验。采用组内相关系数(intraclass correlation coefficient,ICC)分析2名观察者间及观察者内RVMMI、RVTPMMI、RVSMTMI测量结果的一致性。50例PH患者各检测指标之间的相关性分析采用Pearson或Spearman相关分析。对RVEF保留组与RVEF减低组间及RVEF保留组与健康对照组间差异有统计学意义的CMR参数进行ROC曲线分析,分别评价这些参数对PH患者右心室功能障碍或受损的诊断价值。检验水准(α)为0.05。
2 结果 2.1 一般临床资料与右心导管检查结果本研究未排除任何病例,共纳入50例PH患者(女40例,占80.0%),其中RVEF保留组17例、RVEF减低组33例,另纳入健康对照25名。RVEF保留组男5例(29.4%),RVEF减低组男5例(15.2%),健康对照组男5例(20.0%),3组间性别构成差异无统计学意义(P=0.490);3组间体表面积差异也无统计学意义[分别为1.65(1.56,1.73)m2、1.62(1.49,1.75)m2、1.59(1.65,1.73)m2,P=0.934]。RVEF保留组、RVEF减低组患者年龄[52(38,60)岁、53(39,61)岁]均大于健康对照组[41(26,46)岁],差异均有统计学意义(P=0.010、0.001)。右心导管检查结果显示,RVEF减低组mPAP、sPAP、dPAP均高于RVEF保留组(P均<0.01)。见表 1。
|
|
表 1 RVEF保留组和RVEF减低组PH患者的右心导管检查结果 Tab 1 Right heart catheterization measurements of PH patients with preserved or reduced RVEF |
2.2 观察者内、观察者间RVMMI、RVTPMMI、RVSMTMI测量结果的一致性分析
随机抽取的15例受试者中RVEF保留组、RVEF减低组、健康对照组分别为4、6、5例。一致性分析结果显示,观察者内和观察者间RVMMI、RVTPMMI、RVSMTMI测量结果的一致性均较好,ICC分别为0.986和0.925、0.923和0.865、0.943和0.899。
2.3 测量RVMMI、RVTPMMI、RVSMTMI所用时间第1名住院医师测量RVMMI、RVTPMMI、RVSMTMI所用时间分别为15(14,18)、20(17,22)、2(2,3)min。
2.4 相关性分析对RVMMI、RVTPMMI、RVSMTMI与部分常规CMR心功能参数及右心导管检查指标进行相关性分析,结果显示RVMMI、RVTPMMI、RVSMTMI与mRAP、mPAP、PVR、右心室舒张末期容积指数(right ventricular end-diastolic volume index,RVEDVI)均呈正相关,与SvO2、RVEF均呈负相关(P均<0.01)。见表 2。
|
|
表 2 右心室质量指数与RHC、CMR心功能参数的相关性分析 Tab 2 Correlation analysis between right ventricular mass indexes and cardiac functional parameters of RHC and CMR |
2.5 健康对照组、RVEF保留组及RVEF减低组CMR参数比较
3组间各CMR参数差异均有统计学意义(P均<0.05),RVEF保留组RVMMI、RVTPMMI、RVSMTMI均高于健康对照组(P均<0.05),而RVEF、RVEDVI、右心室收缩末期容积指数(right ventricular end-systolic volume index,RVESVI)、右心室每搏容积指数(right ventricular stroke volume index,RVSVI)与健康对照组相比差异均无统计学意义(P均>0.05);RVEF减低组RVEDVI、RVESVI、RVMMI、RVTPMMI、RVSMTMI均高于RVEF保留组和健康对照组(P均<0.05),RVEF低于RVEF保留组和健康对照组(P均<0.05)。见表 3。
|
|
表 3 3组受试者CMR心脏功能与结构参数的比较 Tab 3 Comparison of CMR cardiac functional and structural parameters among 3 groups |
2.6 CMR参数评价PH患者右心室功能障碍、早期右心室功能受损的价值
对RVEF保留组与RVEF减低组间差异有统计学意义的右心室CMR参数诊断右心室功能障碍及早期右心室功能受损的效能进行ROC曲线分析,结果如图 2所示,RVMMI、RVTPMMI、RVSMTMI、RVEDVI、RVESVI均对PH患者的右心室功能障碍有较好的诊断效能,AUC值分别为0.864、0.829、0.842、0.832、0.939,最佳临界值分别为33.10 g/m2、10.35 g/m2、1.95 g/m2、77.36 mL/m2、42.86 mL/m2,灵敏度分别为0.765、0.765、0.824、0.941、1.000,特异度分别为0.848、0.818、0.727、0.697、0.818。RVMMI、RVTPMMI、RVSMTMI均对RVEF保留型PH患者的右心室功能受损有良好的诊断效能,AUC值分别为0.894、0.864、0.953,最佳临界值分别为20.40 g/m2、6.75 g/m2、0.85 g/m2,灵敏度分别为0.920、0.920、1.000,特异度分别为0.824、0.824、0.765。
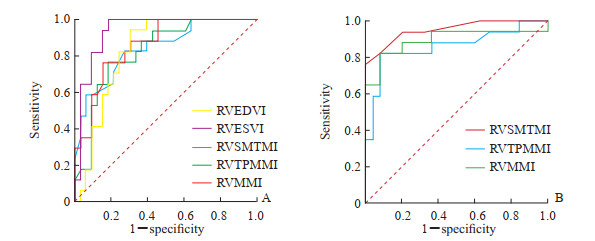
|
图 2 CMR参数评价PH患者右心室功能障碍(A)和RVEF保留型PH患者右心室功能受损(B)的ROC曲线 Fig 2 ROC curves of CMR parameters to evaluate right ventricular dysfunction in PH patients (A) and right ventricular function impairment in PH patients with preserved RVEF (B) CMR: Cardiac magnetic resonance; PH: Pulmonary hypertension; RVEF: Right ventricular ejection fraction; ROC: Receiver operating characteristic; RVEDVI: Right ventricular end-diastolic volume index; RVESVI: Right ventricular end-systolic volume index; RVSMTMI: Right ventricular septomarginal trabecula mass index; RVTPMMI: Right ventricular trabecula and papillary muscle mass index; RVMMI: Right ventricular myocardial mass index. |
3 讨论
本研究中,PH患者的RVMMI、RVTPMMI、RVSMTMI均较健康对照增加,并对RVEF保留型PH患者的右心室功能受损有较好的诊断效能,这说明PH患者的RVEF尚在正常范围内即发生了右心室形态学改变,RVMMI、RVTPMMI、RVSMTMI等形态学指标均较RVEF、RVEDVI等常规心功能指标更早出现适应性改变。
右心室形态呈新月形,壁薄,且对于压力变化的适应能力超过左心室。右心室在形态上与左心室的显著不同之一是右心室有很多粗大的小梁[10]。TPM是凸入心室腔内的复杂肌束网,是心室肌的重要组成部分[7]。SMT是右心室TPM的重要组成部分,起源于室间隔基底部,连于右心室游离壁和室间隔之间[11]。在PH早期,持续增加的肺血管压力会使右心室发生代偿性改变,包括心肌细胞肥大及一定程度的心肌纤维化,从而使右心室壁增厚、出现向心性肥大、收缩力增加以维持足够的RVEF和心输出量,以上这种改变也被称为右心室适应性重构[1, 10, 12]。随着PH的进展,当右心室收缩力的增加无法对抗持续升高的肺动脉压力时,右心室表现出离心性肥大,右心室收缩力减弱,最终出现右心室功能下降。在适应性重构过程中,右心室心肌发生高度小梁化,提示TPM在右心室体积和质量的评估中具有不可忽略的意义[7]。
Vogel-Claussen等[8]在一项针对49例PH患者的研究中发现,RVSMTMI与RVMMI、RVEDVI、RVESVI呈正相关,与RVEF呈负相关,且RVMMI与mPAP、sPAP之间也呈正相关。Dong等[11]针对60例PH患者的研究发现,SMT直径指数、面积指数和质量指数均与RVEF呈负相关。以上研究结果说明,随着RVEF的减低,PH患者的右心室SMT质量及右心室质量均增加。本研究结果显示,RVMMI、RVTPMMI、RVSMTMI与mRAP、mPAP、PVR、RVEDVI均呈正相关,与SvO2、RVEF均呈负相关,说明右心室结构质量指数会随着心功能的下降而增加,可用于反映PH患者心功能减退的严重程度。进一步的ROC曲线分析结果显示,右心室结构质量指数及RVEDVI、RVESVI均对PH患者的右心室功能障碍有较好的诊断效能,这提示右心室结构质量指数与常规CMR心功能参数(RVEF、RVEDVI、RVESVI)均可用于评价PH患者的右心室功能障碍,当PH患者右心室功能出现明显障碍时,右心室通过离心性肥大进行重构,既有心肌的肥大又出现了明显的右心室扩张。
本研究结果还显示,RVEF保留组的RVMMI、RVTPMMI、RVSMTMI均高于健康对照组,而这两组间RVEF、RVEDVI、RVESVI、RVSVI差异均无统计学意义。说明右心室结构质量指数的增加是PH早期右心室重塑过程中的重要改变,能比RVEF等右心室功能参数更早地反映PH患者的早期右心室功能受损,这也再次证明PH早期右心室形态学改变的发生较心功能改变更早、更显著。
本研究中,右心室结构质量指数的测量结果在观察者内及观察者间一致性均较好,说明CMR右心室结构质量的测量有可重复性。此外,与RVMMI、RVTPMMI相比,RVSMTMI的测量用时更短,操作更简便。因此,CMR右心室结构质量指数尤其RVSMTMI为PH患者右心室功能障碍或早期受损的评估提供了一个可能方向,而右心室功能的评估对于PH的治疗及预后评价有重要意义[4, 13]。
本研究存在一些局限性。首先,本研究为单中心研究且样本量较小,研究结果仍需要大样本量研究进一步验证。其次,本研究仅针对结缔组织病相关性、慢性血栓栓塞性2类PH患者,对于是否能代表所有亚型的PH患者还需要进一步探讨。
| [1] |
CASSADY S J, RAMANI G V. Right heart failure in pulmonary hypertension[J]. Cardiol Clin, 2020, 38: 243-255. |
| [2] |
中华医学会心血管病学分会肺血管病学组, 中华心血管病杂志编辑委员会. 中国肺高血压诊断和治疗指南2018[J]. 中华心血管病杂志, 2018, 46: 933-964. |
| [3] |
GALIÈ N, HUMBERT M, VACHIERY J L, GIBBS S, LANG I, TORBICKI A, et al. 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension: the joint task force for the diagnosis and treatment of pulmonary hypertension of the European Society of Cardiology (ESC) and the European Respiratory Society (ERS): endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC), International Society for Heart and Lung Transplantation (ISHLT)[J]. Eur Heart J, 2016, 37: 67-119. |
| [4] |
BRONCANO J, BHALLA S, GUTIERREZ F R, VARGAS D, WILLIAMSON E E, MAKAN M, et al. Cardiac MRI in pulmonary hypertension: from magnet to bedside[J]. Radiographics, 2020, 40: 982-1002. |
| [5] |
DAWES T J W, CAI J S, QUINLAN M, DE MARVAO A, OSTROWSKI P J, TOKARCZUK P F, et al. Fractal analysis of right ventricular trabeculae in pulmonary hypertension[J]. Radiology, 2018, 288: 386-395. |
| [6] |
KARAKUS G, ZENCIRCI E, DEGIRMENCIOGLU A, GÜVENC T S, UNAL AKSU H, YILDIRIM A. Easily measurable, noninvasive, and novel finding for pulmonary hypertension: hypertrophy of the basal segment of septomarginal trabeculation of right ventricle[J]. Echocardiogr Mo Kisco N Y, 2017, 34: 290-295. |
| [7] |
VAN DE VEERDONK M C, DUSOSWA S A, MARCUS J T, BOGAARD H J, SPRUIJT O, KIND T, et al. The importance of trabecular hypertrophy in right ventricular adaptation to chronic pressure overload[J]. Int J Cardiovasc Imaging, 2014, 30: 357-365. |
| [8] |
VOGEL-CLAUSSEN J, SHEHATA M L, LOSSNITZER D, SKROK J, SINGH S, BOYCE D, et al. Increased right ventricular septomarginal trabeculation mass is a novel marker for pulmonary hypertension: comparison with ventricular mass index and right ventricular mass[J]. Investig Radiol, 2011, 46: 567-575. |
| [9] |
ASCHAUER S, KAMMERLANDER A A, ZOTTER-TUFARO C, RISTL R, PFAFFENBERGER S, BACHMANN A, et al. The right heart in heart failure with preserved ejection fraction: insights from cardiac magnetic resonance imaging and invasive haemodynamics[J]. Eur J Heart Fail, 2016, 18: 71-80. |
| [10] |
SANZ J, SÁNCHEZ-QUINTANA D, BOSSONE E, BOGAARD H J, NAEIJE R. Anatomy, function, and dysfunction of the right ventricle: JACC state-of-the-art review[J]. J Am Coll Cardiol, 2019, 73: 1463-1482. |
| [11] |
DONG Y, SUN J Y, YANG D, HE J, CHENG W, WAN K, et al. Right ventricular septomarginal trabeculation hypertrophy is associated with disease severity in patients with pulmonary arterial hypertension[J]. Int J Cardiovasc Imaging, 2018, 34: 1439-1449. |
| [12] |
SHARIFI KIA D, KIM K, SIMON M A. Current understanding of the right ventricle structure and function in pulmonary arterial hypertension[J/OL]. Front Physiol, 2021, 12: 641310. DOI: 10.3389/fphys.2021.641310.
|
| [13] |
任雯, 张璋, 杨帆, 杨振文, 李东. 心脏磁共振心功能指标评估肺动脉高压患者预后的价值[J]. 第二军医大学学报, 2019, 40: 262-269. REN W, ZHANG Z, YANG F, YANG Z W, LI D. Prognosis value of cardiac magnetic resonance cardiac function index in patients with pulmonary hypertension[J]. Acad J Sec Mil Med Univ, 2019, 40: 262-269. |
 2022, Vol. 43
2022, Vol. 43


