2. 海军军医大学(第二军医大学)第二附属医院骨肿瘤科,上海 200003
2. Department of Orthopedic Oncology, The Second Affiliated Hospital of Naval Medical University (Second Military Medical University), Shanghai 200003, China
患者男,65岁,因“骶骨肿瘤术后15年复发伴腰骶部、双下肢疼痛3年,加重1个月”于2019年5月13日收入海军军医大学(第二军医大学)第二附属医院。患者15年前因骶尾部脊索瘤在当地医院行后路骶骨脊索瘤切除术,术后无放射治疗和化疗。11年前患者体检时发现肿瘤复发,予放射治疗(具体治疗时间及剂量不详);3年前无明显诱因出现腰骶部疼痛,劳累后加重,休息后缓解,夜间疼痛明显,症状渐进性加重;2年前出现大小便功能障碍,未予特殊处理;1个月前腰骶部及双下肢疼痛症状明显加重,行走受限。2019年3月21日于外院行腰椎MRI检查示腰骶部不规则稍长T1、T2软组织肿块影,弥散加权成像为高信号,局部向盆腔内侵犯,骶骨及髂骨多发骨质破坏,骶管被填充,周围软组织边界不清,右侧臀中肌见条片状高信号;L3~4水平软组织影突向椎管内,硬脊膜囊受压;L3/4、L4/5椎间盘稍向后方突出,后方硬脊膜囊稍受压,两侧隐窝变窄。入院体格检查:腰椎生理弯曲存在,腰椎活动明显受限,腰骶部可见长约12 cm瘢痕,肤色、肤温可。腰骶部棘突、棘突间隙及棘突旁有压痛、叩击痛,无放射痛,双侧椎间孔挤压试验阴性,臂丛神经牵拉试验阴性。会阴区及双下肢触觉、痛温觉减退,位置觉、震动觉未见异常。四肢肌张力增高,肌肉无明显萎缩,双下肢髂腰肌、股四头肌、股二头肌、半腱肌、半膜肌、胫前肌、小腿三头肌肌力4-级,双足踇趾背伸、跖屈肌力4-级。肛门反射减弱。双侧膝腱反射、跟腱反射减弱。双侧直腿抬高试验50°阳性,加强试验阳性。双侧巴宾斯基征弱阳性。入院后完善腰椎正侧位X线片、腰骶部CT和增强MRI等影像学检查,以及血常规、肝肾功能、血生化、肿瘤标志物等相关实验室检查,评估肿瘤复发情况,制定治疗方案,排除手术禁忌症。于2019年5月21日在海军军医大学(第二军医大学)第二附属医院行全身麻醉下后路腰骶椎肿瘤切除重建内固定术(图 1),术中见L5~S2软组织放射治疗后变硬,L3~4棘突位置上方可见约5 cm×4 cm呈红褐色肿瘤组织,包膜不完整,边界不清,与周围组织粘连,突入椎管内,压迫L3~4水平硬脊膜囊及神经根,于放大镜下从肿瘤组织包膜外正常组织分离并扩大切除完整肿瘤组织。另一肿瘤位于S1~3水平前侧,大小约10 cm×4 cm,包膜尚完整,与周围组织轻度粘连。探查见L5~S1水平椎管内及左侧L5神经根被肿瘤组织侵袭,结扎离断左侧L5神经根。分离显露双侧髂骨翼,探查见髂骨及周围软组织部分被肿瘤组织侵袭,将骶骨连同双侧部分髂骨翼分块完全切除至正常骨质,扩大切除周围软组织。皮肤给予常规中线缝合。术后给予五水头孢唑林钠(每8 h 1次,每次1 g)预防感染,伤口定期换药,密切观察伤口变化,若有异常分泌物及时取异常分泌物及组织进行细菌+真菌培养,并保持会阴部清洁。
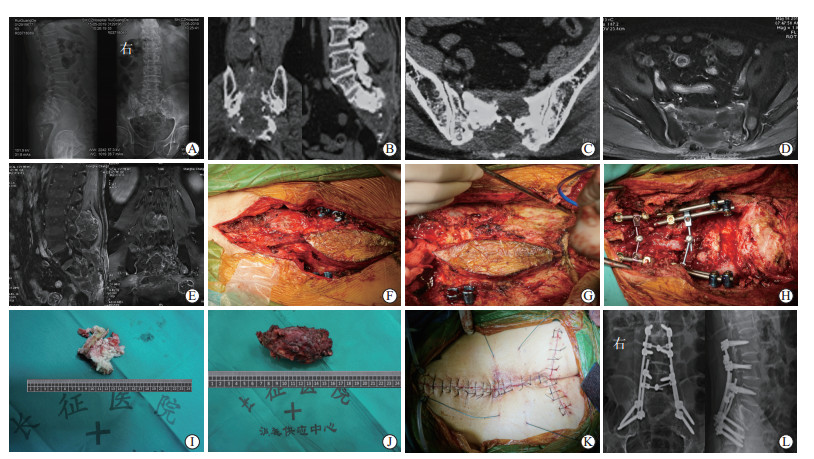
|
图 1 患者的后路腰骶椎肿瘤切除重建内固定术资料图 A:术前腰骶部正侧位X线片可见S1以下骨质缺损;B:CT冠状面和矢状面见L2棘突下部、L3棘突全部和S1骨质溶骨性破坏,部分髂骨受累,椎旁软组织肿块形成,骶尾部脊髓受压;C:CT水平面见骨质溶骨性破坏;D:增强磁共振水平面见肿瘤呈不均匀强化,形状较规则;E:增强磁共振冠状面和矢状面见肿瘤呈一大一小,且已侵犯至皮下;F:术中采用“人”字形切口;G:扩大切除肿瘤并梭形切除骶尾部被肿瘤侵犯的皮肤;H:术中给予双棒固定;I:腰部切下的肿瘤组织;J:骶尾部切下的肿瘤组织;K:伤口采用减张缝合;L:术后腰骶椎正侧位X线片. CT:计算机断层扫描. |
术后骶尾部出现伤口愈合不良并继发感染、坏死(图 2A),于2019年9月29日行全身麻醉下骶尾部清创+负压封闭引流术,术后根据细菌和真菌培养结果调整抗生素使用情况,创面情况无明显改善,骶尾部出现一约12 cm×6 cm×4 cm空腔,表面附有大量白色坏死组织及分泌物(图 2B)。因创面空腔较大,于2019年10月24日在海军军医大学(第二军医大学)第二附属医院普外科协作下行骶尾部坏死组织清除+腹直肌肌皮瓣带蒂移植(图 2C)+腹部探查+膀胱镜探查术,手术顺利。术后患者的白细胞计数、中性粒细胞百分比和超敏CRP持续较高,术后当天白细胞计数16.0×109/L,中性粒细胞百分比0.896、超敏CRP 705.4 mg/L。术后伤口2~3 d换药1次,腹部和骶尾部伤口局部裂开(图 2D、2E),取伤口渗出液行细菌+真菌培养、涂片检查,先后培养出肠球菌属、白念珠菌、鲍曼不动杆菌、铜绿假单胞菌、变形杆菌属、肠杆菌属、大肠埃希菌、肺炎克雷伯菌等。根据培养结果先后给予头孢曲松钠(每次2 g,每日2次)、盐酸万古霉素(每次500 mg,每8 h 1次)、哌拉西林钠舒巴坦(每次5 g,每8 h 1次)、亚胺培南西司他丁钠(每次0.5 g,每8 h 1次)、头孢哌酮钠舒巴坦钠(每次6 g,每日2次)、阿米卡星(每次0.4 g,每8 h 1次)、美罗培南(每次1 g,每12 h 1次)等抗炎治疗。经治疗后各项炎症指标逐渐改善,抗生素治疗2个月后伤口渗出明显减少,基本愈合,于2019年12月30日出院。出院时血液检查示白细胞计数11.13×109/L,中性粒细胞百分比0.724,超敏CRP 59.28 mg/L。出院后患者继续口服复方磺胺甲
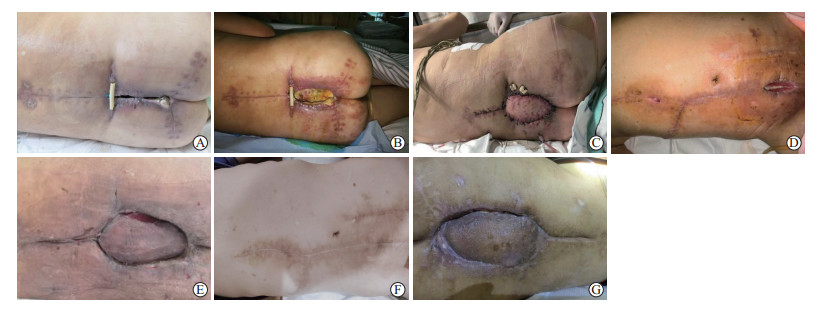
|
图 2 腹直肌肌皮瓣移植治疗骶尾部伤口感染合并大面积皮肤缺损 A:后路腰骶椎肿瘤切除重建内固定术后1个月伤口未愈合;B:清创后创面皮肤缺损合并感染;C:腹部取腹直肌肌皮瓣覆盖骶尾部缺损创面;D:术后腹部创面出现局部不愈合合并感染;E:术后腹直肌肌皮瓣局部愈合不佳合并感染;F:术后3个月腹部创面愈合,感染治愈;G:术后3个月骶尾部创面愈合,感染治愈. |
2 讨论
脊索瘤属于骶尾部常见的恶性肿瘤,其早期症状多不明显或无症状,发现时多已很大且广泛侵犯周围骨质和软组织,手术是其主要的治疗方法[1]。脊索瘤术后复发率高,局部复发率达43%~85%[2-3]。肿瘤复发意味着患者需要面临再次手术,而反复手术会导致骶骨肌肉变弱、血供破坏、瘢痕形成、周围骨和软组织丢失。完全切除肿瘤有利于控制局部复发,但肿瘤切除后易形成巨大的空腔,有研究报道空腔的直径可达6.5~35.8 cm[4-5]。
骶尾部肿瘤术后皮肤大面积缺损是一个棘手的问题。临床治疗骶骨皮肤缺损的手术方法主要包括局部皮瓣、皮肤移植、肌肉皮瓣和游离皮瓣等,但效果均不理想[6-9]。近些年V-Y皮瓣已被广泛用于皮肤缺损重建,然而V-Y皮瓣也存在容易破坏臀大肌的血供而影响患者术后臀部步态的问题,且放射治疗后V-Y皮瓣容易坏死不适合有臀部放射治疗史的患者[10-11]。本例患者有骶尾部放射治疗史,使用V-Y皮瓣治疗术后骶尾部空腔并皮肤感染变得不可靠。寻找一个理想的皮瓣有效的填充空腔、控制感染、防止其他并发症发生是迫切需要解决的问题。对于巨大空腔合并感染的患者,丰富的肌肉组织可以增加局部的血供并给创面提供组织氧合和多种抗生素因子来有效促进伤口愈合[12-14],同时它贴合到基底不规则的伤口上完全消除死腔也可以有效降低复发或继发感染的风险[15]。带蒂皮瓣恰好具有这些优势:首先,带蒂皮瓣丰富的血供可以提高术后皮瓣的存活率,并有效控制软组织和骨感染[16];其次,带蒂皮瓣可以解决皮肤外露的问题,杜绝外来细菌再次侵入。由于这些优点,带蒂肌肉皮瓣比筋膜皮瓣或穿支皮瓣更适用于感染创面[12-13]。
纵行腹直肌肌皮瓣由足够的软组织和皮肤组成,可用于覆盖血管性较差的大面积缺损创面[16]。该皮瓣血管丰富,血管化良好的肌肉能有效控制感染并促进伤口愈合,且供区并发症的发病率很低,尤其当前直肌鞘充分闭合时,经骨盆的腹直肌肌皮瓣不进入腹腔,因此避免了潜在的腹腔内并发症;而且皮瓣供区远离病变部位,不受肿瘤切除和辅助放射治疗的影响。目前,关于带蒂腹直肌肌皮瓣治疗骶尾部肿瘤术后伤口皮肤缺损的文献共检索到4篇24例患者[17-20],暂无治疗骶尾部肿瘤合并感染的报道。其中1篇应用带蒂腹直肌肌皮瓣修复躯干感染创面的回顾性病例系列研究中,10例患者均获得完全治愈[16]。尽管带蒂腹直肌肌皮瓣治疗骶尾部肿瘤术后皮肤缺损合并感染不是十全十美的方法,但是对于骶尾部大面积缺损合并伤口感染的患者,快速治愈皮肤缺损和伤口感染,保证患者的生命安全是重中之重。在海军军医大学(第二军医大学)第二附属医院普外科的协作下,本例患者最终经带蒂腹直肌肌皮瓣手术治疗并取得较好的效果。
众所周知,骶尾部脊索瘤手术风险大、手术难度高、术后并发症多,让许多骨科医师望而却步。总结本次治疗经验,需注意以下几点。(1)主刀医师术前应根据影像资料进行伤口愈合情况预估,告知患者及家属必要时术中一期进行皮瓣移植手术,术中切除肿瘤后应再次进行皮肤愈合评估,当2次评估均表明伤口存在愈合不佳或坏死风险,应一期进行皮瓣移植手术,这样可以有效避免术后伤口愈合不佳、坏死或感染。尽管一期手术创伤较大,但可以有效减少患者手术次数和手术痛苦,若患者身体耐受度低,一期风险大,可选择术后尽早二期手术治疗。(2)对于感染创面的皮瓣,术前感染控制十分重要,术前有效降低各项炎症指标,改善患者营养情况,术中彻底清除坏死及炎症组织,术后及时换药,根据细菌和真菌药敏培养结果及时调整抗生素,能提高术后感染的控制率和皮瓣的成活率。(3)多团队协作。该手术在医院普外科医师团队协作下开展,在皮瓣选择方面他们更加专业,只有保证皮瓣成活才能提高术后感染控制和伤口愈合的概率。(4)前后联合手术。该手术先行仰卧位腹直肌肌皮瓣移植术,分离形成可容纳肌皮瓣穿至骶尾部创面的通路,然后在关节镜套下将皮瓣容纳后暂时置入腹腔内,之后翻身俯卧位行骶尾部坏死组织清除,清除完毕后覆盖带蒂皮瓣缝合伤口。(5)存在腹部感染风险。该手术伤口是一个感染伤口,因为创面较大,感染未彻底控制,因此术后腹部感染风险高。
| [1] |
FARSAD K, KATTAPURAM S V, SACKNOFF R, ONO J, NIELSEN G P. Sacral chordoma[J]. Radiographics, 2009, 29: 1525-1530. DOI:10.1148/rg.295085215 |
| [2] |
VAN WULFFTEN PALTHE O D R, TROMP I, FERREIRA A, FIORE A, BRAMER J A M, VAN DIJK N C, et al. Sacral chordoma: a clinical review of 101 cases with 30-year experience in a single institution[J]. Spine J, 2019, 19: 869-879. DOI:10.1016/j.spinee.2018.11.002 |
| [3] |
RUGGIERI P, ANGELINI A, USSIA G, MONTALTI M, MERCURI M. Surgical margins and local control in resection of sacral chordomas[J]. Clin Orthop Relat Res, 2010, 468: 2939-2947. DOI:10.1007/s11999-010-1472-8 |
| [4] |
WEITAO Y, QIQING C, SONGTAO G, JIAQIANG W. Use of gluteus maximus adipomuscular sliding flaps in the reconstruction of sacral defects after tumor resection[J/OL]. World J Surg Oncol, 2013, 11: 110. DOI: 10.1186/1477-7819-11-110.
|
| [5] |
RUGGIERI P, ANGELINI A, PALA E, MERCURI M. Infections in surgery of primary tumors of the sacrum[J]. Spine, 2012, 37: 420-428. DOI:10.1097/BRS.0b013e3182213a44 |
| [6] |
刘毅, 张绪生, 张诚, 蔡黔, 张鲜英, 肖斌, 等. 褥疮的临床分型及手术治疗原则[J]. 中国修复重建外科杂志, 2007, 21: 932-936. |
| [7] |
MENKE H. [Infected decubitus ulcer][J]. Langenbecks Arch Chir Suppl Kongressbd, 1997, 114: 517-520. |
| [8] |
GROLLEAU J L, COLLIN J F, CHAVOIN J P, COSTAGLIOLA M. [Iliac transosseous transposition of rectus abdominis muscle flap to cover a sacral pressure sore][J]. Ann Chir Plast Esthet, 1994, 39: 128-131. |
| [9] |
LEMAIRE V, BOULANGER K, HEYMANS O. Free flaps for pressure sore coverage[J]. Ann Plast Surg, 2008, 60: 631-634. DOI:10.1097/SAP.0b013e31812c1465 |
| [10] |
LI J H, XING X, LI P, XU J. Transposition movement of V-Y flaps for facial reconstruction[J]. J Plast Reconstr Aesthet Surg, 2007, 60: 1244-1247. DOI:10.1016/j.bjps.2006.10.011 |
| [11] |
KOH P K, TAN B K, HONG S W, TAN M H, TAY A G, SONG C, et al. The gluteus maximus muscle flap for reconstruction of sacral chordoma defects[J]. Ann Plast Surg, 2004, 53: 44-49. DOI:10.1097/01.sap.0000106423.87203.a3 |
| [12] |
KIM S W, HAN S C, HWANG K T, AHN B K, KIM J T, KIM Y H. Reconstruction of infected abdominal wall defects using latissimus dorsi free flap[J]. ANZ J Surg, 2013, 83: 948-953. DOI:10.1111/j.1445-2197.2012.06286.x |
| [13] |
KIM Y H, YOUN S K, KIM J T, KIM S W, YI H J, KIM C Y. Treatment of the severely infected frontal sinus with latissimus dorsi myocutaneous free flaps[J]. J Craniofac Surg, 2011, 22: 962-966. DOI:10.1097/SCS.0b013e31820fe2d8 |
| [14] |
GOSAIN A, CHANG N, MATHES S, HUNT T K, VASCONEZ L. A study of the relationship between blood flow and bacterial inoculation in musculocutaneous and fasciocutaneous flaps[J]. Plast Reconstr Surg, 1990, 86: 1152-1162. DOI:10.1097/00006534-199012000-00019 |
| [15] |
HAYAMI S, HOTTA T, TAKIFUJI K, IWAHASHI M, MITANI Y, YAMAUE H. Reconstruction of an infected recurrent ventral hernia after a mesh repair using a pedicled tensor fascia lata flap: report of two cases[J]. Surg Today, 2009, 39: 811-817. DOI:10.1007/s00595-008-3933-1 |
| [16] |
YOON C S, KIM C G, KIM H, KIM K N. Reconstruction of infected trunk wounds with pedicled rectus abdominis musculocutaneous flaps: a retrospective case series[J]. J Wound Care, 2018, 27: S4-S11. |
| [17] |
MILES W K, CHANG D W, KROLL S S, MILLER M J, LANGSTEIN H N, REECE GP, et al. Reconstruction of large sacral defects following total sacrectomy[J]. Plast Reconstr Surg, 2000, 105: 2387-2394. DOI:10.1097/00006534-200006000-00012 |
| [18] |
GLATT B S, DISA J J, MEHRARA B J, PUSIC A L, BOLAND P, CORDEIRO P G. Reconstruction of extensive partial or total sacrectomy defects with a transabdominal vertical rectus abdominis myocutaneous flap[J]. Ann Plast Surg, 2006, 56: 526-531. DOI:10.1097/01.sap.0000205772.15061.39 |
| [19] |
ALPER M, BILKAY U, KEÇECI Y, CELIK N, SABAH D, ZILELI M, et al. Transsacral usage of a pure island TRAM flap for a large sacral defect: a case report[J]. Ann Plast Surg, 2000, 44: 417-421. DOI:10.1097/00000637-200044040-00011 |
| [20] |
CHEONG Y W, SULAIMAN W A, HALIM A S. Reconstruction of large sacral defects following tumour resection: a report of two cases[J]. J Orthop Surg (Hong Kong), 2008, 16: 351-354. DOI:10.1177/230949900801600317 |
 2022, Vol. 43
2022, Vol. 43


