随着加速康复外科(enhanced recovery after surgery,ERAS)理念的逐渐普及,麻醉科医师愈加重视如何改善外科手术患者围手术期预后[1]。静脉应用利多卡因在改善外科手术患者预后方面表现出潜在价值,围手术期静脉应用利多卡因可减轻患者术后疼痛、缩短胃肠道功能恢复时间、减少术后并发症,还可发挥脑保护作用等[2-5]。但这些研究普遍为样本量较小的临床试验,证据质量较差且结果不一。因此,利多卡因改善外科手术患者尤其是结直肠肿瘤患者围手术期结局的效果仍存争议。本研究通过meta分析评价静脉输注利多卡因对结直肠肿瘤患者围手术期预后的影响,以期为临床实践提供更充分的证据。
1 资料和方法 1.1 检索策略通过计算机检索PubMed、Embase、Web of Science等外文数据库及中国知网、万方数据、中国生物医学文献服务系统(SinoMed)等中文数据库,搜集公开发表的有关静脉输注利多卡因对结直肠肿瘤患者围手术期预后影响的随机对照试验(randomized controlled trial,RCT)研究,检索时限均从建库至2021年2月18日。检索采用主题词与自由词相结合的形式,并限制研究类型为RCT。中文检索词包括结直肠肿瘤、利多卡因、静脉等,英文检索词包括lidocaine、lignocaine、colonic neoplasms、rectal neoplasms、colorectal neoplasms、infusions、intravenous、randomized controlled trial、RCT等。根据不同数据库的检索规则,将以上检索词自由组合。
1.2 文献纳入与排除标准纳入标准:(1)研究类型为RCT;(2)研究对象为美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅲ级、全身麻醉下择期行肿瘤切除术的结直肠肿瘤患者,年龄、性别不限;(3)干预措施为试验组静脉输注利多卡因,对照组输注安慰剂或为空白对照;(4)结局指标包括术后4、12、24、48 h患者静息时疼痛视觉模拟量表(visual analogue scale,VAS)评分,患者术后首次排气时间、首次排便时间,术后恶心呕吐发生率,以及总住院时长。VAS评分标准:0分,无痛;1~3分,轻度疼痛(睡眠不受影响);4~6分,中度疼痛(影响睡眠);7~10分,重度疼痛(严重影响睡眠)。
排除标准:(1)非中、英文文献;(2)重复发表;(3)无结局指标数据的研究。
1.3 文献筛选与资料提取检索得到文献后,阅读文献题目和摘要,必要时阅读全文对文献进行筛查,根据纳入和排除标准确定纳入文献。如有需要,通过邮件、电话联系原始研究作者获取未确定但对本研究非常重要的信息。由2名研究者独立筛选文献、提取资料并交叉核对。如有分歧,则通过讨论由第3名研究者仲裁决定。资料提取内容包括:(1)纳入研究的基本信息;(2)研究对象的基线特征和干预措施;(3)偏倚风险评价的关键要素;(4)结局指标和结果测量数据。连续性数据以均值和标准差的形式提取,若文献中仅提供四分位数,则采用Hozo等[6]提供的换算方法进行转换。
1.4 质量评价采用Cochrane手册推荐的RCT偏倚风险评估工具进行偏倚风险评价[7]。评价条目包括:(1)随机序列的产生;(2)是否实施分配隐藏方案;(3)是否实施盲法;(4)结果数据的完整性;(5)选择性报告研究结果;(6)其他偏倚来源。由2位研究者独立评价纳入研究的偏倚风险,并交叉核对结果。如有分歧,则通过讨论或由第3名研究者仲裁决定。
1.5 统计学处理采用Cochrane协作网提供的RevMan 5.4软件进行统计分析。计量资料采用均数差(mean difference,MD)为效应分析统计量,二分类变量采用RR为效应分析统计量,各效应量均提供其95% CI。对纳入文献进行异质性检验,若各文献间P≥0.1且I2≤50%,表明无异质性,采用固定效应模型进行meta分析;若P < 0.1或I2>50%,表明存在异质性,采用随机效应模型进行meta分析。分析异质性来源,并对可能的因素进行亚组分析。meta分析的检验水准(α)为0.05。绘制漏斗图评价纳入文献的发表偏倚。
2 结果 2.1 检索结果及文献特征初筛共获得文献225篇,通过查阅初筛文献所引用的参考文献后补充文献7篇,共搜集232篇文献。阅读文献题目和摘要后,剔除重复文献、综述及系统评价等共192篇;阅读全文后,因不符合纳入标准或数据不全等剔除28篇,最终纳入12项RCT研究[4-5, 8-17]。文献筛选流程见图 1。

|
图 1 文献筛选流程图 Fig 1 Flow diagram of literature screening |
纳入研究的基本特征见表 1。12项RCT研究[4-5, 8-17]共纳入656例患者,因2项RCT[11-12]研究中设置硬膜外应用利多卡因试验组,排除这些患者后,共计616例患者最终纳入本次分析。其中,307例患者接受静脉输注利多卡因,309例患者接受同样方法输注安慰剂或为空白对照。6项RCT研究[5, 8-10, 16-17]的手术方式为腹腔镜手术,另外6项研究[4, 11-15]为开放手术。
|
|
表 1 纳入研究的基本特征 Tab 1 Characteristics of included studies |
2.2 文献质量评价结果
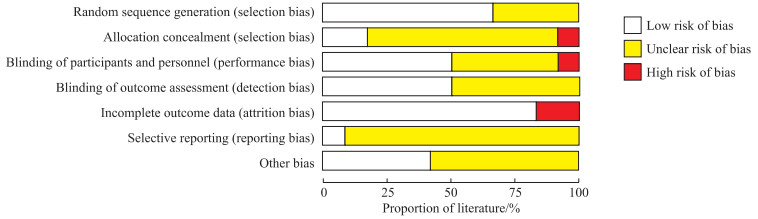
纳入研究的偏倚风险评价结果见图 2。使用Cochrane偏倚风险评估工具进行评估,4篇文献[12-15]未提及是否采用随机序列分组;9篇文献[4-5, 8, 10, 12-13, 15-17]未提及是否实施分配隐藏,1篇文献[15]未施行分配隐藏存在高风险选择偏倚;5篇文献[10, 13, 15-17]未提及是否对患者和医师采用盲法,1篇文献[15]未对医师采用盲法存在高风险实施偏倚;6篇文献[4, 13-17]未提及是否对结果评价实施盲法;2篇文献[8-9]主要结果数据有缺如,存在高风险失访偏倚。
|
图 2 纳入研究的偏倚风险评估 Fig 2 Evaluation of bias risk of the included studies |
2.3 meta分析结果 2.3.1 患者术后疼痛VAS评分
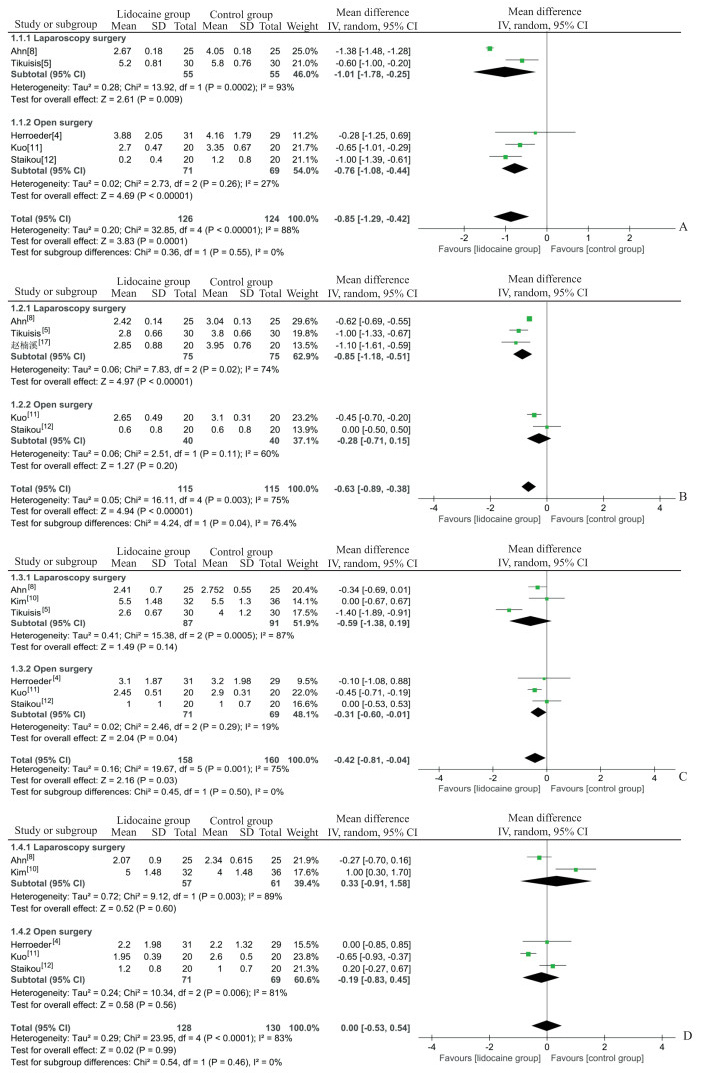
5项RCT研究[4-5, 8, 11-12]比较了患者术后4 h疼痛VAS评分,其中2项[5, 8]为腹腔镜手术,3项[4, 11-12]为开放手术。meta分析结果表明,静脉输注利多卡因组患者术后4 h VAS评分低于对照组(MD=-0.85,95% CI -1.29~-0.42,P=0.000 1),各研究间存在显著异质性(I2=88%,P<0.000 01)。亚组分析结果显示,静脉输注利多卡因可改善腹腔镜手术和开放手术患者术后4 h VAS评分(MD=-1.01,95% CI-1.78~-0.25,P=0.009;MD=-0.76,95% CI -1.08~-0.44,P < 0.000 01),且开放手术亚组中各研究间异质性较小(I2=27%,P=0.26)。见图 3A。
|
图 3 利多卡因组与对照组患者术后不同时刻静息状态下疼痛VAS评分的meta分析 Fig 3 Meta-analysis of VAS scores under resting state at different time points after operation between lidocaine group and control group A: VAS scores 4 h after operation; B: VAS scores 12 h after operation; C: VAS scores 24 h after operation; D: VAS scores 48 h after operation. VAS: Visual analogue scale; SD: Standard deviation; IV: Inverse variance; CI: Confidence interval. |
5项RCT研究[5, 8, 11-12, 17]比较了患者术后12 h VAS评分,其中3项[5, 8, 17]为腹腔镜手术,2项[11-12]为开放手术。meta分析结果表明,静脉输注利多卡因组患者术后12 h VAS评分低于对照组(MD=-0.63,95% CI -0.89~-0.38,P < 0.000 01),各研究间存在显著异质性(I2=75%,P=0.003)。亚组分析结果显示,腹腔镜手术中静脉输注利多卡因组患者术后12 h VAS评分低于对照组(MD=-0.85,95% CI -1.18~-0.51,P < 0.000 01),但开放手术患者术后12 h VAS评分与静脉输注利多卡因无关(MD=-0.28,95% CI -0.71~0.15,P=0.20)。见图 3B。
6项RCT研究[4-5, 8, 10-12]比较了患者术后24 h VAS评分,其中3项[5, 8, 10]为腹腔镜手术,3项[4, 11-12]为开放手术。meta分析结果表明,静脉输注利多卡因组患者术后24 h VAS评分低于对照组(MD=-0.42,95% CI -0.81~-0.04,P=0.03),各研究间存在显著异质性(I2=75%,P=0.001)。亚组分析结果显示,开放手术中静脉输注利多卡因可降低患者术后24 h VAS评分(MD=-0.31,95% CI-0.60~-0.01,P=0.04),且各研究间异质性较小(I2=19%,P=0.29);但腹腔镜手术患者术后24 h VAS评分与静脉输注利多卡因无关(MD=-0.59,95% CI -1.38~0.19,P=0.14)。见图 3C。
5项RCT研究[4, 8, 10-12]比较了患者术后48 h VAS评分,其中2项[8, 10]为腹腔镜手术,3项[4, 11-12]为开放手术。meta分析结果表明,静脉输注利多卡因组患者与对照组患者术后48 h VAS评分差异无统计学意义(MD=0.00,95% CI -0.53~0.54,P=0.99),各研究间存在显著异质性(I2=83%,P < 0.000 1)。亚组分析结果显示,腹腔镜手术和开放手术中静脉输注利多卡因与患者术后48 h VAS评分均无关(MD=0.33,95% CI -0.91~1.58,P=0.60;MD=-0.19,95% CI -0.83~0.45,P=0.56)。见图 3D。
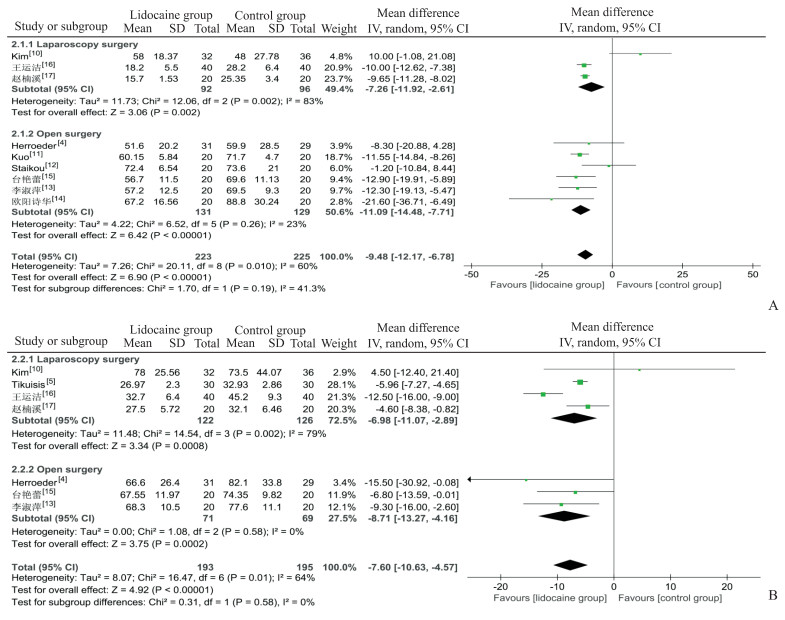
2.3.2 患者术后胃肠功能恢复术后排气、排便是结直肠肿瘤患者术后胃肠功能恢复的重要指标,直接影响患者住院时长。9项RCT研究[4, 10-17]比较了静脉输注利多卡因组与对照组患者术后首次排气时间,其中3项[10, 16-17]为腹腔镜手术,6项[4, 11-15]为开放手术。meta分析结果显示,静脉输注利多卡因可缩短结直肠肿瘤患者术后首次排气时间(MD=-9.48,95% CI -12.17~-6.78,P < 0.000 01),各研究间存在显著异质性(I2=60%,P=0.01)。亚组分析结果显示,静脉输注利多卡因可缩短腹腔镜手术和开放手术患者术后首次排气时间(MD=-7.26,95% CI -11.92~-2.61,P=0.002;MD=-11.09,95% CI -14.48~-7.71,P < 0.000 01),且开放手术亚组各研究间异质性较小(I2=23%,P=0.26)。见图 4A。
|
图 4 利多卡因组与对照组患者术后胃肠功能恢复的meta分析 Fig 4 Meta-analysis of postoperative gastrointestinal function recovery between lidocaine group and control group A: The first time to pass flatus after operation; B: The first time to defecation after operation; SD: Standard deviation; IV: Inverse variance; CI: Confidence interval. |
7项RCT研究[4-5, 10, 13, 15-17]比较了静脉输注利多卡因组与对照组患者术后首次排便时间,其中4项[5, 10, 16-17]为腹腔镜手术,3项[4, 13, 15]为开放手术。meta分析结果显示,静脉输注利多卡因可缩短结直肠肿瘤患者术后首次排便时间(MD=-7.60,95% CI -10.63~-4.57,P < 0.000 01),各研究间存在显著异质性(I2=64%,P=0.01)。亚组分析结果显示,静脉输注利多卡因可缩短腹腔镜手术和开放手术患者术后首次排便时间(MD=-6.98,95% CI -11.07~-2.89,P=0.000 8;MD=-8.71,95% CI -13.27~-4.16,P=0.000 2),且开放手术亚组各研究间异质性较小(I2=0%,P=0.58)。见图 4B。
2.3.3 患者术后恶心呕吐的发生率6项RCT研究[4-5, 8, 10, 16-17]比较了静脉输注利多卡因组与对照组患者术后恶心呕吐的发生率,其中5项[5, 8, 10, 16-17]为腹腔镜手术,开放手术仅有1项[4]。meta分析结果显示,静脉输注利多卡因组患者术后恶心呕吐发生率低于对照组(RR=0.39,95% CI 0.26~0.58,P < 0.000 01),各研究间异质性较小(I2=0%,P=0.53)。亚组分析结果显示,静脉输注利多卡因可降低腹腔镜手术患者恶心呕吐发生率(RR=0.41,95% CI 0.27~0.63,P < 0.000 1),但并不降低开放手术患者恶心呕吐发生率(RR=0.23,95% CI 0.05~1.01,P=0.05)。见图 5。

|
图 5 利多卡因组与对照组患者PONV发生率的meta分析 Fig 5 Meta-analysis of the incidence of PONV between lidocaine group and control group PONV: Postoperative nausea and vomiting; M-H: Mantel-Haenszel; CI: Confidence interval. |
2.3.4 患者住院总时长
10项RCT研究[4, 5, 8-11, 13-16]比较了静脉输注利多卡因组与对照组患者住院总时长,其中5项[5, 8-10, 16]为腹腔镜手术,5项[4, 11, 13-15]为开放手术。meta分析结果显示,静脉输注利多卡因组患者与对照组患者住院总时长差异无统计学意义(MD=-1.04,95% CI -2.26~0.19,P=0.10),各研究间存在显著异质性(I2=96%,P < 0.000 01)。亚组分析结果显示,在腹腔镜手术和开放手术患者中两组住院时长差异也均无统计学意义(P=0.26、0.06)。见图 6。

|
图 6 利多卡因组与对照组患者住院时长的meta分析 Fig 6 Meta-analysis of the length of hospital stays between lidocaine group and control group SD: Standard deviation; IV: Inverse variance; CI: Confidence interval. |
2.4 发表偏倚分析与敏感性分析
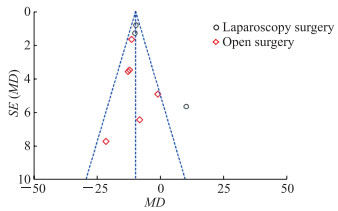
选用漏斗图对12项RCT研究中各指标的发表偏倚进行检验,根据结直肠肿瘤患者术后首次排气时间的漏斗图分析显示,漏斗图形状不完全对称,本研究可能存在潜在的发表偏倚(图 7)。同时,考虑到纳入研究数量有限,漏斗图可能存在误差,因此需谨慎解释其结果。对各指标分别进行敏感性分析,每次剔除1项研究后结果均未发生明显变化,故认为每项合并指标研究的稳定性较好。
|
图 7 12项RCT研究中结直肠肿瘤患者术后首次排气时间发表偏倚的漏斗图 Fig 7 Funnel diagram of publication bias according to the first time to pass flatus of colorectal cancer patients after operation in 12 RCTs RCT: Randomized controlled trial; SE: Standard error; MD: Mean difference. |
3 讨论
本项meta分析共包含12项RCT研究,探究了静脉应用利多卡因对结直肠肿瘤患者术后疼痛、胃肠道功能、住院总时长及恶心呕吐发生率的影响。分析结果显示,静脉输注利多卡因可降低结直肠肿瘤患者术后4、12及24 h VAS评分,但并不改善患者术后48 h VAS评分。一般认为,开放手术较腹腔镜手术创伤大,患者术后疼痛可能更显著[18-19]。值得关注的是,静脉输注利多卡因可明显降低腹腔镜手术患者术后4、12 h VAS评分,但不影响术后24、48 h VAS评分;对开放手术患者,静脉输注利多卡因可明显降低术后4、24 h VAS评分,但对术后12、48 h VAS评分无明显影响。考虑到手术创伤程度、镇静和镇痛药物代谢及术后镇痛药物剂量骤减等因素,接受腹腔镜手术的患者术后疼痛程度可能较开放手术的患者轻微,且时程较短[20];开放手术患者术后疼痛时程较长,疼痛高峰可能出现在术后4~24 h。不管何种手术方式,患者术后48 h疼痛较之前可能已明显缓解,这可能是静脉输注利多卡因对结直肠肿瘤患者术后48 h VAS评分无明显影响的原因。以上结果提示,静脉输注利多卡因可改善结直肠肿瘤患者术后早期疼痛,这种改善作用可能与疼痛程度有关。
术后胃肠道功能障碍是腹部手术尤其是肠道手术后常见并发症[21-22],可导致患者术后进食延迟、术后感染风险增加,影响术后康复并延长住院时间。胃肠道功能恢复是结直肠肿瘤患者术后康复的重要部分[23],本项meta分析结果显示,静脉输注利多卡因可缩短结直肠肿瘤患者术后首次排气和排便时间。静脉输注利多卡因预防和改善胃肠道功能障碍的机制尚不完全清楚,目前认为的可能机制包括:利多卡因减轻术后疼痛并减少术后镇痛药物用量[24];抑制创伤区域神经传导,调节局部及全身炎症介质,降低神经系统的敏感性从而减轻手术创伤后的炎症反应[25-26]。
Rollins等[27]的meta分析结果显示,静脉输注利多卡因对结直肠手术患者术后恶心呕吐发生率无显著改善作用,但可缩短患者住院时间,本项meta分析与之不同。本项meta分析结果表明,静脉输注利多卡因组患者术后恶心呕吐发生率低于对照组,两组患者的住院总时长差异无统计学意义。与Rollins等[27]的研究相比,本研究纳入对象严格限定为结直肠肿瘤患者。此类患者的胃肠道功能等基础情况及对麻醉药物的耐受可能较非肿瘤患者差,术后恶心呕吐发生风险更高,静脉输注利多卡因对术后恶心呕吐发生风险高的结直肠肿瘤患者胃肠道功能障碍的改善作用可能更显著。此外,各项RCT结果及不同医院规定的患者出院标准不同,导致各研究间异质性较大,也可能是造成这一结果差异的原因。
本研究纳入了12项RCT,但高质量研究较少,各研究间异质性也较高,这可能与纳入研究的设计质量、干预措施、测量标准不同等有关。鉴于所纳入文献关于阿片类镇痛药物的种类和使用方式差异过大,本项meta分析未能对阿片类镇痛药物的用量进行分析,也未能对患者活动时VAS评分予以比较。此外,各项RCT报道的静脉输注利多卡因的起始时间、维持时程、剂量与给药速度等差异很大,也可能导致分析结果存在偏差,难以判断何种给药方法和剂量更有助于改善此类患者的预后,亟须进一步研究。
综上所述,静脉应用利多卡因可降低结直肠肿瘤患者术后4、12及24 h VAS评分,缓解患者术后疼痛,缩短术后排气和排便时间,还可降低术后恶心呕吐发生率,但并不缩短患者住院总时长。本项meta分析为围手术期静脉输注利多卡因提供了证据,但受纳入研究数量及质量的限制,仍需更多大样本、高质量研究予以验证。
| [1] |
GUSTAFSSON U O, SCOTT M J, HUBNER M, NYGREN J, DEMARTINES N, FRANCIS N, et al. Guidelines for perioperative care in elective colorectal surgery: Enhanced Recovery After Surgery (ERASⓇ) Society recommendations: 2018[J]. World J Surg, 2019, 43: 659-695. DOI:10.1007/s00268-018-4844-y |
| [2] |
DUNN L K, DURIEUX M E. Perioperative use of intravenous lidocaine[J]. Anesthesiology, 2017, 126: 729-737. DOI:10.1097/ALN.0000000000001527 |
| [3] |
COOKE C, KENNEDY E D, FOO I, NIMMO S, SPEAKE D, PATERSON H M, et al. Meta-analysis of the effect of perioperative intravenous lidocaine on return of gastrointestinal function after colorectal surgery[J]. Tech Coloproctol, 2019, 23: 15-24. DOI:10.1007/s10151-019-1927-1 |
| [4] |
HERROEDER S, PECHER S, SCHÖNHERR M E, KAULITZ G, HAHNENKAMP K, FRIESS H, et al. Systemic lidocaine shortens length of hospital stay after colorectal surgery: a double-blinded, randomized, placebo-controlled trial[J]. Ann Surg, 2007, 246: 192-200. DOI:10.1097/SLA.0b013e31805dac11 |
| [5] |
TIKUIŠIS R, MILIAUSKAS P, SAMALAVČIUS N E, ŽURAUSKAS A, SAMALAVIČIUS R, ZABULIS V. Intravenous lidocaine for post-operative pain relief after hand-assisted laparoscopic colon surgery: a randomized, placebo-controlled clinical trial[J]. Tech Coloproctol, 2014, 18: 373-380. DOI:10.1007/s10151-013-1065-0 |
| [6] |
HOZO S P, DJULBEGOVIC B, HOZO I. Estimating the mean and variance from the median, range, and the size of a sample[J/OL]. BMC Med Res Methodol, 2005, 5: 13. DOI: 10.1186/1471-2288-5-13.
|
| [7] |
HIGGINS J P T, ALTMAN D G, GØTZSCHE P C, JÜNI P, MOHER D, OXMAN A D, et al. The Cochrane Collaboration's tool for assessing risk of bias in randomised trials[J/OL]. BMJ, 2011, 343: d5928. DOI: 10.1136/bmj.d5928.
|
| [8] |
AHN E, KANG H, CHOI G J, PARK Y H, YANG S Y, KIM B G, et al. Intravenous lidocaine for effective pain relief after a laparoscopic colectomy: a prospective, randomized, double-blind, placebo-controlled study[J]. Int Surg, 2015, 100: 394-401. DOI:10.9738/INTSURG-D-14-00225.1 |
| [9] |
HERZOG J, SCHOU M, JENSEN K M, LAURIDSEN J T, JENSEN A G. A randomised controlled trial of lidocaine infusion on post-operative opioid consumption in patients undergoing robotic colorectal surgery[J/OL]. Dan Med J, 2020, 67: A06190342 (2020-01-01)[2021-06-27]. https://ugeskriftet.dk/dmj/randomised-controlled-trial-lidocaine-infusion-post-operative-opioid-consumption-patients-undergoing.
|
| [10] |
KIM H O, LEE S R, CHOI W J, KIM H. Early oral feeding following laparoscopic colorectal cancer surgery[J]. ANZ J Surg, 2014, 84(7/8): 539-544. |
| [11] |
KUO C P, JAO S W, CHEN K M, WONG C S, YEH C C, SHEEN M J, et al. Comparison of the effects of thoracic epidural analgesia and i. v. infusion with lidocaine on cytokine response, postoperative pain and bowel function in patients undergoing colonic surgery[J]. Br J Anaesth, 2006, 97: 640-648. DOI:10.1093/bja/ael217 |
| [12] |
STAIKOU C, AVRAMIDOU A, AYIOMAMITIS G D, VRAKAS S, ARGYRA E. Effects of intravenous versus epidural lidocaine infusion on pain intensity and bowel function after major large bowel surgery: a double-blind randomized controlled trial[J]. J Gastrointest Surg, 2014, 18: 2155-2162. DOI:10.1007/s11605-014-2659-1 |
| [13] |
李淑萍, 赵海燕. 利多卡因静脉滴注对结肠癌根治术后肠道功能恢复的影响[J]. 中国实用医药, 2014, 9: 180-181. |
| [14] |
欧阳诗华. 小剂量利多卡因术中持续静脉输注的临床应用[D]. 南宁: 广西医科大学, 2012.
|
| [15] |
台艳蕾. 利多卡因对肠道手术病人术后胃肠功能恢复的影响[D]. 长沙: 中南大学, 2009.
|
| [16] |
王运洁, 黄胜. 静脉输注利多卡因对腹腔镜下直肠癌根治术后患者镇痛效果的影响[J]. 吉林医学, 2019, 40: 1458-1460. DOI:10.3969/j.issn.1004-0412.2019.07.013 |
| [17] |
赵楠溪, 曹学照, 王俊. 利多卡因持续静脉输注对腹腔镜结直肠手术患者术后疼痛的影响[J]. 中国医科大学学报, 2019, 48: 136-139. DOI:10.12007/j.issn.0258-4646.2019.02.010 |
| [18] |
LE BLANC-LOUVRY I, COQUEREL A, KONING E, MAILLOT C, DUCROTTé P. Operative stress response is reduced after laparoscopic compared to open cholecystectomy: the relationship with postoperative pain and ileus[J]. Dig Dis Sci, 2000, 45: 1703-1713. DOI:10.1023/A:1005598615307 |
| [19] |
罗开, 黎介寿, 李令堂, 王革非, 孙锦梅, 吴素梅. 腹腔镜胆囊切除围手术期创伤应激、酸碱平衡和能量代谢[J]. 中华外科杂志, 2002, 40: 923-926. DOI:10.3760/j:issn:0529-5815.2002.12.014 |
| [20] |
LUO K, LI J S, LI L T, WANG K H, SHUN J M. Operative stress response and energy metabolism after laparoscopic cholecystectomy compared to open surgery[J]. World J Gastroenterol, 2003, 9: 847-850. DOI:10.3748/wjg.v9.i4.847 |
| [21] |
BRAGG D, EL-SHARKAWY A M, PSALTIS E, MAXWELL-ARMSTRONG C A, LOBO D N. Postoperative ileus: recent developments in pathophysiology and management[J]. Clin Nutr, 2015, 34: 367-376. DOI:10.1016/j.clnu.2015.01.016 |
| [22] |
IYER S, SAUNDERS W B, STEMKOWSKI S. Economic burden of postoperative ileus associated with colectomy in the United States[J]. J Manag Care Pharm, 2009, 15: 485-494. |
| [23] |
DELANEY C P, MARCELLO P W, SONODA T, WISE P, BAUER J, TECHNER L. Gastrointestinal recovery after laparoscopic colectomy: results of a prospective, observational, multicenter study[J]. Surg Endosc, 2010, 24: 653-661. DOI:10.1007/s00464-009-0652-7 |
| [24] |
CUI W H, LI Y P, LI S R, WANG R L, LI J F. Systemic administration of lidocaine reduces morphine requirements and postoperative pain of patients undergoing thoracic surgery after propofol-remifentanil-based anaesthesia[J]. Eur J Anaesthesiol, 2010, 27: 41-46. |
| [25] |
HOLLMANN M W, DURIEUX M E. Local anesthetics and the inflammatory response: a new therapeutic indication?[J]. Anesthesiology, 2000, 93: 858-875. DOI:10.1097/00000542-200009000-00038 |
| [26] |
ORTIZ M P, GODOY M C, SCHLOSSER R S, ORTIZ R P, GODOY J P M, SANTIAGO E S, et al. Effect of endovenous lidocaine on analgesia and serum cytokines: double-blinded and randomized trial[J]. J Clin Anesth, 2016, 35: 70-77. DOI:10.1016/j.jclinane.2016.07.021 |
| [27] |
ROLLINS K E, JAVANMARD-EMAMGHISSI H, SCOTT M J, LOBO D N. The impact of peri-operative intravenous lidocaine on postoperative outcome after elective colorectal surgery: a meta-analysis of randomised controlled trials[J]. Eur J Anaesthesiol, 2020, 37: 659-670. |
 2022, Vol. 43
2022, Vol. 43


