2. 遵义医科大学附属医院病理科,遵义 563000
2. Department of Pathology, Affiliated Hospital of Zunyi Medical University, Zunyi 563000, Guizhou, China
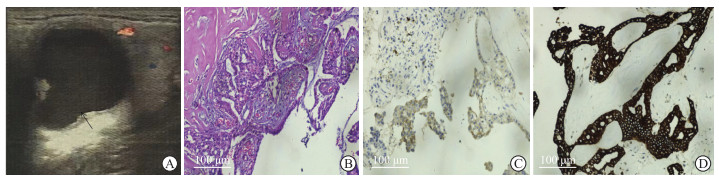
患者男,19岁,发现右侧颌下区无痛性包块3年,1个月前于外院诊断为舌下腺囊肿(口外型)并于全身麻醉下行右侧舌下腺及囊肿切除术,术后右侧颌下区无痛性包块尚存,于2022年4月19日收住遵义医科大学附属口腔医院。否认其他系统性疾病史、传染病史、过敏史及输血史。口腔专科检查见面部左右欠对称,右侧颌下区局部肿胀,表面皮肤颜色正常,触及一大小为3 cm×2 cm、质地中等偏硬的圆形肿块,该肿块边界清楚、活动度可、无压痛、与周围组织无粘连,口内见右侧口底舌下腺囊肿摘除术后瘢痕。超声检查(图 1A)示右侧颌下腺回声欠均匀,探及大小约24 mm×22 mm的液性暗区,该暗区边界清、内见细密光点漂浮,其周边组织水肿、增厚、回声增强。颌面部增强CT检查示右侧颌下腺囊性占位,良性病变可能性大,混合瘤?经综合分析后考虑为右侧下颌下腺来源肿块,积极完善相关检查,排除全身麻醉手术绝对禁忌证后,行右侧下颌下区包块探查切除术。术中见直径约5 cm的包块,呈紫红色,与下颌下腺融为一体,表面光滑,不慎破裂后流出灰黄色黏性液体,包块内见颗粒状突起组织,包块后界边界不清,遂行右侧下颌下腺及肿块切除术。手术切除组织标本肉眼观:破碎灰白色组织大小约为5 cm×5 cm×4 cm,切面见一囊性肿块,囊内充满灰红色颗粒状突起结构,囊壁厚0.1~0.2 cm,囊壁粗糙,囊内容物部分流失。组织切片镜下观:H-E染色示导管上皮向管腔内呈乳头状增生(图 1B),囊腔完全由许多分支的乳头状结构充填,乳头中心含纤维血管性结缔组织,表面为1~2层柱状细胞,乳头上皮内散在分布杯状黏液细胞,上皮细胞无异型性和核分裂象;免疫组织化学染色示肿瘤细胞CD117和细胞角蛋白7(cytokeratin 7,CK7)阳性(图 1C、1D),钙调理蛋白、p63、肌球蛋白重链(smooth muscle myosin heavy chain,SMMHC)阴性,Ki-67热点区阳性率为2%。病理诊断:右侧下颌下腺导管内乳头状瘤。术后3个月随访,患者自诉外观正常,可触及创口愈合瘢痕,右侧颌下区未出现肿胀及其他情况。
|
图 1 右侧下颌下腺导管内乳头状瘤患者的超声及术后病理检查结果 A:超声检查在颌下区探及大小约24 mm×22 mm的液性暗区(箭头所示);B:手术切除组织导管内见乳头状增生组织(H-E染色);C:手术切除组织CD117阳性表达(免疫组织化学染色EnVision法);D:手术切除组织CK7阳性表达(免疫组织化学染色EnVision法).H-E:苏木精-伊红;CK7:细胞角蛋白7. |
2 讨论
唾液腺导管乳头状瘤又称表皮样乳头状腺瘤,是一组少见的良性乳头状唾液腺肿瘤,表现为特有的乳头状特征,和唾液腺有共同的排泄管系统,无侵袭性,好发生于小唾液腺,以唇和颊黏膜多见。该病包括内翻性导管乳头状瘤、导管内乳头状瘤和乳头状唾液腺瘤,1954年Castigliano和Gold[1]首次报道了小唾液腺导管内乳头状瘤,1969年Abrams和Finck[2]首次介绍了乳头状唾液腺瘤,1982年White等[3]报道了小唾液腺内翻性导管乳头状瘤。唾液腺导管内乳头状瘤非常罕见,可发生于腮腺及下唇、上腭、口底、颊黏膜、口腔前庭、磨牙后区及腭咽弓的小唾液腺[4-7],目前仅见1例发生于左侧下颌下腺的报道[8]。此病常发生于50~70岁中老年人,很少发生于儿童,无明显性别差异,其发生可能与咀嚼创伤及人乳头瘤病毒感染有关[9]。
导管内乳头状瘤在临床上极易被误诊,诊断难点在于该病发病率低且无典型临床特征,缺少特异性诊断方法,最终诊断依靠病理。目前报道的病例被误诊为根尖周病[5]、鳃裂囊肿[6]、混合瘤[8]、舌下腺囊肿(本例)等,并因误诊而实行错误的手术方案。本例患者就诊遵义医科大学附属口腔医院前1个月于外院行舌下腺及囊肿切除手术,术后病理回报舌下腺囊肿,但患者颌下区包块未消,临床症状存在,考虑合并2个疾病或存在误诊的可能。该病临床表现无特异性,单纯表现为头、颈部黏膜下无痛性肿块,病程常数周至数年不等;术中常见肿瘤界限清楚,为单个完整的囊腔,直径在0.5~2.0 cm,囊壁内见颗粒样和乳头状新生物,可区别于一般唾液腺肿瘤[6]。
腮腺和下颌下腺肿瘤一般禁忌做活检,因为不管良恶性肿瘤都有种植风险。临床首选超声检查判断肿瘤大小和性质,CT特别适用于腮腺深叶肿瘤的检查,MRI可以很好地判断肿瘤与周围软组织的关系,但均非导管内乳头状瘤的特异性诊断,本例增强CT检查就提示为混合瘤。细针抽吸活检(fine needle aspiration biopsy,FNAB)定性诊断的准确率较高,有望成为诊断导管内乳头状瘤的特异诊断方法[7-8],但我国尚未见相关报道。FNAB技术应用已久,为国内外细胞学诊断的常规技术,但尚未全面应用于软组织肿瘤的术前常规诊断。FNAB不仅操作简便、创伤小、并发症少、准确率高,而且可术前明确软组织肿瘤的性质及分类,提高软组织肿瘤的病理诊断水平,具有重要的临床应用价值。临床诊断唾液腺包块时建议有经验的临床医师采用FNAB技术协助诊断。
3种类型的导管乳头状瘤各具独特的组织学特征。(1)内翻性导管乳头状瘤:组织学来源于排泄管的基底细胞,发生于唾液腺和口腔黏膜上皮交界处的导管,其管腔内上皮呈乳头状增生,主要由表皮样细胞和基底细胞构成,突入管腔的乳头表面为柱状上皮,无异型性,核分裂象罕见。表现为内生性结构,形成结节状团块。(2)导管内乳头状瘤:肉眼观察肿瘤位于界限清楚或有包膜的单个囊腔内。组织学来源为小叶间导管或排泄管,其导管上皮向管腔内呈乳头状增生。需要与黏液表皮样癌鉴别,其缺乏黏液表皮样癌的多囊性、多结节样和浸润性生长特征。(3)乳头状唾液腺瘤:组织学来源于闰管或小叶内导管。光镜下肿瘤细胞呈腺上皮和鳞状上皮双向分化特点,表面被覆鳞状上皮、高低不平,中央有纤维血管轴,乳头之间的隐窝内有大量不全角化层,基底部或近基底部的鳞状上皮移行为双层柱状导管上皮,有的导管呈囊状扩张,囊壁内可有多个乳头状突入[10]。肿瘤无包膜,但不呈浸润性生长。当导管内乳头状瘤细胞出现核分裂象和细胞不典型性、浸润导管壁及管外微浸润、涎腺周围淋巴结肿大时,应考虑导管内乳头状癌的可能性[11]。免疫组织化学诊断涎腺肿瘤主要确定细胞组成和生长方式,本例通过钙调理蛋白、p63、SMMHC确定肿瘤细胞非肌上皮来源,通过CD117和CK7确定肿瘤细胞为导管上皮来源,Ki-67增殖指数低(热点区阳性率为2%)说明肿瘤恶性程度低,可与导管内乳头状癌相鉴别[12]。此肿瘤向管腔内呈乳头状增生,导管上皮来源,恶性程度不高,故诊断为下颌下腺导管内乳头状瘤。
导管内乳头状瘤手术切除后很少复发,极少恶变。但有文献报道少数唾液腺导管内乳头状瘤也有发生恶变的可能[13],因此临床治疗后应重视后期随访。
| [1] |
CASTIGLIANO S, GOLD L. Intraductal papilloma of the hard palate: case report of an underscribed lesion of a minor salivary gland[J]. Oral Surg Oral Med Oral Pathol, 1954, 7: 232-238. DOI:10.1016/0030-4220(54)90023-7 |
| [2] |
ABRAMS A M, FINCK F M. Sialadenoma papilliferum. A previously unreported salivary gland tumor[J]. Cancer, 1969, 24: 1057-1063. DOI:10.1002/1097-0142(196911)24:5<1057::AID-CNCR2820240529>3.0.CO;2-L |
| [3] |
WHITE D K, MILLER A S, MCDANIEL R K, ROTHMAN B N. Inverted ductal papilloma: a distinctive lesion of minor salivary gland[J]. Cancer, 1982, 49: 519-524. DOI:10.1002/1097-0142(19820201)49:3<519::AID-CNCR2820490320>3.0.CO;2-E |
| [4] |
BREHMER D, HOHBACH M, LAUBERT A. [Intraductal papilloma of the parotid gland][J]. Laryngorhinootologie, 1999, 78: 332-334. DOI:10.1055/s-2007-996881 |
| [5] |
AIKAWA T, KISHINO M, MASUDA T, ISOMURA E T, TANAKA S, NAMIKAWA M, et al. Intraductal papilloma arising from sublingual minor salivary gland: case report and immunohistochemical study[J/OL]. Oral Surg Oral Med Oral Pathol Oral Radiol Endod, 2009, 107: e34-e37. DOI: 10.1016/j.tripleo.2009.01.019.
|
| [6] |
黄剑, 袁璐. 腮腺导管内乳头状瘤1例[J]. 实用口腔医学杂志, 2014, 30: 727-728. DOI:10.3969/j.issn.1001-3733.2014.05.047 |
| [7] |
SOOFER S B, TABBARA S. Intraductal papilloma of the salivary gland. A report of two cases with diagnosis by fine needle aspiration biopsy[J]. Acta Cytol, 1999, 43: 1142-1146. DOI:10.1159/000331368 |
| [8] |
MIRZA S, DUTT S N, IRVING R M, JONES E L. Intraductal papilloma of the submandibular gland[J]. J Laryngol Otol, 2000, 114: 481-483. DOI:10.1258/0022215001905931 |
| [9] |
于世凤. 口腔组织病理学[M]. 7版. 北京: 人民卫生出版社, 2012: 307.
|
| [10] |
YOUNG A, OKUYEMI O T. Benign Salivary Gland Tumors[M/OL]. StatPearls Publishing, 2022 (2022-10-17)[2022-12-28]. https://www.ncbi.nlm.nih.gov/books/NBK564295/.
|
| [11] |
MOSTAFAPOUR S P, FOLZ B, BARLOW D, MANNING S. Sialoblastoma of the submandibular gland: report of a case and review of the literature[J]. Int J Pediatr Otorhinolaryngol, 2000, 53: 157-161. DOI:10.1016/S0165-5876(00)00311-6 |
| [12] |
祁秀敏, 张熔熔, 吕慧. 腮腺导管内乳头状瘤一例[J]. 中华病理学杂志, 2015, 44: 130-131. |
| [13] |
NAGAO T, SUGANO I, MATSUZAKI O, HARA H, KONDO Y, NAGAO K. Intraductal papillary tumors of the major salivary glands: case reports of benign and malignant variants[J]. Arch Pathol Lab Med, 2000, 124: 291-295. DOI:10.5858/2000-124-0291-IPTOTM |
 2022, Vol. 43
2022, Vol. 43


