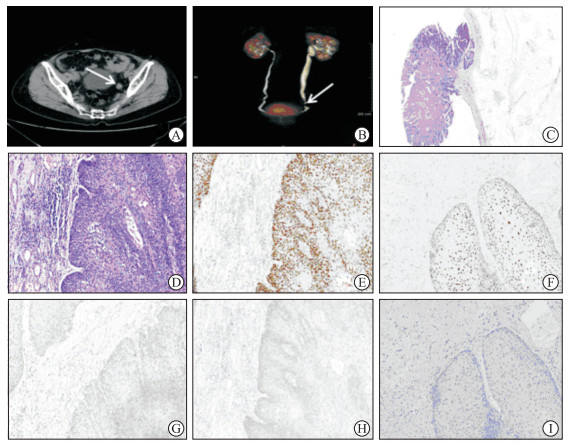
患者男,72岁,因“反复咳嗽咳痰3年、咳嗽咳痰加重伴呼吸困难2 d ”于2021年1月14日入我院急诊病房。自诉吸烟20余年,每日吸烟约30支。入院后积极完善各项必要的辅助检查,查肺功能示通气功能呈重度阻塞性减退,经呼吸内科医师会诊后认为患者通气功能较差,予沙美特罗替卡松粉吸入剂、异丙托溴铵气雾剂、布地奈德混悬液氧气雾化吸入,改善肺功能。常规入院超声检查肝胆胰脾肾时发现患者双肾结石伴积水,左侧输尿管扩张。经泌尿外科会诊后行上尿路CT平扫+增强+三维重建(图 1A、1B),示左输尿管中下段交界处结节伴其上左输尿管及左肾积水,考虑恶性可能,遂转至泌尿外科,于2021年1月20日行左侧输尿管镜检查+腹腔镜下左半尿路切除术。患者麻醉后,经尿道置入输尿管镜进至膀胱,见膀胱壁无异常,双输尿管开口位置正常;在导丝引导下,输尿管镜顺利进入左侧输尿管,于输尿管开口3 cm处见菜花样肿物堵塞输尿管。与家属沟通后行腹腔镜下左半尿路切除术(切除左肾且完整保留左肾上腺)。于髂棘内上方3 cm、5 cm处分别做皮肤切口,置入12 cm腹腔镜套管;寻及分离的输尿管近端,继续向膀胱端分离,输尿管过髂血管水平后见明显膨大肿物,仔细分离至膀胱壁内段,将输尿管开口及周围部分膀胱壁行袖套状切除,未进行淋巴结清扫,以3-0号倒刺线缝合膀胱切口。标本装入取物袋后送病理学检查。大体标本见肾脏及周围脂肪组织,肾脏大小10 cm×6.0 cm×5.5 cm,切面可见肾盂扩张,呈多房囊性,肾盂内距切缘3.5 cm处见1枚长径1.7 cm的结石;输尿管残端长18 cm,直径1.5 cm,输尿管扩张,输尿管黏膜呈灰白、灰红色,于输尿管下段见一大小1.8 cm×1.0 cm、高出黏膜1.0 cm的隆起型肿物,肿物呈灰白色,质稍硬、界清、易脱落。肿瘤标本切片经H-E染色后在显微镜下观察,可见肿瘤呈乳头状外生性生长(图 1C),由高度分化的鳞状上皮覆盖,鳞状上皮底部呈推进式浸润,部分细胞呈空泡化,靠近乳头轴心血管周围见淋巴细胞浸润(图 1D)。免疫组织化学染色示肿瘤细胞p63阳性(图 1E)、p40阳性(图 1F)、GATA结合蛋白3(GATA binding protein 3,GATA-3)阴性(图 1G)、细胞角蛋白20(cytokeratin 20,CK20)阴性(图 1H)、尿溶蛋白Ⅲ阴性(图 1I)。人乳头瘤病毒(human papillomavirus,HPV)原位杂交法检测示HPV6/11和HPV16/18均阴性,HPV PCR法检测示HPV16、18、6、11、26、31、33、35、39、45、51、52、53、56、58、59、66、68、70、73、82型均阴性。病理诊断为左输尿管疣状癌。患者术后恢复良好,于2021年1月30日出院。随访至2022年6月30日无复发迹象。
|
图 1 患者术前影像学检查(A、B)和术后送检肿瘤组织H-E染色(C、D)、免疫组织化学染色(E~I)结果 A,B:上尿路CT平扫+增强+三维重建示左输尿管中下段交界处结节(箭头所示),伴其上左输尿管及左肾积水;C:肿瘤呈乳头状外生性生长(4×);D:基底部见高分化的肿瘤性鳞状上皮细胞向基底间质内呈疣状、杵状膨胀性推挤生长,间质内见淋巴细胞、少量浆细胞及组织细胞浸润(40×);E:肿瘤细胞p63阳性(40×);F:肿瘤细胞p40阳性(40×);G:肿瘤细胞GATA-3阴性(40×);H:肿瘤细胞CK20阴性(40×);I:肿瘤细胞尿溶蛋白Ⅲ阴性(40×). H-E:苏木精-伊红;GATA-3:GATA结合蛋白3;CK20:细胞角蛋白20. |
2 讨论
疣状癌为一种非转移性的高分化鳞状细胞癌的亚型,表面呈外生性疣状,基底呈水平线状边缘推进式侵犯间质,无明确浸润,生长缓慢,缺乏明显的细胞间变,且只局部推挤式侵犯,一般不发生局部淋巴结或远处转移[1]。本病例送检肿瘤组织镜下形态呈乳头状外生性生长,由高度分化的鳞状上皮覆盖,鳞状上皮底部呈推进式浸润,病理表现与疣状癌相符。免疫组织化学染色示肿瘤细胞p63和p40阳性,GATA-3、尿溶蛋白Ⅲ和CK20阴性。疣状癌通常发生于口腔、喉、食管、皮肤(外阴、足底等)、下尿路(膀胱和尿道)等部位[1-4],在泌尿道的发病率很低,尤其是在上尿路发生更为罕见,通过文献回顾,共检索到6例上尿路疣状癌(均为肾盂疣状癌)[5-9],在可查阅文献资料中尚未见发生于输尿管的报道。这些上尿路疣状癌(6例肾盂疣状癌+本例输尿管疣状癌)患者都有肾盂结石病史,其中5例HPV感染阴性、2例未检测(表 1)。
|
|
表 1 7例上尿路疣状癌的临床特征 |
下尿路疣状癌比上尿路疣状癌多见,部分病因可推测,有文献报道不到5%的膀胱疣状癌与血吸虫感染有关,且多见于血吸虫病流行区的男性患者[10];也有一些患者病因尚不清楚,可能与HPV感染及其所致的尖锐湿疣、尿路结石和其他慢性炎症等的刺激有一定的相关性[11]。外生殖器部位疣状癌的发生则可能与包皮过长、长期吸烟、扁平苔藓、反复行局部激光、冷冻、药物治疗等长期慢性刺激有关,亦与HPV感染所致的尖锐湿疣有关,但也不能排除疣状癌继发HPV感染的可能性[12]。口腔疣状癌的病因及发病机制还没有形成定论,但普遍认为与长期吸烟或咀嚼烟草、饮酒、口内长期不良机械刺激等因素密切关联,有学者认为口腔疣状癌的发生与黏膜白斑及扁平苔藓有关,也不能完全排除与HPV感染有关[13]。总的看来,无论是发生在口腔还是膀胱的疣状癌都没有明确的证据证明HPV感染一定是疣状癌的诱因,异物机械刺激、化学致癌物、吸烟、慢性炎症刺激、创伤及感染都可能是其直接诱因[1-4]。迄今为止报道的6例肾盂疣状癌患者病史资料中均可见肾盂结石、积水及尿路感染,无明确HPV感染证据,提示由结石引起的创伤性刺激和慢性炎症可能是肾盂疣状癌发展的促成因素[5-9];本例输尿管疣状癌患者局部组织内有慢性炎症细胞浸润,有肾结石病史,但无HPV感染证据,重新复习病史资料发现患者40年前曾行输尿管取石术(病史资料未明确哪一侧输尿管)。有报道认为吸烟是上尿路肿瘤发生的危险因素,并且与输尿管肿瘤的发生关系更为密切[14],本病例有20余年吸烟史,且吸烟量大,与上述报道一致。上尿路疣状癌的病因值得今后进一步积累资料予以深入探究。
输尿管原发的普通型鳞状细胞癌病程较短,比较容易发生浸润、转移,从出现首发症状到就诊一般在3周至3个月,多伴周围脂肪组织、肾、腰大肌、腹膜甚至髂血管浸润,也可经淋巴、血循环转移至肝、肺、骨、淋巴结等部位,治疗上除了传统的患者一侧肾脏、输尿管、膀胱袖套状切除术外,还需进行淋巴结清扫术,其对化疗、放疗效果欠佳,患者多很快死于肿瘤复发或转移,5年生存率低于10%[14]。输尿管疣状癌是鳞状细胞癌的一种特殊类型,目前尚未见报道,但疣状癌为低度恶性肿瘤,其生物学行为呈惰性,生长缓慢,几乎从不转移,建议以手术切除治疗为主,并注意随访。本例输尿管疣状癌患者与之前报道的6例肾盂疣状癌患者一样进行了单侧肾及同侧输尿管的切除手术。随访结果显示6例中有1例术后予以辅助放疗和化疗(5-氟尿嘧啶+顺铂)治疗,3年后因复发并发生肝转移而死亡[6];1例死于肾衰竭,未发生复发和转移[9];其余病例随访6个月至5年生存状况良好。本例已随访17个月,未发现局部复发和远处转移迹象。
早期正确的诊断和治疗对于防止肿瘤复发、改善患者预后等至关重要,对于长期患有肾结石尤其是鹿角样结石且伴有局部炎症包括尿路感染的患者以及有吸烟等不良嗜好者应积极去除病因和规范治疗,定期复查,警惕肿瘤的发生。文献报道部分疣状癌可以合并普通的鳞状细胞癌,其预后也较单纯的疣状癌差[5],因此在病理学检查时要仔细辨认以鉴别到底是普通的高分化鳞状细胞癌还是疣状癌、是否为疣状癌合并鳞状细胞癌的特殊类型,以选择恰当的治疗方法。对疣状癌患者通常建议以局部手术切除治疗为主,术后定期复查,预防术后复发。
| [1] |
ZHANG W, WANG Y Y, CHEN W, DU J Y, XIANG L B, YE S, et al. Verrucous carcinoma of the vulva: a case report and literature review[J]. Am J Case Rep, 2019, 20: 551-556. DOI:10.12659/AJCR.914367 |
| [2] |
HOSSEINPOUR S, MASHHADIABBAS F, AHSAIE M G. Diagnostic biomarkers in oral verrucous carcinoma: a systematic review[J]. Pathol Oncol Res, 2017, 23: 19-32. DOI:10.1007/s12253-016-0150-x |
| [3] |
GURǍU P, TÎRBU V, SENCU E, VETRICEAN S. Flexible endoscopic approach to verrucous carcinoma of the larynx[J]. Clin Otolaryngol, 2021, 46: 1379-1382. DOI:10.1111/coa.13855 |
| [4] |
JO D I, HAN S H, KIM S H, KIM H Y, CHUNG H, KIM H S. Optimal treatment for penile verrucous carcinoma: a systematic literature review[J/OL]. BMC Urol, 2021, 21: 13. DOI: 10.1186/s12894-020-00777-1.
|
| [5] |
姜忠敏, 高杰, 郭爱桃, 丁姗姗, 曹加兴, 赵利敏. 肾盂疣状癌1例报道[J]. 诊断病理学杂志, 2016, 23: 542-543, 545. DOI:10.3969/j.issn.1007-8096.2016.07.018 |
| [6] |
BASESKIOǦLU B, YENILMEZ A, ACıKALıN M, CAN C, DÖNMEZ T. Verrucous carcinoma of the renal pelvis with a focus of conventional squamous cell carcinoma[J]. Urol Int, 2012, 88: 115-117. DOI:10.1159/000330906 |
| [7] |
SHEAFF M, FOCIANI P, BADENOCH D, BAITHUN S. Verrucous carcinoma of the renal pelvis: case presentation and review of the literature[J]. Virchows Arch, 1996, 428: 375-379. |
| [8] |
KANSAL N S, ROSENBERG G, HAN M, RICHTER F. Verrucous carcinoma of the renal pelvis[J/OL]. Urology, 2001, 58: 105. DOI: 10.1016/s0090-4295(01)01133-5.
|
| [9] |
SELLAMI-BOUDAWARA T, GOUIAA N, MAKNI S, SELLAMI A, BAHRI I, MHIRI M N, et al. Verrucous carcinoma of the kidney: report of 2 cases[J]. Ann Urol (Paris), 2001, 35: 198-202. DOI:10.1016/S0003-4401(01)00025-0 |
| [10] |
魏建国, 王诚, 滕晓东. 膀胱非尿路上皮起源癌的诊断与鉴别诊断[J]. 中华病理学杂志, 2020, 49: 386-392. DOI:10.3760/cma.j.cn112151-20190709-00389 |
| [11] |
MOCH H, HUMPHREY P A, ULBRIGHT T M, REUTER V E. WHO classification of tumours of the urinary system and male genital organs[M]. 4th ed. Lyon: International Agency for Research on Cancer (IARC), 2016: 110.
|
| [12] |
赵亮, 方方, 林皆鹏, 谈君林, 吴信峰, 曾学思. 疣状癌16例临床及病理分析[J]. 临床皮肤科杂志, 2005, 34: 75-77. |
| [13] |
黄金勇. 口腔疣状癌临床及病理分析[J/CD]. 全科口腔医学电子杂志, 2019, 6: 138. DOI: 10.16269/j.cnki.cn11-9337/r.2019.33.106.
|
| [14] |
姜华. 原发输尿管鳞状细胞癌2例报道并文献复习[J]. 中国肿瘤外科杂志, 2016, 8: 346-348. DOI:10.3969/j.issn.1674-4136.2016.05.019 |
 2022, Vol. 43
2022, Vol. 43


