2. 西藏自治区昌都市八宿县人民医院妇产科, 昌都 854600
2. Department of Obstetrics and Gynecology, Basu People's Hospital, Qamdo 854600, Tibet Autonomous Region, China
患者女,22岁,2020年4月因“双手指末端遇冷变白变紫(雷诺现象)”于当地医院诊断为未分化结缔组织病,予白芍总苷胶囊口服治疗1个月,症状消失。2020年5月患者自觉乳房增大、月经前乳房疼痛,在当地医院诊断为乳腺增生,口服小金片治疗。7月患者自觉乳房增大明显,内衣型号由A更换为B。8月患者双手再次出现雷诺现象,于9月21日至海军军医大学(第二军医大学)第一附属医院风湿免疫科门诊就诊,查抗核抗体1∶1 280、抗核糖核蛋白(ribonucleoprotein,RNP)抗体阳性、抗双链DNA抗体临界阳性、IgG 19 g/L,确诊为未分化结缔组织病。乳腺超声检查示双侧乳腺腺体明显增厚伴导管扩张,右侧乳腺低回声团,双侧腋下淋巴结肿大。予泼尼松15 mg、羟氯喹0.2 g、阿司匹林100 mg每日1次口服,病情控制可。
患者13岁月经初潮,4~5 d/28 d,痛经(+),20岁结婚,2019年人工流产1次。BMI为21.6 kg/m2,无肥胖及其他遗传病家族史。患者2020年10月10日自测尿妊娠阳性后确诊宫内妊娠,自觉乳房较前增大,内衣型号由B更换为C;末次月经日为2020年9月10日,预产期为2021年6月17日。2020年11月18日乳腺超声检查示双侧乳腺腺体回声弥漫性改变。2020年12月9日(孕12+周)于海军军医大学(第二军医大学)第一附属医院产科建大卡,查血浆D-二聚体0.56 μg/mL(稍高),游离甲状腺素10.11 pmol/L,其余血检查均正常;心电图提示窦性心动过速,心脏彩超未见异常。2020年12月22日因双侧乳房持续性增大、胀痛并伴局部皮肤溃破于海军军医大学(第二军医大学)第一附属医院甲乳外科就诊。体格检查见双乳巨大,左侧乳房37 cm×36 cm、周径65 cm,右侧乳房41 cm×34 cm、周径60 cm。超声检查示双侧乳腺明显增大,双侧腺体增厚,导管扩张,呈蜂房样改变,左乳导管局限性扩张,最宽处0.44 mm;双侧腋窝淋巴结肿大,左侧2.1 cm×0.9 cm, 右侧2.2 cm×1.1 cm,考虑与风湿免疫性疾病相关。2020年12月25日就诊于海军军医大学(第二军医大学)第一附属医院风湿免疫科并收住入院,经妇产科、皮肤科、甲乳外科、内分泌科、血液科、烧伤外科会诊,诊断巨乳症明确,但不排除恶性病变。入院后查性激素及垂体分泌激素均正常。骨髓穿刺活检示骨髓三系增生减低,未见明确淋巴瘤、白血病等肿瘤性病变。2021年1月5日行左乳细针穿刺,穿刺过程中见双乳溢出清亮微混液体,病理结果显示未见恶性细胞,双乳溢液中有大量巨噬细胞。胸壁MRI检查提示双乳腺显著增生改变,乳腺超声示双乳腺体明显增厚,双乳导管扩张,双侧腋窝淋巴结增大。为进一步明确病因,建议行垂体MRI平扫,患者拒绝。各项检查均未发现乳腺恶性病变依据,但不排除后续出现恶性病变可能,遂每日给予10 mg泼尼松、0.2 g硫酸羟氯喹片调节免疫,0.25 μg骨化三醇胶丸调节钙磷代谢。因患者乳房皮肤溃破,住院期间每12 h给予静脉滴注青霉素钠480万IU抗感染治疗7 d。在风湿免疫科住院期间患者未分化结缔组织病控制稳定,于2021年1月10日出院。
患者于2021年1月12日(孕17+5周)至海军军医大学(第二军医大学)第一附属医院门诊产检,诉双乳较前进一步增大,伴疼痛、压迫感、气促,严重影响日常生活与睡眠,要求终止妊娠。体格检查见双乳巨大,左侧乳房40 cm×39 cm、周径68 cm,右侧乳房44 cm×38 cm、周径64 cm,表面皮肤多处溃烂,乳房表面张力大,皮温升高,遂开具住院证拟入院行中期引产。后患者要求保留胎儿并辗转上海多家医院就诊。2021年1月29日外院多科室会诊认为目前暂无恶性肿瘤证据,风湿免疫科评估为未分化结缔组织病,并告知孕妇继续妊娠风险,建议慎重考虑是否继续妊娠。2021年2月19日外院行乳房溃破面分泌物培养示金黄色葡萄球菌感染,血液检查示白细胞计数2.98×109/L,中性粒细胞计数44.7×109/L,血红蛋白99 g/L,血小板计数340×109/L,CRP 33.1 mg/L,给予口服头孢克洛抗感染治疗。
患者于2021年2月23日(孕23+5周)至海军军医大学(第二军医大学)第一附属医院门诊产检,要求保留胎儿,于2021年2月24日因“停经23+6周,未分化结缔组织病10个月,乳房增大9个月伴破溃2个月”门诊以妊娠期巨乳症伴皮肤破溃感染、白细胞减少症、未分化结缔组织病收入院。入院后初步诊断:妊娠期巨乳症伴皮肤破溃感染;未分化结缔组织病;白细胞减少症;窦性心动过速;轻度贫血;低甲状腺素血症。入院后体格检查:双乳房增大,左乳周径66 cm、右乳周径63 cm,左侧乳房外上及外下象限、右侧乳房外下象限均可见多处皮肤感染破溃面(图 1),局部坏死结痂,破溃创面直径达3 cm,双乳表面张力较大,皮温升高,胸前区可见静脉曲张,全身浅表淋巴结未触及肿大。立即予每12 h静脉滴注头孢呋辛钠1.5 g抗感染治疗,同时每日予乳房破溃伤口换药。继续每日予泼尼松10 mg、硫酸羟氯喹片0.2 g、骨化三醇胶丸0.25 μg控制未分化结缔组织病。
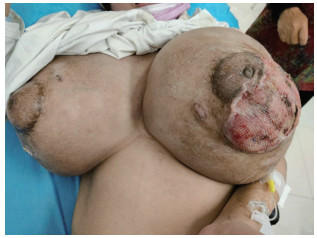
|
图 1 妊娠期巨乳症患者皮肤破溃感染 |
2021年3月1日风湿免疫科、烧伤科、甲乳外科、皮肤科、血液科、内分泌科、心内科会诊后建议乳腺破溃处取材活检,考虑暂无绝对终止妊娠及切除乳腺指征,密切观察患者病情,待活检结果回报后进一步治疗。乳房破溃组织病理结果显示溃疡性病变,可见较多纤维蛋白样坏死,少量乳腺腺体可见泌乳反应。甲乳外科建议行乳腺粗针穿刺活检,但患者拒绝。本次入院后查血液免疫学指标:抗单链DNA抗体21.9 RU/mL(阳性),抗核抗体颗粒型(阳性),抗RNP抗体阳性,游离甲状腺素7.92 pmol/L(偏低),复查性激素及垂体分泌激素均正常,其他血液检测指标基本正常。2021年3月2日超声检查示双乳腺体增厚(右侧厚约7.4 cm、左侧厚约8.8 cm),回声弥漫性减低,导管扩张(右侧最宽处约0.5 cm、左侧最宽处约0.5 cm),腺体内未见明显占位性病变;双侧腋窝淋巴结均可见数个低回声结节,右侧最大者约2.5 cm×0.7 cm,左侧最大者约2.4 cm×1.3 cm。2021年3月3日胎儿超声检查示单胎、头位,符合孕26周。
2021年3月8日体格检查见双乳增大,左乳周径78 cm、右乳周径77 cm,左乳表面皮肤多处破溃且有感染脓苔,右乳表面伤口结痂。患者被动体位,无法侧卧,平卧时巨乳压迫症状明显,心慌、气促无法缓解,出现发热症状(最高体温38.1 ℃)。3月9日甲乳外科会诊意见:根据病理结果可排除乳腺癌;针对巨乳症治疗目前无即刻手术指征,如行手术治疗,术前需请整形外科共同制定手术方案,拟定皮瓣成形计划,且伤口巨大愈合不良可能性大,手术治疗有巨大风险;针对局部及全身感染症状,建议予以局部换药处理,可加用抗生素敷料,但由于患者合并妊娠,继续妊娠风险巨大,建议终止妊娠。终止妊娠后动态观察乳腺情况,建议保守治疗,可予以局部换药处理,口服枸橼酸他莫昔芬拮抗雌激素作用。于3月13日行乳酸依沙吖啶注射液100 mg羊膜腔注射引产术,同时口服枸橼酸他莫昔芬(每次10 mg,每日2次,连续3个月),3月15日娩一死男婴,体重980 g,胎盘胎膜不能自娩,给予钳刮术+清宫术。围手术期每日予甲泼尼龙20 mg静脉滴注3 d,后口服泼尼松20 mg/d,每隔2 d减5 mg,直至维持泼尼松10 mg/d;每日2次口服甲磺酸溴隐亭片2.5 mg回乳治疗14 d。患者于2021年3月20日出院,出院时左乳周径80 cm,表面皮肤破溃感染较前明显改善;右乳周径78 cm,表面皮肤伤口结痂。产褥期结束后(2021年4月27日)双乳周径明显缩小(左乳70 cm、右乳68 cm),左乳表面皮肤生出新鲜肉芽组织,右乳表面皮肤伤口结痂,继续换药治疗。2021年5月29日左乳周径60 cm,表面皮肤为新鲜肉芽组织;右乳周径58 cm,表面皮肤伤口结痂。继续于风湿免疫科治疗未分化结缔组织病、于烧伤科进行乳房创面换药治疗,定期于甲乳外科随访。2022年3月测量左乳周径45 cm,右乳周径42 cm,双乳皮肤溃疡均已治愈(图 2)。
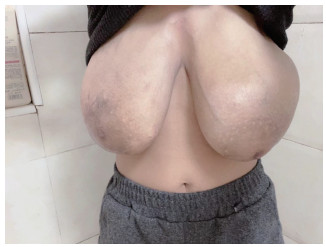
|
图 2 巨乳症患者治疗后照片 |
2 讨论
巨乳症又称乳房肥大症,指女性乳房过度发育,含腺体和脂肪结缔组织过度增生,体积超常,与躯体比例明显失调。巨乳症患者不仅伴有胸部压迫感、疼痛、肩部酸痛沉重等症状,还会发生乳房皮肤溃烂等。巨乳症多见于青春期少女或青年女性,常两侧乳房同时发生,偶见于一侧。乳房过大系腺体及脂肪结缔组织对雌激素异常敏感导致,而妊娠期由于性激素的持续高水平,乳腺受到性激素的过度刺激或乳腺组织对性激素过度敏感,故巨乳症也见于妊娠期[1]。
妊娠期合并巨乳症临床上罕见[2],多为双侧性,常为永久性病变,乳房体积增大迅速,不能自行消退[3]。本例患者为妊娠期双侧巨乳症,性激素水平正常,系乳腺组织对性激素过度敏感导致,引产后随访3个月,乳房明显缩小。杜玉香和程维雅[3]报道1例妊娠合并巨乳症患者,引产后随访期间乳房未缩小。韩志安和周维民[4]报道的巨乳症患者为第2次人工流产后2年内乳房逐渐增大,患者人工流产前乳房与健康同龄人无异。妊娠期巨乳症是与妊娠相关的乳房弥漫性普遍增大超过生理限度,常发生于第2次妊娠期[5]。本例患者发生于第2次妊娠,在孕中期引产后乳房自行消退变小,追问病史患者2019年第1次人工流产时期双侧乳房并无异常变化。推测原因可能是第1次妊娠唤醒乳房内雌激素受体,第2次妊娠前2个月就出现乳房增大现象,妊娠后乳房迅速增大从而出现巨乳症,具体机制有待进一步研究。巨乳症是由于乳房组织受正常性激素刺激的异常反应所致,继发坏死、出血和感染者多见[4-6],乳房痛觉神经敏感,疼痛难忍,多不能坚持至足月妊娠。
巨乳症的确切病因尚不明确,一般认为可能与乳腺组织对内分泌的刺激过分敏感有关,肥胖及遗传也可能是致病因素[6]。本例患者性激素水平正常,BMI为21.6 kg/m2,无肥胖及遗传因素,属于特发性。另外研究发现甲状腺激素增高可以导致乳腺组织过度生长[6],但本病例为低甲状腺素血症,也出现乳腺组织过度生长,机制不明。
| [1] |
陈媃. 妊娠合并巨乳症1例[J]. 实用妇产科杂志, 2005, 21: 533-579. DOI:10.3969/j.issn.1003-6946.2005.09.026 |
| [2] |
程振纲, 肽树炜, 王达华. 妊娠合并巨乳症一例报告[J]. 天津医药, 1978, 6: 213. |
| [3] |
杜玉香, 程维雅. 妊娠期巨乳症1例[J]. 青岛医学院学报, 1989, 25: 161. |
| [4] |
韩志安, 周维民. 巨乳症一例[J]. 中华妇产科杂志, 1994, 29: 497. |
| [5] |
吴松泉, 吴丽萍. 妊娠巨乳症1例[J]. 福建医药杂志, 1990, 12: 68-69. |
| [6] |
潘铃娟, 金梅. 妊娠期巨乳症合并甲状腺功能异常1例[J]. 实用医学杂志, 2013, 29: 1566. |
 2022, Vol. 43
2022, Vol. 43


