痛风是因体内尿酸排出减少和/或产生增多导致的一类代谢性疾病,可累及人体几乎所有的关节,以第一跖趾关节、踝关节及膝关节为主[1],近年来其发生率日益升高。据2015年数据统计,亚洲人群痛风的发病率已升高至6.24%,并且年增长率达2.4‰,男性的发病率是女性发病率的4倍以上[2-3],这可能是与现阶段人们的生活习惯不规律、高嘌呤饮食及缺乏运动有关。
Durcan等[4]研究发现,累及膝关节痛风的发病率约占所有痛风患者的10%。当痛风急性发作时,血液中过高水平的尿酸会以尿酸盐结晶(monosodiumurate)形式在关节腔内沉积,可引起令患者难以忍受的急性关节红肿和疼痛。膝关节作为人体的主要负重运动关节,其稳定性及活动功能主要由构成骨和关节内外的肌腱与韧带维持,尿酸盐结晶沉积会导致膝关节骨质破坏和肌腱及韧带损伤,若任其发展将会严重影响患者膝关节的正常结构,导致功能异常,甚至使关节功能丧失[5]。
前交叉韧带是膝关节稳定的重要结构,各种原因导致的前交叉韧带断裂严重影响膝关节的功能,甚至加快膝关节退变进程。目前对于前交叉韧带断裂患者行关节镜下重建手术已达成共识[6],对于膝痛风性关节炎关节镜是一种操作简单、创伤小、治疗效果好的方法,并能有效阻止膝关节内各种结构侵蚀性破坏及防止膝关节畸形和功能障碍。但目前有关关节镜下如何处理痛风性膝前交叉韧带病理性损伤的报道少见。本研究对痛风导致膝关节前交叉韧带病理性损伤的患者进行术后临床观察,评价手术疗效。
1 资料和方法 1.1 病例资料采用回顾性研究设计,收集2015年1月至2020年1月在首都医科大学附属北京朝阳医院就诊的78例痛风性膝前交叉韧带病理性损伤患者资料。纳入标准:(1)符合1977年美国风湿病学会制定的痛风诊断标准;(2)患侧有膝关节红肿、疼痛和活动受限等临床症状;(3)麻醉后患侧体格检查前抽屉试验阳性、Lachman试验阳性;(4)MRI检查提示关节积液、滑膜增生和前交叉韧带连续性消失;(5)关节镜下最终确定前交叉韧带已经断裂、完全变性或功能丧失;(6)患者知情同意。排除标准:(1)既往有前交叉韧带损伤病史;(2)既往有膝关节手术病史;(3)一般条件较差,不能耐受手术;(4)患者拒绝手术治疗。根据纳入和排除标准,本研究最终共22例患者入组。本研究通过首都医科大学附属北京朝阳医院伦理委员会审批(2020-3-17-32)。
1.2 术前准备所有患者入院后均予非甾体抗炎药对症治疗,并完善膝关节标准正侧位X线片和膝关节MRI检查。记录患者术前的膝关节Lysholm评分及Kujala量表评分。
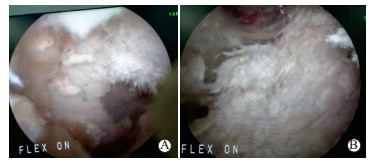
1.3 手术方法与术后康复手术均由同1名副主任医师(年关节镜手术>300台)完成,患者取仰卧位,采用蛛网膜下腔麻醉或硬膜外麻醉,气囊止血带止血,常规关节镜前内、前外侧入路。首先采用5%碳酸氢钠注射液反复灌洗关节腔,关闭通道,浸泡关节腔内组织20 min。然后换生理盐水作为冲洗液,按顺序检查,探查顺序为髌上囊、内外侧间隙、髁间窝,用抓钳取病变滑膜组织及白色结晶状物送病理检查,用刨削刀行关节腔清理,刨除增生水肿炎性滑膜,用刮勺轻轻刮除关节软骨面、半月板表面附着的白色尿酸盐结晶(图 1A),使其剥离成游离状态,操作要轻柔避免暴力,以保护软骨面及半月板完整性。探查患侧前交叉韧带,关节镜下确定韧带变性失功能或受侵蚀损伤(图 1B)后,采用刨刀清除病损韧带。所有患者均采用韧带增强重建系统(ligament advanced reinforcement system,LARS)人工韧带重建病变的前交叉韧带。胫骨隧道的定位方法:髁间棘连线中点、前交叉韧带胫骨端中心偏内,胫骨定位器55°,与胫骨纵轴矢状面成30°;股骨隧道的定位方法:偏心7 mm股骨定位器经胫骨隧道、股骨髁间窝过顶位。韧带拉紧后两端均采用金属螺钉固定(直径8 mm,长度25 mm),并在镜下及体格检查确定韧带张力是否恢复。
|
图 1 患者术中关节镜下所见 A:股骨髁覆盖大量尿酸盐结晶;B:前交叉韧带表面覆盖大量尿酸盐结晶,韧带受侵蚀. |
所有患者均在术后6周内佩戴支具。要求患者遵循一定的锻炼原则及标准,包括术后麻醉恢复后即进行股四头肌等长收缩、直腿抬高、髌骨内侧推移锻炼;出院后进行持续被动运动康复锻炼,并可拄双拐下地,患肢持续佩戴支具且不可负重;至术后1周患肢被动屈膝可达30°,术后2周时屈膝可达45°,术后3周患肢屈膝可达60°并能部分负重,术后4周屈膝可达90°且能完全负重,术后6周关节活动范围为0°~120°,并脱除支具后可负重行走。术后3个月可进行慢跑训练,6个月则可恢复正常的体育活动。
1.4 术后随访与疗效判定要求每例患者术后1、3、6、12个月进行门诊随访(随访医生为手术医生),之后每年复诊1次。所有患者复查时均行膝关节正侧位X线片检查。使用Lysholm评分和Kujala评分对术后疗效进行评估,并记录末次随访时患者的膝关节活动情况。Lysholm评分是临床评价膝关节功能障碍的常用量表之一,包括跛行、疼痛、上下楼梯、肿胀等8个项目。Kujala评分也常被用于评估膝关节功能,评估内容主要包括跛行、疼痛、肿胀、上下楼梯、下蹲、跑步等13个项目。记录患者出现感染、再断裂(通过体格检查或复查MRI判断)等术后并发症的发生情况。
1.5 统计学处理应用SPSS 19.0软件进行统计学分析。术前及术后评分、年龄等计量资料均呈正态分布,以x±s表示,采用配对t检验进行比较。所有检验均采用双侧检验,检验水准(α)为0.05。
2 结果 2.1 患者一般资料22例患者均为男性,年龄为19~56岁,平均年龄为(32.4±5.1)岁。左侧病变10例、右侧病变12例。手术时间为(62.6±8.8)min,住院时间为(3.8±1.7)d。22例患者术后均按照康复计划进行功能锻炼。随访时间为3~48个月,平均(28.6±12.3)个月。
2.2 评分情况术后不同随访时间点患者的Lysholm评分、Kujala评分均高于术前,且术后1、3、6、12个月的评分与术前比较差异均有统计学意义(Lysholm评分t=10.345、12.475、12.783、13.241,P均<0.05;Kujala评分t=8.772、10.428、11.132、11.964,P均<0.05),见表 1。
|
|
表 1 患者术前及术后各随访时间点膝关节评分比较 |
2.3 患者并发症情况及影像学表现
22例患者手术后至末次随访时患侧膝关节的活动范围恢复基本满意,未出现关节僵硬、疼痛等不适,未发生前交叉韧带再断裂,无感染、切口愈合不良、内固定失效等并发症。
3 讨论对于痛风性关节炎,临床上采取的方式仍然以内科治疗为主,但是内科药物治疗仅在急性期控制病情、降低血尿酸浓度、缓解关节疼痛症状起一定作用,但对于沉积尿酸盐结晶排出关节腔的作用不大。近些年,随着关节镜技术的发展,其在处理痛风性关节炎方面的优势逐渐显现出来。关节镜下可以清理关节内软骨、半月板表面等沉积的尿酸盐结晶,减少其对关节结构的进一步腐蚀,对于逆转关节局部病理进程和促进关节功能恢复有着不可替代的作用[7]。另外,其对于非典型痛风的诊断提供了新的途径,关节镜除可以直接观察到尿酸盐结晶,还可以钳取组织行病理检查,避免延误非典型患者的病情[8]。
过饱和的尿酸盐可沉积在任何关节附近的韧带、腱鞘及皮下,导致痛风石形成。痛风石最常见于第一跖趾关节,发病率高达75%,膝关节、肘关节也常受累[9]。痛风石形成后侵蚀韧带,常为单发,也可多发,但一般为不对称发生[10]。目前,已有手指肌腱、腕部韧带痛风病理性损伤的报道[11-12]。李浪等[13]曾报道1例痛风石致髌韧带病理性断裂的病例,该患者接受了自体肌腱韧带重建手术。但关于前交叉韧带痛风病理性损伤的报道少见。
前交叉韧带是膝关节重要的前向稳定结构,其损伤的主要原因以外伤为主,无论是急性期断裂,还是慢性损伤造成韧带的吸收和失功能,均会造成膝关节不稳,严重影响膝关节功能,如果不及时治疗关节会出现反复扭伤,易引起关节软骨、半月板等重要结构损害,导致关节过早老化和骨关节炎发生[14]。本组患者术前MRI检查均提示前交叉韧带存在异常信号,术中关节镜下观察发现所有患者的前交叉韧带周围均有大量尿酸盐结晶沉积,部分患者的韧带主体结构已经完全消失,仅存一层增厚的滑膜被结晶包裹;另外一部分患者的韧带结构还存在,但是已失去正常张力。
单纯的清理不能彻底解决患者关节内部的根本问题,因此选择在清理的同期进行交叉韧带重建手术,以期改善其临床功能。处理滑膜时建议使用滑膜刨刀,仅清除红肿炎性增生滑膜及表面尿酸盐结晶,避免大量切除,并及时射频止血,以减少术后关节腔内出血。术中仔细清理关节内的痛风石,保护半月板及韧带等重要组织,并要耐心细致地清理软骨表面、韧带及周围腱性组织的痛风石。对于本组患者,在术中使用碳酸氢钠是因为它可以部分溶解尿酸结晶,使包裹性的沉积物易与组织脱离,然后使用生理盐水冲洗以带走炎性介质,最终缓解急性期关节肿胀。在韧带重建的替换物选择方面,没有使用同种和异体肌腱,而是采用了可能对新植入物影响最弱的LARS人工韧带。尽管对于此类患者,可采取多种治疗方法来改善病情,但因不能保证在短期内能阻止尿酸盐结晶继续沉积,使用同种或异体肌腱可能会出现重建的前交叉韧带再次受侵蚀而发生二次断裂。LARS人工韧带不仅可以避免被尿酸盐结晶的破坏,还可以使患者更快速地恢复功能,长时间的维持关节稳定。Parchi等[15]使用LARS人工韧带重建前交叉韧带患者随访8年的优良率达到92.3%。本组患者也均未出现再次断裂的并发症。
综上所述,采用关节镜下膝关节清理联合同期交叉韧带重建的方法治疗痛风伴膝前交叉韧带病理性损伤的患者,取得了较为满意的临床效果,较明显地提高了患者的生活质量和运动能力。但本研究的病例数偏少,且临床随访时间短,有待于今后进行更深入的研究。
| [1] |
BEVIS M, MARSHALL M, RATHOD T, RODDY E. The association between gout and radiographic hand, knee and foot osteoarthritis: a cross-sectional study[J/OL]. BMC Musculoskelet Disord, 2016, 17: 169. DOI: 10.1186/s12891-016-1032-9.
|
| [2] |
KUO C F, GRAINGE M J, SEE L C, YU K H, LUO S F, ZHANG W, et al. Epidemiology and management of gout in Taiwan[J/OL]. Arthritis Res Ther, 2015, 17: 13. DOI: 10.1186/s13075-015-0522-8.
|
| [3] |
TU F Y, LIN G T, LEE S S, TUNG Y C, TU H P, CHIANG H C. Prevalence of gout with comorbidity aggregations in southern Taiwan[J]. Joint Bone Spine, 2015, 82: 45-51. DOI:10.1016/j.jbspin.2014.07.002 |
| [4] |
DURCAN L, GRAINGER R, KEEN H I, TAYLOR W J, DALBETH N. Imaging as a potential outcome measure in gout studies: a systematic literature review[J]. Semin Arthritis Rheum, 2016, 45: 570-579. DOI:10.1016/j.semarthrit.2015.09.008 |
| [5] |
CETIN P, TUNA B, SECIL M, AKAR S. Tophaceous gout causing internal derangement of knee joint[J/OL]. J Clin Rheumatol, 2014, 20: 235. DOI: 10.1097/RHU.0000000000000105.
|
| [6] |
邓必勇, 成雪, 高庆峰. LARS人工韧带重建前交叉韧带术后MRI影像特点[J]. 中国骨与关节损伤杂志, 2021, 36: 217-218. DOI:10.7531/j.issn.1672-9935.2021.02.039 |
| [7] |
崔操, 郭一行, 李厚成, 李彬彬. 关节镜下清理配合术后灌洗治疗膝痛风性关节炎的临床研究[J]. 海军医学杂志, 2014, 35: 446-448, 472. DOI:10.3969/j.issn.1009-0754.2014.06.12 |
| [8] |
毛晓东, 辛晓春, 向韵. 膝关节镜对改善痛风性膝关节炎患者关节功能的影响评价[J]. 中国社区医师, 2019, 35: 39-40. |
| [9] |
王树龙, 雷震, 吴俊德, 王正义, 陈兆军. 晚期痛风患者第一跖趾关节巨大痛风石一例[J]. 新医学, 2020, 51: 400-404. DOI:10.3969/j.issn.0253-9802.2020.05.015 |
| [10] |
曹国平, 罗松, 邓小毅, 赵承勇, 顾红梅. 痛风性膝关节炎MRI骨侵蚀、骨髓水肿、滑膜炎与痛风石的相关性研究[J]. 医学影像学杂志, 2020, 30: 456-459. DOI:10.3969/j.issn.1005-5185.2020.06.013 |
| [11] |
陈燕花, 徐勤海, 翁雨雄, 李涛, 丛晓斌, 雷伟, 等. 痛风石致腕管综合征的病例分析[J]. 中华手外科杂志, 2012, 28: 369-371. DOI:10.3760/cma.j.issn.1005-054X.2012.06.022 |
| [12] |
TANIGUCHI Y, MATSUMOTO T, TSUGITA M, FUJIMOTO S, TERADA Y. Spondylodiscitis and Achilles tendonitis due to gout[J]. Mod Rheumatol, 2014, 24: 1026-1027. DOI:10.3109/14397595.2013.877326 |
| [13] |
李浪, 高峰, 李强, 黄奇. 痛风石致髌韧带病理性断裂一例报告[J]. 中华骨科杂志, 2016, 36: 1047-1049. DOI:10.3760/cma.j.issn.0253-2352.2016.16.006 |
| [14] |
李书振, 王豪, 韩杰, 梁海波, 覃志, 孙可, 等. 关节镜下早期与晚期自体肌腱重建前交叉韧带的对比研究[J]. 中国组织工程研究, 2019, 23: 4170-4174. DOI:10.3969/j.issn.2095-4344.1352 |
| [15] |
PARCHI P D, GIANLUCA C, DOLFI L, BALUGANTI A, NICOLA P, CHIELLINI F, et al. Anterior cruciate ligament reconstruction with LARSTM artificial ligament results at a mean follow-up of eight years[J]. Int Orthop, 2013, 37: 1567-1574. |
 2021, Vol. 42
2021, Vol. 42


