2. 上海交通大学医学院临床研究中心, 上海 200025;
3. 上海交通大学医学院附属仁济医院老年病科, 上海 200127
2. Clinical Research Center, Shanghai Jiao Tong University School of Medicine, Shanghai 200025, China;
3. Department of Geriatrics, Renji Hospital, Shanghai Jiao Tong University School of Medicine, Shanghai 200127, China
目前,中国每年有超过100万的急性冠状动脉综合征(acute coronary syndrome,ACS)患者接受住院治疗[1-2]。非ST段抬高型心肌梗死(non-ST- segment elevation myocardial infarction,NSTEMI)是ACS的主要类型,预后风险评估对于指导治疗决策具有重要价值。目前指南建议高风险NSTEMI患者在入院时进行风险分层评估,以便接受早期介入治疗[3-4]。全球急性冠状动脉事件注册(global registry of acute coronary events,GRACE)和心肌梗死溶栓(thrombolysis in myocardial infarction,TIMI)评分系统是评估ACS患者再灌注前危险分层的常用预测模型,已有学者在高加索人群中对其进行了面对面比较[5-6]。该2种评分系统各具优势,TIMI评分在临床应用中简便易行,而GRACE评分对预后风险区分更好[7]。目前针对中国人群中的NSTEMI患者进行最佳危险分层评分的研究非常少见。
本研究拟利用TIMI与GRACE评分系统对中国NSTEMI患者进行危险分层,比较TIMI和GRACE评分对院内事件风险的预测能力,并结合这2个评分系统探索适合中国NSTEMI人群危险分层的最佳方法。
1 资料和方法 1.1 研究对象本研究为回顾性研究,研究人群来自2017年1月1日至12月1日在上海交通大学医学院附属仁济医院心血管内科住院治疗的1 659例初次诊断为ACS的患者。纳入标准:年龄>18岁,且至少具有以下特征中的一项:(1)典型的缺血性心电图变化;(2)心脏生物标志物升高或既往有冠状动脉粥样硬化性心脏病。排除标准:(1)ST段抬高型心肌梗死患者;(2)肌钙蛋白升高由严重外伤、内科手术或其他严重的合并症引起。
1.2 风险评分入院时计算TIMI和GRACE风险评分。对于不稳定型心绞痛/NSTEMI,TIMI评分包括以下7项指标:年龄≥65岁、存在≥3个冠状动脉疾病危险因素、已知冠状动脉狭窄>50%、过去7 d内使用过阿司匹林、心电图显示ST段变化、严重心绞痛(24 h内发作≥2次)、心脏生物标志物升高。每项指标“是”和“否”分别记1分和0分,相加后总分0~2分为低危,3~4分为中危,5~7为高危[8]。GRACE评分系统包括以下8项指标:年龄、心率、动脉收缩压、血肌酐水平、心功能Killip分级、入院时心脏骤停、心脏生物标志物升高、心电图显示ST段变化。相加后总分≤108分为低危,109~139分为中危,≥140分为高危[9]。
为了探索适合中国NSTEMI人群的最佳危险分层方法,本研究尝试保留TIMI评分的便利性和GRACE评分的准确性,建立了TIMI评分与GRACE评分相结合的危险分层方法,即首先用TIMI评分筛选所有人群,再对TIMI评分为中危的患者使用GRACE评分,将其进一步分为GRACE评分高危亚组(GRACE评分≥140分)和GRACE评分非高危亚组(GRACE评分 < 140分)。
1.3 终点事件院内事件定义为住院期间的院内死亡、再梗死、心力衰竭、心源性休克和心搏骤停。多支病变定义为3个或更多的冠状动脉分支血管狭窄超过70%。
1.4 统计学处理应用SPSS 25.0软件进行统计学分析。连续变量以均数(95% CI)表示,采用Student t检验进行比较。分类变量以例数和百分数表示,采用Mantel-Haenszel χ2检验进行比较。采用ROC曲线评估TIMI评分和GRACE评分预测院内事件的准确性。计算Kappa值评估TIMI和GRACE风险评分的一致性,Kappa值< 0.4时认为TIMI评分和GRACE评分不一致。检验水准(α)为0.05。
2 结果 2.1 基线特征在初次诊断为ACS的1 659例患者中,有261例肌钙蛋白升高的NSTEMI患者。剔除临床数据缺失的29例患者,最终纳入232例符合NSTEMI诊断的患者(图 1)。232例NSTEMI患者中,男163例(70.3%)、女69例(29.7%),平均年龄为66.1(95% CI 64.6~67.6)岁。153例(65.9%)有高血压病史,76例(32.8%)有糖尿病史,12例(5.2%)有高脂血症史,90例(38.8%)有吸烟史。44例(19.0%)患者既往有心肌梗死病史,42例(18.1%)有行经皮冠状动脉介入(percutaneous coronary intervention,PCI)治疗史(表 1)。与GRACE队列[10]相比,本研究的男性比例更高(70.3% vs 66.5%),既往心肌梗死发生率更低(19.0% vs 32.0%),患者高脂血症(5.2% vs 43.6%)和肾功能不全(8.6% vs 43.7%)的发生率更低。
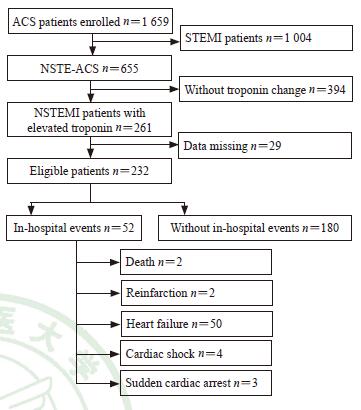
|
图 1 研究对象入组流程图 Fig 1 Flow chart of study participants enrollment STEMI: ST-segment elevation myocardial infarction; NSTE-ACS: Non-ST-segment elevation acute coronary syndrome; NSTEMI: Non-ST-segment elevation myocardial infarction |
|
|
表 1 NSTEMI患者基线资料 Tab 1 Baseline characteristics of NSTEMI patients |
2.2 TIMI和GRACE评分结果
所有患者入院后均进行TIMI和GRACE评分。TIMI评分为3.1(3.0~3.3)分,TIMI评分低危、中危、高危患者分别为69例(29.7%)、142例(61.2%)和21例(9.1%);GRACE评分为139.9(135.2~144.6)分,GRACE评分低危、中危、高危患者分别为41例(17.7%)、85例(36.6%)和106例(45.7%)。由此可见,GRACE评分将多数患者归为高危组(45.7%),而TIMI评分将多数患者归为中危组(61.2%)。在TIMI评分中危人群中,有53.5%(76/142)是GRACE评分高危患者;而TIMI评分低危人群中,43.5%(30/69)为GRACE评分中危患者。相比之下,大多数GRACE评分高危患者(71.7%,76/106)为TIMI评分中危。TIMI评分与GRACE评分危险分层一致性差(Kappa值=0.077)。
2.3 TIMI和GRACE评分对院内事件的预测价值TIMI评分低危、中危、高危患者院内事件发生率分别为14.5%(10/69)、24.6%(35/142)和33.3%(7/21);GRACE评分低危、中危、高危患者院内事件发生率分别为7.3%(3/41)、11.8%(10/85)和36.8%(39/106)。值得注意的是,在相同危险分层中,仅TIMI评分中危和GRACE评分中危患者院内事件发生率差异有统计学意义(P=0.018)。但是,如果将中危组与高危组患者合并为中高危组,TIMI评分中高危组和GRACE评分中高危组患者院内事件发生率差异无统计学意义[25.8%(42/163)vs 25.7%(49/191),P=0.981]。
利用ROC曲线评估TIMI评分和GRACE评分预测院内事件的准确性,结果显示TIMI评分和GRACE评分对院内事件均具有较好的预测价值(TIMI评分AUC为0.62,95% CI 0.55~0.68;GRACE评分AUC为0.81,95% CI 0.76~0.86),GRACE评分显示出比TIMI评分更好的预测能力(P < 0.001)。
2.4 TIMI和GRACE评分对冠状动脉狭窄的预测价值在232例患者中,排除诊断为心肌病或肺栓塞的患者,仅224例接受了冠状动脉造影,其中43例(19.2%)确诊为多支病变,53例(23.7%)确诊为严重冠状动脉疾病。TIMI评分中高危组和GRACE评分中高危组患者多支病变的发生率差异无统计学意义[21.0%(33/157)vs 20.7%(38/184),P=0.934]。ROC曲线评估结果表明,TIMI和GRACE评分均未显示出对多支病变的预测价值(TIMI评分AUC为0.54,95% CI 0.44~0.63;GRACE评分AUC为0.60,95% CI 0.51~0.70)。
2.5 TIMI与GRACE评分相结合应用对院内事件的预测价值在142例TIMI评分中危患者中,有76例归类为GRACE评分高危患者,66例归类为GRACE评分非高危患者。与GRACE评分非高危亚组患者相比,GRACE评分高危亚组患者年龄较大,脑钠肽水平较高(表 2)。
|
|
表 2 TIMI评分中危患者中GRACE评分高危亚组和非高危亚组基线特征比较 Tab 2 Comparison of baseline characteristics between GRACE high-risk subgroup and GRACE non-high-risk subgroup in TIMI medium-risk patients |
在TIMI评分中危组中,GRACE评分高危亚组的院内事件风险约是GRACE评分非高危亚组患者的6.2倍[38.2%(29/76)vs 9.1%(6/66);OR=6.2,95% CI 2.4~16.1,P < 0.001)。TIMI评分中危组在院内事件发生风险上变异度大,GRACE评分高危亚组的院内事件风险与TIMI评分高危组相似[38.2%(29/76)vs 33.3%(7/21),P=0.920],而GRACE评分非高危亚组的院内事件风险与TIMI评分低危组相似[9.1%(6/66)vs 14.5%(10/69),P=0.498]。将TIMI评分与GRACE评分结合预测院内事件的发生风险,即将TIMI评分高危组与TIMI评分中危组中的GRACE评分高危亚组合并为高危组,该方法对院内事件具有良好的预测价值(AUC=0.71,95% CI 0.65~0.77),并且其阳性预测值(37.1%)高于TIMI评分(33.3%)和GRACE评分(36.8%),见表 3。
|
|
表 3 TIMI评分、GRACE评分及两者结合预测院内事件的价值 Tab 3 Predictive value of in-hospital events by TIMI score, GRACE score and the combination of both |
3 讨论
既往多项研究结果均显示TIMI评分和GRACE评分系统对ACS患者的危险分层不一致。一项对460例非ST段抬高ACS患者进行血运重建的分析首次发现这一差异。该研究比较了GRACE、TIMI和血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂依替巴肽治疗急性冠状动脉综合征试验(platelet glycoproteinⅡb/Ⅲa in unstable angina: receptor suppression using integrilin therapy trial,PURSUIT)评分对非ST段抬高ACS的预后价值,结果发现GRACE评分对1年内死亡或心肌梗死的预测效能最高(AUC:0.72 vs 0.63和0.59)[11]。此后,一系列研究在STEMI、2型心肌梗死、胸痛及女性患者中评估了TIMI、GRACE或其他风险评分的区别,结果各异[7, 12-14]。这表明TIMI和GRACE风险评分系统在不同人群中具有各自明显的优势。在冠状动脉粥样硬化性心脏病的再灌注治疗时代,风险评分是评估NSTEMI最佳干预时机的决定性标准,但通过危险分层确定的最佳治疗时间仍存在争议[15-17]。此外,白种人和亚洲人NSTEMI患者特征存在巨大差异,因此在亚洲NSTEMI患者中评估TIMI和GRACE风险评分的有效性十分必要。
本研究针对中国NSTEMI患者分析了TIMI评分和GRACE评分危险分层的适用性。研究结果发现GRACE评分对院内事件具有较高的预测价值,而TIMI评分可能会将一部分高危患者分层为中危组,从而会使医师低估这些患者发生院内事件的风险。既往对高加索人群的研究也显示类似结果。英国的一项对104例非ST段抬高ACS患者的调查研究发现,大多数患者(64%)被TIMI评分分类为中危,但大部分患者(60%)被另一风险分层——柴郡、默西塞德郡和北威尔士心脏网络(Cheshire,Merseyside,and North Wales Cardiac Network;CMNW)评分评为高危[18]。本研究表明,GRACE评分的区别能力高于TIMI评分。因此,GRACE评分被认为是区分力最高的一种危险评分[9]。
不同风险评分系统对疾病预后的预测效能不一致有多种原因。首先,心脏生物标志物升高在TIMI评分系统中权重较低,而在GRACE评分系统中权重较高[8, 10]。因此,尽管本研究所纳入的患者肌钙蛋白均升高,GRACE评分为139.9(135.2~144.6)分,GRACE评分低危组占17.7%(41/232),但有29.7%(69/232)的患者处于TIMI评分低危组(≤2分)。其次,TIMI评分系统并未全面概括高危患者的特征,如心率、血压、心搏骤停和ST偏差,而这些都包括在GRACE评分系统中[10, 18]。第三,本研究细致评估了TIMI评分中危人群,发现TIMI评分中危患者的院内事件发生率跨度较大。TIMI评分中危组中有53.5%(76/142)为GRACE评分高危患者,院内事件发生风险与TIMI评分高危组相似,而GRACE评分非高危亚组院内事件发生风险则与TIMI评分低危组类似。因此,TIMI评分低估了患者的风险,这一现象在高危患者中尤为突出。TIMI评分中危患者可能会被低估病情危险,延迟介入治疗,增加长期死亡率。
本研究利用冠状动脉血管造影结果进一步评估了TIMI和GRACE评分的差异。既往研究发现TIMI评分对冠状动脉解剖结构病变预测性更好,因为TIMI评分的优势在于包括与冠状动脉病变严重程度特别相关的变量,如既往冠状动脉病变情况、患者先前对阻塞性冠状动脉疾病的了解、阿司匹林使用情况和危险因素数量等[19-22]。本研究探索了中国人和白种人NSTEMI患者这些基线变量的差异,结果发现中国人与GRACE白种人队列[10]相比既往心肌梗死发生率更低,意味着中国NSTEMI患者已知冠状动脉狭窄和使用阿司匹林的可能性更小。本组患者多支病变的重要预测指标高脂血症和肾功能不全的发生率更低。因此,本研究纳入的中国NSTEMI患者中,未能体现TIMI评分的优势。值得注意的是,本组人群较既往其他研究队列的GRACE分数分布更高。
一个理想的风险评分系统需具备实用便利性和预测准确性,如果一个评分系统费时费力,其使用率会明显降低[9]。GRACE评分的主要局限性在于评估过程复杂,需要在床旁使用专用的计算工具,而TIMI评分的优势在于使用简便,更易于在急诊室随时使用[20, 23]。大多数患者是否接受介入治疗都是在急诊室决定的,因此一个简便易行又保留准确性的评分系统尤其重要。本研究先使用TIMI评分筛选所有人群,再将TIMI评分中危患者进一步分为GRACE评分高危亚组(GRACE评分≥140分)和GRACE评分非高危亚组(GRACE评分 < 140分),将TIMI评分高危组与TIMI评分中危组中的GRACE评分高危亚组合并为高危组,该方法预测院内事件发生风险的阳性预测值(37.1%)高于单独的TIMI评分(33.3%)和GRACE评分(36.8%)。因此,将这2个风险评分结合应用既保留了评分的便利性,同时提高了诊断准确性,意味着可以在急诊室轻松地对更多患者进行危险分层,从而指导治疗决策和患者护理。
本研究存在一定局限性。首先,本研究是对2017年1月1日至12月1日收治的NSTEMI患者资料的回顾性研究,研究对象来自单中心,但本组人群的基线特征和院内结局与已发表的最大规模的中国ACS患者队列研究没有差异[20]。其次,本研究样本量有限,研究结果可能不适用于与本组人群特征有明显差异的患者。第三,本研究纳入的是NSTEMI患者而不是ACS患者,因为NSTEMI患者是最有可能在风险分层后亟需介入治疗的[15]。
综上所述,GRACE评分在预测NSTEMI患者院内事件方面的价值优于TIMI评分。TIMI评分和GRACE评分在预测冠状动脉造影中的冠状动脉病变似乎没有明显优势。医师可以使用TIMI评分对NSTEMI患者进行首次筛查,然后用GRACE评分对TIMI评分中危人群进一步分层,有助于快速、简便、准确地筛选出亟需介入治疗的高危NSTEMI患者。
| [1] |
ZHANG Q, ZHAO D, XIE W, XIE X, GUO M, WANG M, et al. Recent trends in hospitalization for acute myocardial infarction in Beijing: increasing overall burden and a transition from ST-segment elevation to non-ST-segment elevation myocardial infarction in a population-based study[J/OL]. Medicine (Baltimore), 2016, 95: e2677. doi: 10.1097/MD.0000000000002677.
|
| [2] |
ZHAO D, LIU J, WANG M, ZHANG X, ZHOU M. Epidemiology of cardiovascular disease in China: current features and implications[J]. Nat Rev Cardiol, 2019, 16: 203-212. DOI:10.1038/s41569-018-0119-4 |
| [3] |
ANDERSON J L, MORROW D A. Acute myocardial infarction[J]. N Engl J Med, 2017, 376: 2053-2064. DOI:10.1056/NEJMra1606915 |
| [4] |
ROFFI M, PATRONO C, COLLET J P, MUELLER C, VALGIMIGLI M, ANDREOTTI F, et al. 2015 ESC guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: task force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC)[J]. Eur Heart J, 2016, 37: 267-315. DOI:10.1093/eurheartj/ehv320 |
| [5] |
CHAPMAN A R, HESSE K, ANDREWS J, LEE K K, ANAND A, SHAH A S V, et al. High-sensitivity cardiac troponin I and clinical risk scores in patients with suspected acute coronary syndrome[J]. Circulation, 2018, 138: 1654-1665. DOI:10.1161/CIRCULATIONAHA.118.036426 |
| [6] |
FOX K A, EAGLE K A, GORE J M, STEG P G, ANDERSON F A, GRACE2 Investigators. The Global Registry of Acute Coronary Events, 1999 to 2009—GRACE[J]. Heart, 2010, 96: 1095-1101. DOI:10.1136/hrt.2009.190827 |
| [7] |
YAN A T, YAN R T, TAN M, CASANOVA A, LABINAZ M, SRIDHAR K, et al. Risk scores for risk stratification in acute coronary syndromes: useful but simpler is not necessarily better[J]. Eur Heart J, 2007, 28: 1072-1078. DOI:10.1093/eurheartj/ehm004 |
| [8] |
ANTMAN E M, COHEN M, BERNINK P J, MCCABE C H, HORACEK T, PAPUCHIS G, et al. The TIMI risk score for unstable angina/non-ST elevation MI: a method for prognostication and therapeutic decision making[J]. JAMA, 2000, 284: 835-842. DOI:10.1001/jama.284.7.835 |
| [9] |
HALL M, BEBB O J, DONDO T B, YAN A T, GOODMAN S G, BUENO H, et al. Guideline-indicated treatments and diagnostics, GRACE risk score, and survival for non-ST elevation myocardial infarction[J]. Eur Heart J, 2018, 39: 3798-3806. DOI:10.1093/eurheartj/ehy517 |
| [10] |
GRANGER C B, GOLDBERG R, DABBOUS O, PIEPER K S, EAGLE K A, CANNON C P, et al. Predictors of hospital mortality in the global registry of acute coronary events[J]. Arch Intern Med, 2003, 163: 2345-2453. DOI:10.1001/archinte.163.19.2345 |
| [11] |
DE ARAÚJO GONÇALVES P, FERREIRA J, AGUIAR C, SEABRA-GOMES R. TIMI, PURSUIT, and GRACE risk scores: sustained prognostic value and interaction with revascularization in NSTE-ACS[J]. Eur Heart J, 2005, 26: 865-872. DOI:10.1093/eurheartj/ehi187 |
| [12] |
MURPHY S P, MCCARTHY C P, COHEN J A, REHMAN S, JONES-O'CONNOR M, OLSHAN D S, et al. Application of the GRACE, TIMI, and TARRACO risk scores in type 2 myocardial infarction[J]. J Am Coll Cardiol, 2020, 75: 344-345. |
| [13] |
SAKAMOTO J T, LIU N, KOH Z X, FUNG N X, HELDEWEG M L, NG J C, et al. Comparing HEART, TIMI, and GRACE scores for prediction of 30-day major adverse cardiac events in high acuity chest pain patients in the emergency department[J]. Int J Cardiol, 2016, 221: 759-764. DOI:10.1016/j.ijcard.2016.07.147 |
| [14] |
ZHU H, XUE H, WANG H, CHEN Y, ZHOU S, TIAN F, et al. Risk stratification and prognostic value of grace and TIMI risk scores for female patients with non-ST segment elevation acute coronary syndrome[J]. Int J Clin Exp Med, 2015, 8: 4038-4044. |
| [15] |
DEHARO P, DUCROCQ G, BODE C, COHEN M, CUISSET T, MEHTA S R, et al. Timing of angiography and outcomes in high-risk patients with non-ST-segment-elevation myocardial infarction managed invasively: insights from the TAO trial (treatment of acute coronary syndrome with otamixaban)[J]. Circulation, 2017, 136: 1895-1907. DOI:10.1161/CIRCULATIONAHA.117.029779 |
| [16] |
JIANG M, HE B, ZHANG Q. Timing of early invasive intervention in patients with moderate to high risk acute coronary syndromes[J]. J Interv Cardiol, 2012, 25: 10-18. DOI:10.1111/j.1540-8183.2011.00685.x |
| [17] |
JOBS A, MEHTA S R, MONTALESCOT G, VICAUT E, VAN'T HOF A W J, BADINGS E A, et al. Optimal timing of an invasive strategy in patients with non-ST-elevation acute coronary syndrome: a meta-analysis of randomised trials[J]. Lancet, 2017, 390: 737-746. DOI:10.1016/S0140-6736(17)31490-3 |
| [18] |
RAWLINGS C, OGLESBY K, TURNER J, SEN A. Comparison of two clinical scoring systems in risk stratification of non-ST elevation acute coronary syndrome patients in predicting 30-day outcomes[J]. Emerg Med J, 2012, 29: 40-42. DOI:10.1136/emj.2010.102301 |
| [19] |
BARBOSA C E, VIANA M, BRITO M, SABINO M, GARCIA G, MARAUX M, et al. Accuracy of the GRACE and TIMI scores in predicting the angiographic severity of acute coronary syndrome[J]. Arq Bras Cardiol, 2012, 99: 818-824. DOI:10.1590/S0066-782X2012005000080 |
| [20] |
CHEN Y H, HUANG S S, LIN S J. TIMI and GRACE risk scores predict both short-term and long-term outcomes in Chinese patients with acute myocardial infarction[J]. Acta Cardiol Sin, 2018, 34: 4-12. |
| [21] |
HAMMAMI R, JDIDI J, MROUA F, KALLEL R, HENTATI M, ABID L, et al. Accuracy of the TIMI and GRACE scores in predicting coronary disease in patients with non-ST-elevation acute coronary syndrome[J]. Rev Port Cardiol, 2018, 37: 41-49. DOI:10.1016/j.repc.2017.05.012 |
| [22] |
ROY S S, ABU AZAM S T M, KHALEQUZZAMAN M, ULLAH M, ARIFUR RAHMAN M. GRACE and TIMI risk scores in predicting the angiographic severity of non-ST elevation acute coronary syndrome[J]. Indian Heart J, 2018, 70(Suppl 3): S250-S253. |
| [23] |
BACKUS B E, SIX A J, KELDER J H, GIBLER W B, MOLL F L, DOEVENDANS P A. Risk scores for patients with chest pain: evaluation in the emergency department[J]. Curr Cardiol Rev, 2011, 7: 2-8. DOI:10.2174/157340311795677662 |
 2020, Vol. 41
2020, Vol. 41


