陈旧性胸腰椎骨折后凸畸形是一种常见的脊柱畸形,常见于胸腰椎交界区,往往伴有严重的疼痛及神经压迫症状,降低了患者的生活质量[1]。矫形手术是彻底解除压迫、恢复脊柱生理曲度的重要治疗手段,临床常采用SRS-Schwab三级或四级截骨术进行矫形,其是理想的截骨策略,可以达到每一节段30°~40°的矫正[2]。海军军医大学(第二军医大学)长征医院周许辉团队2015年采用保留椎弓根下壁截骨术对陈旧性胸腰椎骨折后凸患者进行矫形,既保留了椎弓根下壁减少了神经根损伤,也取得了与SRS-Schwab四级截骨术相似的矫形效果,并且患者术后恢复良好[3]。然而,保留椎弓根下壁截骨术是否具有生物力学优势并无相关报道。本研究采用三维有限元分析法建立胸腰椎模型,比较保留椎弓根下壁截骨术和SRS-Schwab四级截骨术在前屈、后伸、旋转及侧弯时钉棒系统和椎体前缘内植物的应力及整体应力的传导和分布。
1 资料和方法 1.1 胸腰段正常脊柱三维有限元模型建立对1名年龄35岁、身高175 cm、体质量70 kg、无腰骶椎退行性病变病史的健康男子,以层厚1 mm进行CT扫描获得T10至骶骨中段CT数据。选取T11~L3数据,采用Mimics 17.0软件进行三维重建。将Mimics 17.0软件重建的模型导入Materialise 3-matic软件进行网格重建,构建各椎体的面网格和体网格。将构建的骨骼数据在有限元网格划分前处理软件HyperMesh中完成重新装配,并根据解剖特征重新构建终板、椎间盘、韧带等结构(表 1)。皮质骨、松质骨根据Mimics 17.0软件中“帮助”文件提供的经验换算数据,根据CT值转换每个体网格的材料属性。将生成体网格的模型返回Mimics 17.0软件中,根据公式
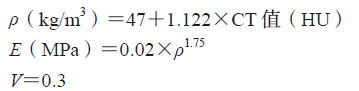
|
|
|
表 1 三维有限元模型相关的材料属性 Tab 1 Material properties related to three-dimensional finite element model |
计算每个像素上的CT值,并映射至对应位置的体网格上,得到赋值过后的椎体模型。其中ρ为材料密度、E为密度-弹性模量、V为泊松比(Poisson ratio)。
根据参考文献[4]采用非线性弹簧模拟各节段的关节韧带。由于韧带是只能承受拉伸载荷而在受压时响应为0的非线性材料,并且本研究不涉及材料破坏,而考虑手术后的正常情况,所以不定义与韧带断裂相关的模型和参数。根据Schmidt等[5]对人7种韧带的研究和校正,分别对前纵韧带(anterior longitudinal ligament,ALL)、后纵韧带(posterior longitudinal ligament,PLL)、黄韧带(flavum ligament,FL)、横突间韧带(intertransverse ligament,ITL)、棘间韧带(interspinous ligament,ISL)、棘上韧带(superspinous ligament,SSL)、关节囊韧带(capasular ligament,CL)赋予对应的非线性弹簧单元力-位移曲线(图 1)。
|
图 1 韧带的力-位移曲线 Fig 1 Force-displacement curves of ligament ALL: Anterior longitudinal ligament; PLL: Posterior longitudinal ligament; ISL:Interspinous ligament; SSL: Superspinous ligament; CL: Capasular ligament; FL: Flavum ligament; ITL: Intertransverse ligament |
1.2 三维有限元模型边界条件及载荷
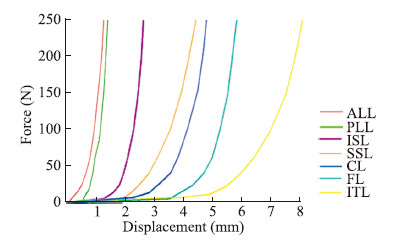
本研究中,L3水平面方向下端节点固定全部自由度。在T11椎体上表面施加200 N轴向压缩载荷;在L3上终板上方偏后的旋转轴上选择1个中性节点,将其与椎体上终板节点建立耦合约束,该约束方式可以将中性节点上的应力换算为均匀分布的载荷施加于T11上终板的所有从节点上。根据右手准则在中性节点上施加不同方向的7.5 N•m纯扭矩载荷,同时保证载荷的施加坐标系是中性节点的节点坐标系,分别用来模拟胸腰椎有限元模型受到前屈、后伸、侧弯和旋转4种载荷作用。相邻小关节面设为有限滑移接触关系,接触后允许分开,其中摩擦系数为0.1。
使用Abaqus 6.17-1作为有限元运算的求解器和后处理器,开启Nlgeon大变形计算开关。运用Newton-Raphson技术求解非线性平衡方程;设置接触属性和计算迭代控制,并调整全局迭代次数、计算时间、最大计算时间步长和最小计算时间步长等参数以提高收敛性;由于小关节接触面之间距离过大或接触面不平整,在计算开始时施加上述复合载荷,按照系统默认的设置会导致接触面碰撞和震荡回弹,使接触关系不能平稳建立。所以为了保证模型运算能够收敛,本研究将预载荷和扭矩分2步施加。在第一步时施加一个很小的力(通常为1~2 N),让接触关系平稳建立并达到一个稳定的状态,第二步再进行大位移大变形运动(图 2)。
|
图 2 正常T11~L3腰椎及后伸载荷增加示意图 Fig 2 Schematic diagram of normal lumbar vertebrae and posterior extension load in T11-L3 ALL: Anterior longitudinal ligament; PLL: Posterior longitudinal ligament; ITL: Intertransverse ligament; FL: Flavum ligament; ISL: Interspinous ligament; CL: Capasular ligament; SSL: Superspinous ligament |
1.3 手术工况建模(以L1为截骨椎体)
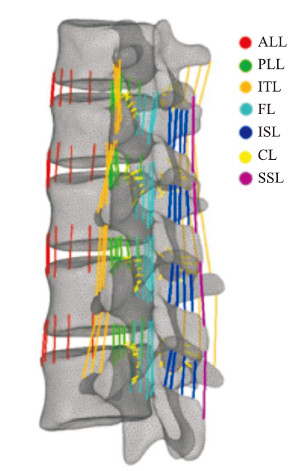
工况1:SRS-Schwab四级截骨术式(A术式)。保留L1约1/3椎体,切除椎弓根及后方小关节、后侧水平延长线的对应棘突、上关节突关节,以及T12/L1椎间盘。植入钛笼,并填入松质骨(图 3A)。
|
图 3 各术式三维有限元示意图 Fig 3 Three-dimensional finite element schematic diagram of each operation A: SRS-Schwab four-stage osteotomy (A operation); B: Modified partial pedicle subtraction osteotomy with preservation of 1/3 inferior wall of pedicle (B1 operation); C: Modified partial pedicle subtraction osteotomy with preservation of 1/2 inferior wall of pedicle (B2 operation) |
工况2:保留椎弓根下壁截骨术式(保留1/3椎弓根下壁,B1术式)。保留L1约1/3椎体,切除L1椎体椎弓根上2/3、后侧水平延长线的对应棘突、上关节突关节,以及T12/L1椎间盘。植入钛笼,并填入松质骨(图 3B)。
工况3:保留椎弓根下壁截骨术式(保留1/2椎弓根下壁,B2术式)。保留L1约1/3椎体,切除L1椎体椎弓根上1/2、后侧水平延长线的对应棘突、上关节突关节,以及T12/L1椎间盘。植入钛笼,并填入松质骨(图 3C)。
1.4 研究方法在每个工况模型中,将手术节段分为3个部分:钛笼植入区域、剩余椎体部分、椎体剩余附属结构及钉棒系统,各工况模型不同部分应力云图见图 4。(1)比较A、B1、B2术式三维有限元模型在前屈、后伸、旋转、侧弯时的总应力,以及钛笼植入区域、剩余椎体部分、椎体剩余附属结构及钉棒系统3个部分分别的应力情况;(2)比较A、B1、B2术式三维有限元模型各椎间隙的活动度;(3)比较A、B1、B2术式三维有限元模型各内植物的应力情况。
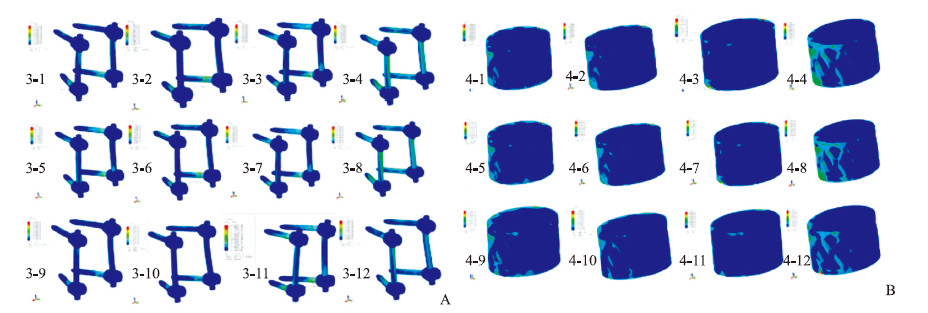
|
图 4 内固定系统应力云图 Fig 4 Von Mises stress nephogram of internal system A: Von Mises stress nephogram of pedicle screw system. 3-1, 3-2, 3-3, 3-4: SRS-Schwab four-stage osteotomy (A operation); 3-5, 3-6, 3-7, 3-8: Modified partial pedicle subtraction osteotomy with preservation of 1/3 inferior wall of pedicle (B1 operation); 3-9, 3-10, 3-11, 3-12: Modified partial pedicle subtraction osteotomy with preservation of 1/2 inferior wall of pedicle (B2 operation). 3-1, 3-5, 3-9: Extension; 3-2, 3-6, 3-10: Flexion; 3-3, 3-7, 3-11: Rotation; 3-4, 3-8, 3-12: Lateral bending. B: Von Mises stress nephogram of mesh cage. 4-1, 4-2, 4-3, 4-4: SRS-Schwab four-stage osteotomy (A operation); 4-5, 4-6, 4-7, 4-8: Modified partial pedicle subtraction osteotomy with preservation of 1/3 inferior wall of pedicle (B1 operation); 4-9, 4-10, 4-11, 4-12: Modified partial pedicle subtraction osteotomy with preservation of 1/2 inferior wall of pedicle (B2 operation). 4-1, 4-5, 4-9: Extension; 4-2, 4-6, 4-10: Flexion; 4-3, 4-7, 4-11: Rotation; 4-4, 4-8, 4-12: Lateral bending |
2 结果 2.1 3种术式模型应力情况分析
在前屈位时,B2术式的总应力最小(205.6 MPa),其次为B1术式(207.0 MPa),最大为A术式(217.0 MPa);将钛笼植入区域、剩余椎体部分、椎体剩余附属结构及钉棒系统3个部分的应力分别进行比较,可见B2术式各部分应力均最小,A术式最大,分别比B2术式高11.5%、8.1%、2.0%(表 2)。
|
|
表 2 不同术式下固定节段不同部分应力分布 Tab 2 Stress distribution of each part of fixed segment under different surgical procedures |
在后伸位时,B2术式的总应力最小(190.4 MPa),其次为B1术式(201.0 MPa),最大为A术式(201.7 MPa);将钛笼植入区域、剩余椎体部分、椎体剩余附属结构及钉棒系统3个部分的应力分别进行比较,可见B2术式各部分应力均最小,A术式最大,分别比B2术式高15.0%、15.5%和7.4%(表 2)。
在旋转位时,B2术式的总应力最小(201.5 MPa),其次为B1术式(205.0 MPa),最大为A术式(207.4 MPa);将钛笼植入区域、剩余椎体部分、椎体剩余附属结构及钉棒系统3个部分的应力分别进行比较,可见B2术式各部分应力均最小,A术式最大,分别比B2术式高4.1%、11.3%、9.2%(表 2)。
在侧弯位时,B2术式的总应力最小(191.6 MPa),其次为B1术式(199.5 MPa),最大为A术式(211.6 MPa);将钛笼植入区域、剩余椎体部分、椎体剩余附属结构及钉棒系统3个部分的应力分别进行比较,可见B2术式各部分应力均最小,A术式最大,分别比B2术式高13.9%、12.3%、18.7%(表 2)。
2.2 3种术式模型椎间隙活动度情况分析A、B1和B2术式各椎间隙活动度情况相似:T11/T12、L2/L3椎间隙较其余椎间隙在前屈、后伸、旋转及侧弯位活动度均较大;而T12/L1、L1/L2椎间隙在前屈、后伸、旋转及侧弯位活动度均较小(表 3)。
|
|
表 3 3不同术式下各椎间隙的活动度 Tab 3 Range of motion of each intervertebral space under different surgical procedures |
2.3 3种术式内植物应力情况分析
B2术式在前屈、后伸、旋转及侧弯活动时,前路钛笼植入区域的应力均最小,分别为22.2、187.7、105.8、141.6 MPa;A术式最大,分别为27.3、241.8、133.4、188.0 MPa。同样,B2术式在前屈、后伸、旋转及侧弯活动时,后路椎体剩余附属结构及钉棒系统的应力均最小,分别为75.4、168.4、75.9、214.8 MPa;A术式最大,分别为97.5、216.4、98.5、243.0 MPa。在不同活动方向,3种术式各内植物的应力均远小于钛合金的屈服应力和拉伸极限(分别为760、860 MPa),因此不存在断钉断棒或钛网压缩的风险。见表 4。
|
|
表 4 4 3种术式各内植物应力情况 Tab 4 Stresses of implants in three surgical procedures |
3 讨论
陈旧性胸腰椎骨折后凸畸形常见于椎间盘破坏、伤椎椎体高度丢失及关节突不稳定等综合损伤因素下未获得良好稳定性治疗的患者,手术治疗是目前唯一有效的治疗方式,目的是为了恢复正常的脊柱序列、重建稳定性、解除压迫。常见的后路矫形截骨术式有单节段经关节突“V”形截骨、经椎弓根椎体闭合楔形截骨及SRS-Schwab四级截骨[6-8]。然而单节段经关节突“V”形截骨可恢复的角度较小,同时前柱楔形截骨后椎体之间不能骨性接触[7];经椎弓根椎体闭合楔形截骨后前中柱会过度短缩,增加了脊髓屈曲和皱褶风险[8];SRS-Schwab四级截骨会损伤关节突关节,增加了神经根损伤风险,同时仍存在脊髓屈曲和皱褶风险[9]。本团队前期提出的保留椎弓根下壁截骨术式[3],采用钛笼前路植骨使脊柱前柱垫高,从而恢复前柱高度,降低了短缩造成脊髓皱缩风险[10],提高了截骨矫正度数及融合率,避免假关节形成、内固定失败,同时保留神经通道减少了神经损伤风险[11]。
保留椎弓根下壁截骨术式由于保留椎弓根,不仅降低了手术的风险外,而且可获得良好的生物学效应。从解剖学角度观察可以发现,腰椎的关节突关节由上位椎体的下关节突与下位椎体的上关节突构成,两侧关节突关节与前方椎间盘组成了脊柱运动的三关节复合体,在维持腰椎稳定的过程中发挥着重要作用[12]。
Park等[13]采用新鲜标本进行有限元分析,在垂直载荷下,腰椎关节突关节承受腰椎尾侧节段的应力载荷大于椎间盘。Csernátony等[14]通过尸体解剖也证实了这一观点,同时指出关节突关节的平均极限垂直载荷为338 N,且应变与应力成正比。同时,关节突关节也承载着腰椎各向活动产生的拉伸、压缩、剪切扭转载荷,其中关节突关节承受的压缩载荷占腰椎总载荷的18%,承受的剪切扭转载荷占总载荷的1/3,而由于椎间盘具有弹性和不稳定特性,几乎所有的剪切扭转载荷都由小关节承受。研究表明当轴向旋转范围超过1°~3°时即可造成关节突关节破坏[15]。因此,小关节的保留更有助于腰椎稳定。在本研究中,无论是前屈、后伸、旋转或侧弯,保留椎弓根下壁截骨所承受的总应力均小于SRS-Schwab四级截骨,钛笼植入区域、剩余椎体部分、椎体剩余附属结构及钉棒系统3个部分所承受的应力同样较小,尤其是保留1/2关节突的保留椎弓根下壁截骨术式具有更小的应力分布。这可能是由于关节突的保留更接近自然状态下人体脊柱的力学状态,获得了更好的力学平衡及稳定性。同时在分析内植物应力时,同样发现保留1/2关节突的保留椎弓根下壁截骨术式具有最小的内植物应力,从而减小前路钛笼压缩及后路内固定断定断棒的风险。本研究还测量了椎间隙活动度,并未发现各术式间有明显差异,这可能是因为固定节段相同而导致没有差异。
本研究通过三维有限元分析,探究了保留椎弓根下壁截骨术式与SRS-Schwab四级截骨术式的生物力学效应,结果显示保留椎弓根下壁截骨术式(保留1/2椎弓根下壁)在减小手术节段应力方面具有优势,尤其可以减小内植物的应力,从而降低断钉断棒风险,但在保留椎间隙活动度方面与SRS-Schwab四级截骨相似。
本研究仍然存在以下局限性。首先,本研究开发的计算模型不包括椎旁肌,椎旁肌在运动过程中对脊柱稳定性和刚度有贡献,因此,模型的应力和腰椎活动度的预测值可能与体内获得的值不同。其次,三维有限元技术对计算机速度和内存要求较高,尤其是对内存要求高。2 G内存的计算机不能满足单元数较多的有限元模型运算(一般需达到16 G内存),难以构建更逼真的、解剖结构很复杂的脊柱三维有限元模型。最后,椎间盘、椎体和韧带等材料属性复杂多样,且不同个体退变程度不同。目前脊柱各种材料属性研究以线性各向同性为主,对于材料属性的基础研究尚处于发展阶段。
| [1] |
CACHO RODRIGUES P, RIBEIRO SILVA M, NEVES N, PINTO R. Pedicle subtraction osteotomy in the treatment of post traumatic kyphosis following an osteoporotic fracture of the thoracolumbar spine[J]. Acta Reumatol Port, 2011, 36: 184-186. |
| [2] |
HU W, WANG B, RUN H, ZHANG X, WANG Y. Pedicle subtraction osteotomy and disc resection with cage placement in post-traumatic thoracolumbar kyphosis, a retrospective study[J/OL]. J Orthop Surg Res, 2016, 11: 112. doi: 10.1186/s13018-016-0447-1.
|
| [3] |
GAO R, WU J, YUAN W, YANG C, PAN F, ZHOU X. Modified partial pedicle subtraction osteotomy for the correction of post-traumatic thoracolumbar kyphosis[J]. Spine J, 2015, 15: 2009-2015. DOI:10.1016/j.spinee.2015.04.047 |
| [4] |
EL-RICH M, ARNOUX P J, WAGNAC E, BRUNET C, AUBIN C E. Finite element investigation of the loading rate effect on the spinal load-sharing changes under impact conditions[J]. J Biomech, 2009, 42: 1252-1262. DOI:10.1016/j.jbiomech.2009.03.036 |
| [5] |
SCHMIDT H, HEUER F, DRUMM J, KLEZL Z, CLAES L, WILKE H J. Application of a calibration method provides more realistic results for a finite element model of a lumbar spinal segment[J]. Clin Biomech (Bristol, Avon), 2007, 22: 377-384. DOI:10.1016/j.clinbiomech.2006.11.008 |
| [6] |
ZENG Y, CHEN Z, QI Q, GUO Z, LI W, SUN C, et al. Clinical and radiographic evaluation of posterior surgical correction for the treatment of moderate to severe posttuberculosis kyphosis in 36 cases with a minimum 2-year follow-up[J]. J Neurosurg Spine, 2012, 16: 351-358. DOI:10.3171/2011.12.SPINE11568 |
| [7] |
陈仲强, 李危石, 郭昭庆, 齐强, 党耕町. 胸腰段陈旧骨折继发后凸畸形的外科治疗[J]. 中华外科杂志, 2005, 43: 201-204. DOI:10.3760/j:issn:0529-5815.2005.04.001 |
| [8] |
吴文坚, 梁裕, 曹鹏, 张兴凯, 郑涛, 龚耀成. 经椎弓根截骨术治疗胸腰椎后凸畸形[J]. 脊柱外科杂志, 2007, 8: 202-205. DOI:10.3969/j.issn.1672-2957.2007.04.003 |
| [9] |
路闯, 李辉, 祝文钢, 代振动, 田俊华, 贾会光, 等. 后路选择性全脊椎截骨术治疗胸腰椎陈旧性骨折伴后凸畸形[J]. 中国矫形外科杂志, 2018, 26: 1627-1629. |
| [10] |
MUNTING E. Surgical treatment of post-traumatic kyphosis in the thoracolumbar spine:indications and technical aspects[J]. Eur Spine J, 2010, 19(Suppl 1): S69-S73. |
| [11] |
姜泽威, 汤舒婷, 姚树强, 于建林, 周纪平, 杨永军, 等. 有限脊柱截骨加椎间盘切除治疗陈旧胸腰椎骨折并后凸畸形[J]. 中国矫形外科杂志, 2018, 26: 909-912. |
| [12] |
周智毅, 王建伟, 张亚峰, 杜建明, 陈文锦. 关节突关节退变与腰椎不稳症关系的研究进展[J]. 中国中医骨伤科杂志, 2018, 26: 81-83, 88. |
| [13] |
PARK W M, KIM K, KIM Y H. Effects of degenerated intervertebral discs on intersegmental rotations, intradiscal pressures, and facet joint forces of the whole lumbar spine[J]. Comput Biol Med, 2013, 43: 1234-1240. DOI:10.1016/j.compbiomed.2013.06.011 |
| [14] |
CSERNÁTONY Z, MOLNÁR S, HUNYA Z, MANÓ S, KISS L. Biomechanical examination of the thoracic spine-the axial rotation moment and vertical loading capacity of the transverse process[J]. J Orthop Res, 2011, 29: 1904-1909. DOI:10.1002/jor.21478 |
| [15] |
TSUTSUI S, YOSHIMURA N, WATANUKI A, YAMADA H, NAGATA K, ISHIMOTO Y, et al. Risk factors and natural history of de novo degenerative lumbar scoliosis in a community-based cohort:the Miyama study[J]. Spine Deform, 2013, 1: 287-292. DOI:10.1016/j.jspd.2013.05.005 |
 2020, Vol. 41
2020, Vol. 41


