急性心肌梗死(acute myocardial infarction,AMI)是临床上常见的危及患者生命的疾病,是冠状动脉粥样硬化性心脏病最严重的一种类型。根据心电图ST段有无抬高,AMI分为ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)和非ST段抬高型心肌梗死(non-ST-segment elevation myocardial infarction,NSTEMI)[1]。国内外研究表明,随着冠状动脉粥样硬化性心脏病指南推荐药物的广泛使用、高敏肌钙蛋白在检测AMI中的应用和人口老龄化等原因,住院AMI患者中NSTEMI的比例呈上升趋势[2-7]。在欧美国家,住院AMI患者中NSTEMI已经占据主导地位[2-5]。在亚洲国家,韩国在2006年NSTEMI占AMI的39.5%,2013年上升至51.9%[6];日本2013-2014年NSTEMI患者占住院AMI患者的31.1%[8]。与欧美国家不同的是,虽然我国住院AMI患者中NSTEMI占比也呈上升趋势,但是STEMI仍然占主导地位[7, 9-12]。在中国急性冠状动脉综合征(acute coronary syndrome,ACS)临床路径研究(2004-2005年)中,NSTEMI的比例为20.0%[13];在中国冠状动脉粥样硬化性心脏病二级预防搭桥工程(Bridging the Gap on CHD Secondary Prevention)研究(2006年)中,NSTEMI的比例为20.8%[14]。随着再灌注治疗及指南推荐药物的广泛使用,AMI的院内死亡率也出现下降趋势。美国1994-2006年AMI院内死亡率从10.4%下降至6.3%,STEMI院内死亡率从11.5%下降至8.0%,NSTEMI院内死亡率从7.1%下降至5.2%[2]。中国以患者为中心的心脏事件评估(China Patient-centered Evaluative Assessment of Cardiac Events,China-PEACE)研究显示,2001-2011年我国接受介入治疗的STEMI患者比例从10.6%上升至28.1%,但是溶栓治疗患者比例由44.1%下降至27.0%,指南推荐药物使用方面也没有明显提升,因此STEMI的院内死亡率下降幅度并不大(由2001年8.4%下降至2011年7.0%)[11]。本研究对2007-2018年海军军医大学(第二军医大学)长海医院住院AMI患者的病历资料进行回顾性分析,了解住院AMI患者中STEMI和NSTEMI的构成比及院内死亡率的变化趋势,希望对临床工作有所帮助。
1 资料和方法 1.1 研究对象选择2007年1月1日至2018年12月31日于海军军医大学(第二军医大学)长海医院心血管内科住院治疗且主要出院诊断为AMI的患者4 868例,其中STEMI 3 064例,NSTEMI 1 804例。AMI诊断依据《心肌梗死第4版通用定义》[15]中AMI定义,其中1、2、3、4b、4c型AMI患者纳入研究,4a、5型排除。本研究通过海军军医大学(第二军医大学)长海医院医学伦理委员会审批。
1.2 资料收集通过查阅电子病历系统,收集患者的病历资料,包括一般情况(年龄、性别、住院天数、身高、体重)、既往史和家族史、入院时检查、临床诊断、治疗方式、并发症、院内生存情况及死亡原因。院内死亡定义为住院期间的全因死亡。
1.3 统计学处理应用SPSS 20.0软件进行统计学分析。服从正态分布的计量资料以x±s表示,两组间比较采用独立样本t检验;偏态分布的计量资料以中位数(四分位间距)表示,两组间比较采用非参数检验。计数资料以例数和百分数表示,组间比较采用χ2检验或Fisher确切概率法。采用年度变化百分比(annual percentage change,APC)法分析STEMI和NSTEMI构成比及院内死亡率的变化趋势,APC值>0表明有上升趋势,APC值<0表明有下降趋势。采用二元logistic回归模型分析STEMI和NSTEMI患者构成比及院内死亡的影响因素。所有统计学分析均采用双侧检验,检验水准(α)为0.05。
2 结果 2.1 NSTEMI和STEMI患者临床特征比较4868例AMI患者中STEMI 3 064例(62.9%),NSTEMI 1 804例(37.1%)。与STEMI患者相比,NSTEMI患者年龄较大,女性患者比例较高,伴有糖尿病、高血压、血脂异常的患者比例均较高,既往接受过经皮冠状动脉介入(percutaneous coronary intervention,PCI)/冠状动脉旁路移植术(coronary artery bypass grafting,CABG)治疗的患者比例较高,吸烟率较低,差异均有统计学意义(P均<0.01)。NSTEMI患者合并心室颤动、心源性休克、Ⅲ度房室传导阻滞、窦性停搏、室性早搏、冠状动脉狭窄≥90%的比例均低于STEMI患者,而合并多支和左主干病变比例高于STEMI患者,差异均有统计学意义(P均<0.05)。在治疗方面,NSTEMI患者行PCI的比例低于STEMI患者,服用他汀类药物的比例高于STEMI患者,住院天数短于STEMI患者,差异均有统计学意义(P均<0.05)。在院内死亡方面,STEMI患者的院内死亡率为6.1%,高于NSTEMI患者的4.2%,差异有统计学意义(P<0.01)。经多因素二元logistic回归分析显示,高龄,女性,伴有糖尿病、高血压、血脂异常,以及既往行PCI/CABG治疗的AMI患者多为NSTEMI(P均<0.05);而吸烟,合并心室颤动、心源性休克、Ⅲ度房室传导阻滞,住院时接受PCI治疗,以及住院时间较长的AMI患者多为STEMI。见表 1。
|
|
表 1 STEMI和NSTEMI患者基本临床特征比较 Tab 1 Comparison of basic clinical characteristics between STEMI and NSTEMI patients |
2.2 住院AMI患者中STEMI和NSTEMI构成比变化趋势
2007-2018年住院AMI患者中STEMI构成比呈下降趋势(APC值为-5.5%,P<0.01),由2007年的84.3%下降至2018年的54.8%;而NSTEMI构成比呈上升趋势(APC值为14.0%,P<0.01),由2007年的15.7%上升至2018年的45.2%。住院AMI患者中,STEMI和NSTEMI患者的比例也由2007年的5.4:1下降至2018年的1.2:1。见表 2。
|
|
表 2 住院STEMI和NSTEMI患者构成比及院内死亡率变化趋势 Tab 2 Changes of proportion and in-hospital mortality of hospitalized STEMI and NSTEMI patients |
2.3 AMI患者院内死亡率变化趋势及影响因素分析
2007-2018年AMI院内死亡率呈下降趋势(APC值为-6.6%,P<0.05),由2007年的7.0%下降至2018年的4.3%;NSTEMI患者的院内死亡率亦呈下降趋势(APC值为-11.9%,P<0.05),由2007年的13.9%下降至2018年的1.9%;而STEMI患者的院内死亡率没有明显改变(APC值为-3.8%,P=0.225),尤其2014-2017年STEMI患者院内死亡率逐年上升。见表 2。
对AMI、STEMI和NSTEMI患者院内死亡的影响因素进行多因素二元logistic回归分析,结果显示,年龄≥75岁,Killip 3~4级,疾病分型为STEMI,合并窦性停搏、心室颤动、心源性休克,尿素氮、脑钠肽(brain natriuretic peptide,BNP)和白细胞水平高,未行PCI治疗,未使用他汀类药物和血管紧张素转换酶抑制剂/血管紧张素受体拮抗剂(angiotensin-converting enzyme inhibitor/angiotensin receptor blocker,ACEI/ARB),以及住院时间短是AMI患者院内死亡的独立危险因素。年龄≥75岁,Killip 3~4级,合并窦性停搏、心室颤动、心源性休克,血钾、白细胞、BNP水平高,未行PCI治疗,未使用他汀类药物和ACEI/ARB,以及住院时间短是STEMI患者院内死亡的独立危险因素。年龄≥75岁,Killip 3~4级,合并心室颤动、心源性休克,尿素氮水平高,未行PCI治疗,未使用他汀类药物,以及住院时间短是NSTEMI患者院内死亡的独立危险因素。见表 3。
|
|
表 3 AMI、STEMI、NSTEMI患者院内死亡影响因素的多因素logistic回归分析 Tab 3 Multivariate logistic regression analysis of influencing factors of in-hospital mortality in AMI, STEMI and NSTEMI patients |
2.4 AMI患者院内死亡影响因素的逐年变化趋势
2007-2018年,AMI患者中未行PCI治疗的患者比例呈下降趋势,由2007年的19.2%下降至2018年的6.7%。在合并症发面,2007-2018年,窦性停搏、心室颤动、心源性休克的发生率均呈下降趋势。在药物治疗方面,2007-2018年他汀类药物的使用率呈升高趋势,由2007年的84.3%上升至2018年的97.9%;而ACEI/ARB药物的使用率在12年内没有明显变化。见图 1。
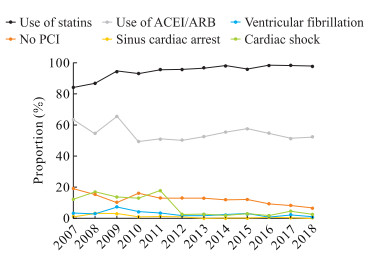
|
图 1 2007-2018年AMI患者院内死亡影响因素的变化趋势 Fig 1 Changes of in-hospital death factors in AMI patients from 2007 to 2018 AMI: Acute myocardial infarction; PCI: Percutaneous coronary intervention; ACEI/ARB: Angiotensin-converting enzyme inhibitor/angiotensin receptor blocker |
2.5 STEMI患者院内死亡影响因素的逐年变化趋势
2007-2018年,STEMI患者中年龄≥75岁、Killip 3~4级、合并心室颤动的患者比例均无明显变化,而合并心源性休克、窦性停搏的患者比例均呈下降趋势。在药物治疗方面,2007-2018年,服用他汀类药物的患者比例呈升高趋势,由2007年的87.0%上升至2018年的98.4%;服用ACEI/ARB的患者比例表现出下降趋势,由2007年的65.3%下降至2018年的52.5%。进一步将STEMI患者分为前壁(包括前壁、广泛前壁、前侧壁)心肌梗死组和非前壁心肌梗死组分析ACEI/ARB的使用情况,结果显示12年内前壁心肌梗死组ACEI/ARB的使用率没有明显变化。2007-2018年,STEMI患者中未行PCI治疗的患者比例呈下降趋势;进一步分析行PCI治疗和未行PCI治疗患者的院内死亡率变化趋势发现,未行PCI治疗患者的院内死亡率在2014-2017年呈明显升高趋势。见图 2~4。
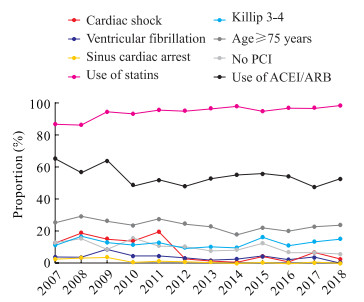
|
图 2 2007-2018年STEMI患者院内死亡影响因素的变化趋势 Fig 2 Changes of in-hospital death factors in STEMI patients from 2007 to 2018 STEMI: ST-segment elevation myocardial infarction; PCI: Percutaneous coronary intervention; ACEI/ARB: Angiotensin-converting enzyme inhibitor/angiotensin receptor blocker |
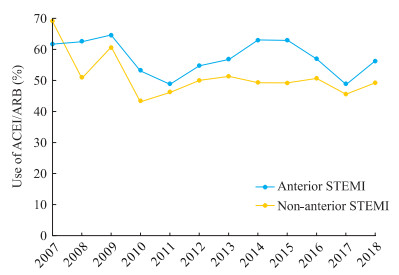
|
图 3 2007-2018年前壁和非前壁STEMI患者ACEI/ARB使用率变化趋势 Fig 3 Changes of ACEI/ARB use in patients with anterior or non-anterior STEMI from 2007 to 2018 STEMI: ST-segment elevation myocardial infarction; ACEI/ARB: Angiotensin-converting enzyme inhibitor/angiotensin receptor blocker |

|
图 4 2007-2018年是否接受PCI治疗的STEMI患者院内死亡率变化趋势 Fig 4 Changes of in-hospital mortality in STEMI patients with or without PCI from 2007 to 2018 PCI: Percutaneous coronary intervention; STEMI: ST-segment elevation myocardial infarction |
2.6 NSTEMI患者院内死亡影响因素的逐年变化趋势
2007-2018年,NSTEMI患者中年龄≥75岁的患者比例呈下降趋势,由2007年的58.3%下降至2018年的23.1%;在药物治疗方面,服用他汀类药物的患者比例呈升高趋势,由2007年的69.4%上升至2018年的98.5%。在PCI治疗方面,未行PCI治疗的患者比例呈下降趋势,由2007年的52.8%下降至2018年的7.6%;在病情严重程度方面,Killip 3~4级患者比例呈下降趋势,由2007年的33.3%下降至2018年的12.3%;在合并症方面,合并心源性休克及心室颤动的患者比例亦均呈下降趋势。见图 5。

|
图 5 2007-2018年NSTEMI患者院内死亡影响因素的变化趋势 Fig 5 Changes of in-hospital death factors in NSTEMI patients from 2007 to 2018 NSTEMI: Non-ST-segment elevation myocardial infarction; PCI: Percutaneous coronary intervention |
3 讨论
本研究回顾性分析了海军军医大学(第二军医大学)长海医院2007年1月1日至2018年12月31日住院AMI患者STEMI和NSTEMI构成比及院内死亡率的变化趋势,结果显示12年来NSTEMI患者比例呈上升趋势,而STEMI比例呈下降趋势;在院内死亡方面,NSTEMI患者的院内死亡率呈下降趋势,但STEMI患者院内死亡率并无明显变化。
本研究中,AMI患者中NSTEMI患者比例呈上升趋势,住院STEMI和NSTEMI患者的比例由2007年的5.4:1下降至2018年的1.2:1。北京地区2007-2012年住院NSTEMI和STEMI患者比例由6.5:1.0下降至1.3:1.0[7]。我院住院STEMI和NSTEMI患者的比例与北京地区变化趋势基本吻合。造成NSTEMI患者比例明显升高的可能原因包括:(1)冠状动脉粥样硬化性心脏病二级预防药物的普及。研究表明,阿司匹林和他汀类等冠状动脉粥样硬化性心脏病二级预防药物的使用能够降低STEMI的风险,尤其是他汀类药物,ACS发生前服用他汀类药物可以降低27%的STEMI发生风险[16-18]。中国冠状动脉粥样硬化性心脏病二级预防搭桥工程研究显示,2006-2012年我国抗血小板药物、他汀类等二级预防药物使用率均明显提高[19]。这提示NSTEMI比例的升高或许与冠状动脉粥样硬化性心脏病二级预防药物的普及有关。(2)人口老龄化和基础疾病患病率的升高。多项研究证实,随着人口老龄化,高血压、糖尿病、血脂异常等基础疾病的患病率上升,NSTEMI的发病率也随之升高[11, 20]。我国是一个老龄化国家,年龄>65岁的人口不断增加。根据《中国心血管病报告2018》显示,我国人群高血压、糖尿病、血脂异常等基础疾病的患病率仍处于上升阶段[21]。本研究结果显示,NSTEMI患者较STEMI患病年龄大,且更多合并高血压、糖尿病、血脂异常等基础疾病,提示NSTEMI患者比例的升高可能与上述因素有关。(3)肌钙蛋白广泛应用于AMI的诊断。肌钙蛋白对于AMI的诊断较传统的肌酸激酶、肌酸激酶同工酶、乳酸脱氢酶、天冬氨酸转氨酶具有更高的灵敏度[22]。研究表明,使用肌钙蛋白诊断AMI能够增加26%~58%的确诊病例,尤其是NSTEMI患者诊断率更高[23-25]。我国2001年开始将肌钙蛋白用于AMI的诊断,2006年全国多个城市三甲医院使用肌钙蛋白普及率达到83.3%,2011年上升至96.8%[26]。(4)AMI患者PCI治疗率上升。本研究多因素分析显示,NSTEMI患者更多的合并既往PCI/CABG治疗史,这与雍婧雯等[9]研究结果一致。我院AMI患者PCI治疗率从2007年的80.8%上升至2018年的93.3%,这可能也是NSTEMI患者比例升高的原因。
另外,本研究显示,2007-2018年我院AMI患者院内死亡率呈下降趋势,这和国内其他中心的研究结果[7, 9, 19]一致。大量研究表明,AMI院内死亡率的下降与再灌注治疗及他汀类、ACEI/ARB、β受体阻滞剂等指南推荐药物的使用有关[27-29]。本研究也发现,AMI院内死亡率的下降与PCI治疗、他汀类及ACEI/ARB的使用有关。2007-2018年,我院住院AMI患者行PCI治疗的比例、使用他汀类药物的比例均呈升高趋势,而ACEI/ARB药物的使用率并无明显变化。ACEI/ARB药物可以降低AMI的死亡率。对于STEMI患者,在发病最初24 h内,在没有低血压[收缩压<90 mmHg(1 mmHg=0.133 kPa)]或明确禁忌证的情况下,指南要求尽早服用ACEI/ARB药物,尤其是对于前壁心肌梗死患者[30]。本研究进一步行亚组分析发现,前壁心肌梗死患者ACEI/ARB使用率也没有上升趋势。这提示我们在今后的临床工作中,需要谨慎使用ACEI/ARB药物。
对AMI患者的院内死亡率进一步分析发现,NSTEMI患者院内死亡率呈下降趋势,而STEMI院内死亡率并无明显下降,尤其是2014-2017年还有升高趋势。造成这种现象的原因可能有:(1)对于NSTEMI患者,2007-2018年,年龄≥75岁、Killip 3~4级、未行PCI治疗的患者比例均下降,而他汀类药物的使用率上升,院内发生心源性休克、心室颤动等严重并发症的患者比例也下降,这些因素都导致了NSTEMI患者院内死亡率下降。(2)对于STEMI患者,2007-2018年,年龄≥75岁、Killip 3~4级的患者比例都没有明显变化;在药物治疗方面,他汀类药物的使用率呈升高趋势,但是ACEI/ARB药物使用率呈下降趋势;在介入治疗方面,虽然2007-2018年未行PCI治疗的患者比例呈下降趋势,但是由于STEMI患者基数的增多,因此未行PCI治疗的患者人数并没有减少,而且未行PCI治疗的STEMI患者死亡率较高,尤其是2014-2017年死亡率呈明显升高趋势。这可能是造成我院STEMI患者院内死亡率并没有下降的原因之一。除了本研究纳入因素外,患者院外的延误诊治导致心肌梗死范围扩大、病情加重,也可能是我国STEMI患者院内死亡率没有实质性下降的原因之一[11]。
本研究存在以下不足之处:(1)为单中心研究,仅分析了海军军医大学(第二军医大学)长海医院的数据。(2)为回顾性研究,部分临床资料不是十分完整,如患者身高、体重、家族史等。(3)仅分析了院内死亡率,而没有远期随访结果。
总之,住院AMI患者中NSTEMI的比例呈上升趋势。目前,我国经历的医学变化和20世纪90年代的美国相近,可以预见在今后相当长的一段时间内,我国AMI患者NSTEMI比例将会进一步上升。因此,为进一步做好AMI的防治工作,需要投入更多的精力进行NSTEMI相关研究。
| [1] |
SONG C, FU R, LI S, YANG J, WANG Y, XU H, et al. Simple risk score based on the China Acute Myocardial Infarction registry for predicting in-hospital mortality among patients with non-ST-segment elevation myocardial infarction: results of a prospective observational cohort study[J/OL]. BMJ Open, 2019, 9: e030772. doi: 10.1136/bmjopen-2019-030772.
|
| [2] |
ROGERS W J, FREDERICK P D, STOEHR E, CANTO J G, ORNATO J P, GIBSON C M, et al. Trends in presenting characteristics and hospital mortality among patients with ST elevation and non-ST elevation myocardial infarction in the National Registry of Myocardial Infarction from 1990 to 2006[J]. Am Heart J, 2008, 156: 1026-1034. DOI:10.1016/j.ahj.2008.07.030 |
| [3] |
SUGIYAMA T, HASEGAWA K, KOBAYASHI Y, TAKAHASHI O, FUKUI T, TSUGAWA Y. Differential time trends of outcomes and costs of care for acute myocardial infarction hospitalizations by ST elevation and type of intervention in the United States, 2001-2011[J]. J Am Heart Assoc, 2015, 4: 1-13. |
| [4] |
FREISINGER E, FUERSTENBERG T, MALYAR N M, WELLMANN J, KEIL U, BREITHARDT G, et al. German nationwide data on current trends and management of acute myocardial infarction:discrepancies between trials and real-life[J]. Eur Heart J, 2014, 35: 979-988. DOI:10.1093/eurheartj/ehu043 |
| [5] |
PUYMIRAT E, SIMON T, CAYLA G, COTTIN Y, ELBAZ M, COSTE P, et al. Acute myocardial infarction:changes in patient characteristics, management, and 6-month outcomes over a period of 20 years in the FAST-MI Program (French Registry of Acute ST-Elevation or Non-ST-Elevation Myocardial Infarction) 1995 to 2015[J]. Circulation, 2017, 136: 1908-1919. DOI:10.1161/CIRCULATIONAHA.117.030798 |
| [6] |
KOOK H Y, JEONG M H, OH S, YOO S H, KIM E J, AHN Y, et al. Korea Acute Myocardial Infarction Registry Investigators.Current trend of acute myocardial infarction in Korea (from the Korea Acute Myocardial Infarction Registry from 2006 to 2013)[J]. Am J Cardiol, 2014, 114: 1817-1822. DOI:10.1016/j.amjcard.2014.09.019 |
| [7] |
ZHANG Q, ZHAO D, XIE W, XIE X, GUO M, WANG M, et al. Recent trends in hospitalization for acute myocardial infarction in Beijing: increasing overall burden and a transition from ST-segment elevation to non-ST-segment elevation myocardial infarction in a population-based study[J/OL]. Medicine (Baltimore), 2016, 95: e2677. doi: 10.1097/MD.0000000000002677.
|
| [8] |
ISHIHARA M, FUJINO M, OGAWA H, YASUDA S, NOGUCHI T, NAKAO K, et al. J-MINUET investigators. Clinical presentation, management and outcome of Japanese patients with acute myocardial infarction in the troponin era-Japanese Registry of Acute Myocardial Infarction Diagnosed by Universal Definition (J-MINUET)[J]. Circ J, 2015, 79: 1255-1262. DOI:10.1253/circj.CJ-15-0217 |
| [9] |
雍婧雯, 王志坚, 林徐泽, 高霏, 杨丽霞, 史冬梅, 等. 急性心肌梗死患者患病构成比及住院死亡率变化趋势[J]. 中华心血管病杂志, 2019, 47: 209-214. |
| [10] |
LENG W, YANG J, FAN X, SUN Y, XU H, GAO X, et al. behalf CAMI Registry investigators. Contemporary invasive management and in-hospital outcomes of patients with non-ST-segment elevation myocardial infarction in China:findings from China Acute Myocardial Infarction (CAMI) Registry[J]. Am Heart J, 2019, 215: 1-11. DOI:10.1016/j.ahj.2019.05.015 |
| [11] |
LI J, LI X, WANG Q, HU S, WANG Y, MASOUDI F A, et al. China PEACE Collaborative Group. ST-segment elevation myocardial infarction in China from 2001 to 2011(the China PEACE-Retrospective Acute Myocardial Infarction Study):a retrospective analysis of hospital data[J]. Lancet, 2015, 385: 441-451. DOI:10.1016/S0140-6736(14)60921-1 |
| [12] |
YANG Q, WANG Y, LIU J, LIU J, HAO Y, SMITH S C Jr, et al; CCC-ACS Investigators. Invasive management strategies and antithrombotic treatments in patients with non-ST-segment-elevation acute coronary syndrome in China: findings from the improving CCC Project (Care for Cardiovascular Disease in China)[J/OL]. Circ Cardiovasc Interv, 2017, 10: e004750. doi: 10.1161/CIRCINTERVENTIONS.116.004750.
|
| [13] |
GAO R, PATEL A, GAO W, HU D, HUANG D, KONG L, et al. CPACS Investigators. Prospective observational study of acute coronary syndromes in China:practice patterns and outcomes[J]. Heart, 2008, 94: 554-560. DOI:10.1136/hrt.2007.119750 |
| [14] |
WANG N, ZHAO D, LIU J, LIU J, YU C M, WANG W, et al. BRIG project. Impact of heart failure on in-hospital outcomes of acute coronary syndrome patients in China-results from the Bridging the Gap on CHD Secondary Prevention in China (BRIG) project[J]. Int J Cardiol, 2012, 160: 15-19. DOI:10.1016/j.ijcard.2011.03.010 |
| [15] |
THYGESEN K, ALPERT J S, JAFFE A S, CHAITMAN B R, BAX J J, MORROW D A, et al. Executive Group on behalf of the Joint European Society of Cardiology (ESC)/American College of Cardiology (ACC)/American Heart Association (AHA)/World Heart Federation (WHF) Task Force for the Universal Definition of Myocardial Infarction. Fourth universal definition of myocardial infarction (2018)[J]. J Am Coll Cardiol, 2018, 72: 2231-2264. DOI:10.1016/j.jacc.2018.08.1038 |
| [16] |
SPENCER F A, SANTOPINTO J J, GORE J M, GOLDBERG R J, FOX K A, MOSCUCCI M, et al. Impact of aspirin on presentation and hospital outcomes in patients with acute coronary syndromes (The Global Registry of Acute Coronary Events[GRACE])[J]. Am J Cardiol, 2002, 90: 1056-1061. DOI:10.1016/S0002-9149(02)02769-8 |
| [17] |
BJÖRCK L, WALLENTIN L, STENESTRAND U, LAPPAS G, ROSENGREN A. Medication in relation to ST-segment elevation myocardial infarction in patients with a first myocardial infarction:Swedish Register of Information and Knowledge About Swedish Heart Intensive Care Admissions (RIKS-HIA)[J]. Arch Intern Med, 2010, 170: 1375-1381. DOI:10.1001/archinternmed.2010.203 |
| [18] |
GOTTLIEB S, KOLKER S, SHLOMO N, MATETZKY S, LEITERSDORF E, SEGEV A, et al. Association between statin treatment and LDL-cholesterol levels on the rate of ST-elevation myocardial infarction among patients with acute coronary syndromes:ACS Israeli Survey (ACSIS) 2002-2010[J]. Int J Cardiol, 2016, 210: 133-138. DOI:10.1016/j.ijcard.2016.02.088 |
| [19] |
刘军, 赵冬, 刘静, 齐玥, 孙佳艺, 王瑛, 等. 2006至2012年急性冠状动脉综合征住院患者诊疗状况的变化[J]. 中国心血管病杂志, 2014, 42: 957-962. |
| [20] |
CAO C F, REN J Y, ZHOU X H, LI S F, CHEN H. Twenty-year trends in major cardiovascular risk factors in hospitalized patients with acute myocardial infarction in Beijing[J]. Chin Med J (Engl), 2013, 126: 4210-4215. |
| [21] |
胡盛寿, 高润霖, 刘力生, 朱曼璐, 王文, 王拥军, 等. 《中国心血管病报告2018》概要[J]. 中国循环杂志, 2019, 34: 209-220. |
| [22] |
MURUGIAH K, WANG Y, NUTI S V, LI X, LI J, ZHENG X, et al. China PEACE Collaborative Group. Are non-ST-segment elevation myocardial infarctions missing in China?[J]. Eur Heart J Qual Care Clin Outcomes, 2017, 3: 319-327. DOI:10.1093/ehjqcco/qcx025 |
| [23] |
PELL J P, SIMPSON E, RODGER J C, FINLAYSON A, CLARK D, ANDERSON J, et al. Impact of changing diagnostic criteria on incidence, management, and outcome of acute myocardial infarction:retrospective cohort study[J]. BMJ, 2003, 326: 134-135. DOI:10.1136/bmj.326.7381.134 |
| [24] |
TREVELYAN J, NEEDHAM E W, SMITH S C, MATTU R K. Impact of the recommendations for the redefinition of myocardial infarction on diagnosis and prognosis in an unselected United Kingdom cohort with suspected cardiac chest pain[J]. Am J Cardiol, 2004, 93: 817-821. DOI:10.1016/j.amjcard.2003.12.016 |
| [25] |
YEH R W, SIDNEY S, CHANDRA M, SOREL M, SELBY J V, GO A S. Population trends in the incidence and outcomes of acute myocardial infarction[J]. N Engl J Med, 2010, 362: 2155-2165. DOI:10.1056/NEJMoa0908610 |
| [26] |
ZHAN L, MASOUDI F A, LI X, HU S, VENKATESH A K, SPERTUS J A, et al; China PEACE Collaborative Group. Trends in cardiac biomarker testing in China for patients with acute myocardial infarction, 2001 to 2011: China PEACE-retrospective AMI study[J/OL]. PLoS One, 2015, 10: e0122237. doi: 10.1371/journal.pone.0122237.
|
| [27] |
PUYMIRAT E, SCHIELE F, STEG P G, BLANCHARD D, ISORNI M A, SILVAIN J, et al. FAST-MI investigators. Determinants of improved one-year survival in non-ST-segment elevation myocardial infarction patients:insights from the French FAST-MI program over 15 years[J]. Int J Cardiol, 2014, 177: 281-286. DOI:10.1016/j.ijcard.2014.09.023 |
| [28] |
JERNBERG T, JOHANSON P, HELD C, SVENNBLAD B, LINDBÄCK J, WALLENTIN L; SWEDEHEART/RIKS-HIA. Association between adoption of evidence-based treatment and survival for patients with ST-elevation myocardial infarction[J]. JAMA, 2011, 305: 1677-1684. DOI:10.1001/jama.2011.522 |
| [29] |
STOLT STEIGER V, GOY J J, STAUFFER J C, RADOVANOVIC D, DUVOISIN N, URBAN P, et al. AMIS Plus Investigators. Significant decrease in in-hospital mortality and major adverse cardiac events in Swiss STEMI patients between 2000 and December 2007[J]. Swiss Med Wkly, 2009, 139(31/32): 453-457. |
| [30] |
中华医学会心血管病学分会, 中华心血管病杂志编辑委员会. 急性ST段抬高型心肌梗死诊断和治疗指南(2019)[J]. 中华心血管病杂志, 2019, 47: 766-783. |
 2020, Vol. 41
2020, Vol. 41


