椎管肿瘤是神经外科临床常见疾病,占原发性中枢神经系统肿瘤的15%[1],因其早期症状不典型,易被误诊或漏诊。近年来脊柱内固定和神经电生理在神经外科的广泛应用开阔了神经外科医师的思路,改善了椎管肿瘤患者的预后[2]。本研究回顾性分析了南昌大学第二附属医院神经外科2014年12月至2016年11月行显微镜下肿瘤切除术并成功随访的145例椎管肿瘤患者的临床资料,对椎管肿瘤的发病特点、诊断、显微手术操作及预后情况进行总结。
1 资料和方法 1.1 一般资料回顾性分析我科2014年12月至2016年11月行显微镜下肿瘤切除术并成功随访的145例椎管肿瘤患者的临床资料。145例患者中,男78例、女67例,年龄13~76岁;病程7 d至10年。72例首发症状为神经根痛,84例伴感觉障碍,12例伴不同程度大小便功能障碍,5例为突发起病至截瘫。
1.2 影像学资料术前患者均行X线片和磁共振成像(magnetic resonance imaging,MRI)检查,高颈段椎管内外沟通性肿瘤患者加行颈椎计算机断层扫描(computed tomography,CT)+CT血管造影术(CT angiography,CTA)检查。肿瘤位于颈段者63例,位于胸段者25例,位于腰骶段者57例;肿瘤累及单节段者96例(脊髓腹侧肿瘤16例,椎管内外哑铃形肿瘤48例,髓内肿瘤32例),累及椎体节段≥2个者49例。
1.3 手术方法145例患者均采用手术治疗。术前通过X线片定位确定肿瘤在体表的投影,安置神经电生理监测电极,以肿瘤为中心行后正中入路切开,显露椎体棘突、椎板,椎管内外沟通患者显露患侧关节突关节。对于椎管内大型肿瘤和椎管内外沟通性肿瘤等考虑手术可能造成脊柱稳定性受损者先行脊柱内固定。肿瘤生长偏一侧者行半椎板切除,髓内肿瘤、脊髓腹侧肿瘤均行全椎板切除。术中以能显露肿瘤上、下极为界。5例胸段椎管内外哑铃形肿瘤切除肋横关节和肋椎关节以显露肿瘤,胸膜保护完整。在显微镜下显露并切除肿瘤,神经鞘瘤以囊内切除为主;脊膜瘤尽量行硬脊膜内层连同肿瘤切除术;髓内肿瘤严格按脊髓后正中沟分离后行大部或次全切除术;大型肿瘤先行分块切除,正常脊髓予以脑棉保护,避免过度牵拉脊髓和神经根。肿瘤切除后严密缝合蛛网膜、硬脊膜。行内固定者须严密缝合/修补硬脊膜,根据脊柱生理弯曲塑形后行钛棒固定,然后暴露横突根部,磨除部分骨皮质后行自体骨植骨融合术,反复冲洗术区后关闭切口。
1.4 术后随访术后随访3~26个月,所有患者均复查X线片和MRI,内固定患者加做CT;分别于术前、术后1周、术后3个月时,采用McCormick分级评估脊髓功能。
1.5 统计学处理应用SPSS 13.0软件进行统计学分析。采用秩和检验比较患者术前、术后1周、术后3个月脊髓功能McCormick分级的差异。检验水准(α)为0.05。
2 结果 2.1 手术情况本组145例患者中,肿瘤全切除127例,近全切除16例(4例转移瘤、3例胶质细胞瘤、2例室管膜瘤、3例神经纤维瘤、1例弥漫大B细胞淋巴瘤、3例肠源性囊肿),部分切除2例(脂肪瘤)。52例患者行脊柱内固定术。术后病理结果:神经鞘瘤63例,脊膜瘤31例,神经纤维瘤12例,室管膜瘤21例,肠源性囊肿3例,转移瘤4例,胶质细胞瘤3例,血管母细胞瘤5例,脂肪瘤2例,弥漫大B细胞淋巴瘤1例。所有患者术后1周均复查X线及MRI,提示无脊柱侧凸,无脊髓损伤。
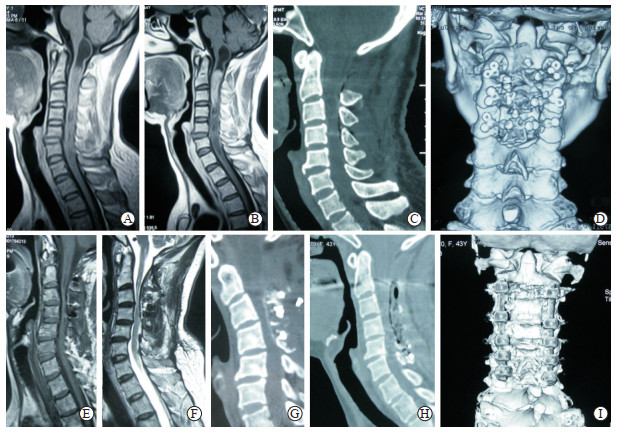
2.2 随访结果术后随访3~26个月,回访患者复查X线片和MRI,内固定患者加做CT检查。术后3例患者出现术区憋胀不适感,复查X线片证实椎弓根螺钉位置欠佳,经对症治疗后2例缓解,1例再次手术矫正后憋胀疼痛感消失。1例颈髓内室管膜瘤患者行肿瘤切除+椎板复位术后2年出现复位椎板吸收现象、脊柱后凸畸形、脊髓受压,行再次矫形手术(图 1)。3例髓内胶质细胞瘤患者1年后复发行放射治疗;1例椎管内外沟通神经鞘瘤患者复查X线片证实椎弓根螺钉位置欠佳,再次手术矫正。未发现严重感染病例。
|
图 1 1例43岁女性患者术前及术后影像学表现 A、B:患者术前MRI提示C1~4髓内肿瘤, 合并肿瘤上下脊髓空洞; C、D:术后1周CT提示椎板复位情况, 颈椎屈度正常; E~G: 2年后复查MRI、CT提示脊髓内肿瘤无复发、脊髓空洞消失, 但颈椎出现后凸畸形、颈椎管狭窄, 脊髓受压; H、I:翻修内固定手术后1周CT提示颈椎屈度基本调整. MRI:磁共振成像; CT:计算机断层扫描 |
2.3 术后疗效评估结果
以McCormick分级评估患者脊髓功能,结果显示术前Ⅰ级、Ⅱ级、Ⅲ级和Ⅳ级患者分别为29、65、32、19例,术后1周分别为51、59、24、11例,术后3个月分别为95、32、13、5例,术后分级均优于术前,且术后3个月优于术后1周,差异均有统计学意义(P<0.05)。
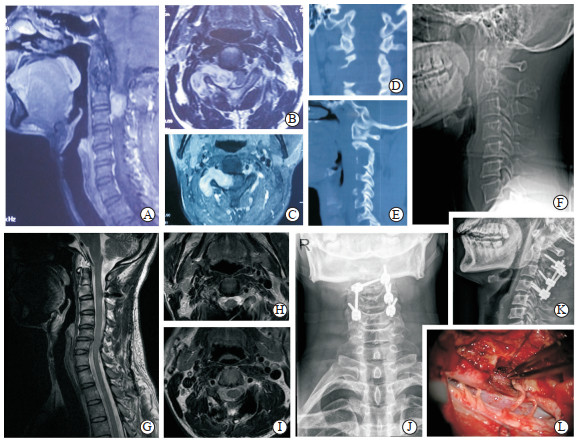
2.4 典型病例1例46岁男性患者,首发症状为颈项部疼痛不适。MRI提示C1~3颈管内外沟通性肿瘤,增强表现为均匀强化;CT三维重建和CTA提示右侧C2、C3侧块及椎弓根被肿瘤侵蚀变薄,右侧椎动脉受压,左侧C2~4侧块、椎弓根形态及椎动脉走行正常。术中发现硬膜内外均有肿瘤生长,切除硬膜囊内肿瘤性脊髓减压后分块切除硬膜外肿瘤,肿瘤全切后可见椎动脉保护完整。严密关闭硬脊膜后行右侧C2椎板、右侧C4侧块螺钉、左侧C2椎弓根、左侧C3/4侧块螺钉及钉棒固定。患者术前McCormick分级为Ⅲ级,术后1周为Ⅱ级,术后3个月随访为Ⅰ级;术后3个月复查颈椎MRI提示肿瘤消失,颈椎钉棒内固定确切。见图 2。
|
图 2 1例46岁男性患者术前及术后影像学表现 A~C:术前MRI提示C1~3椎管内外沟通性肿瘤; D~F:术前CT提示C2、C3右侧侧块及关节被肿瘤侵蚀, X线片提示颈椎轻度后凸畸形; G~I:术后3个月MRI未见明显肿瘤残留及复发; J、K:术后X线片显示C2~4内固定情况; L:术中肿瘤切除后可见横突孔区的椎动脉 |
3 讨论
椎管肿瘤按照其在椎管内的横向位置关系分为髓内肿瘤、髓外硬膜下肿瘤、硬膜外肿瘤和椎管内外沟通性肿瘤,其中以髓外硬膜下肿瘤和椎管内外沟通性肿瘤最为常见。手术是目前椎管肿瘤的主要治疗方法,因椎管肿瘤多为良性,大多手术切除即可获得痊愈。本组肿瘤完全切除率为87.6%(127/145)。肿瘤切除过程中应使用弱电流电凝止血。对于脊髓腹侧肿瘤应尽量扩大椎板咬除范围,术中需切断部分节段的齿状韧带,先行分块切除肿瘤,轻拉肿瘤并锐、钝性分离肿瘤附着的神经根或神经纤维,避免过度牵拉肿瘤而造成脊髓不可逆性损伤或脊髓前动脉损伤;髓内室管膜瘤常有完整边界,为避免神经纤维损伤,应严格于脊髓后正中切开,如肿瘤体积大可先行肿瘤囊内切除联合静脉使用甘露醇,降低脊髓张力,先游离肿瘤较易分离的部分,再游离肿瘤腹侧,争取肿瘤全切除;对于大型椎管内外沟通性神经鞘瘤应显露肿瘤侧椎板及关节突并予以咬除,在胸段时需咬除部分肋骨头,充分暴露肿瘤并实现全切除。
椎管肿瘤手术中需切除脊柱后部结构,如棘突、椎板,甚至两侧的部分关节突,而这些结构及其韧带对维持脊柱的正常生理弯曲具有重要作用。以往神经外科医师大多对脊柱的骨性解剖、脊柱生物力学相关理论知识的认识不足,对于大型椎管肿瘤尤其是椎管内外沟通性肿瘤,常因胆怯于切除椎板外的骨质结构导致肿瘤切除难度加大、正常脊髓或神经受损、肿瘤残留率升高等不良后果;同时又因缺乏脊柱内固定技术,导致脊柱稳定性结构受损且无法在切除肿瘤后重建脊柱稳定性,术后出现脊柱后凸或侧凸畸形,甚至出现脊髓二次压迫,影响远期手术疗效[3-4]。Katsumi等[5]研究报道成人患者全椎板切除后脊柱不稳定的发生率约为20%。Degreif等[6]报道椎板开窗、半椎板切除及全椎板切除分别使腰椎丧失6%、20%、27%的抗扭转能力。我国近年来在周定标[7]和菅凤增[8]等脊柱神经外科专家的倡导下开始重视脊柱神经外科亚专业。神经外科医师应注重在显微手术切除椎管肿瘤时保护和重建脊柱的稳定性,以获得良好的效果[9-10]。
本组病例以避免脊髓损伤且尽可能全切肿瘤为原则,采用后正中入路,术中切除椎板或半椎板,部分病例切除一侧关节突充分显露肿瘤,显微镜下分离并切除肿瘤,在神经电生理监测保证脊髓功能无明显损伤的前提下尽可能全切肿瘤,对于椎管内外沟通性、颈胸交界区、胸腰交界区肿瘤进行内固定加植骨关节间融合术。本组患者中有3例术后出现较严重的固定区憋胀疼痛不适,复查X线片证实椎弓根螺钉位置欠佳,对症治疗后2例缓解、1例再次手术矫正后憋胀疼痛感消失。1例颈髓内室管膜瘤患者行肿瘤切除并椎板复位术后2年出现复位椎板吸收现象、脊柱后凸畸形、脊髓受压,行再次矫形手术。52例行脊柱内固定的患者术后均无钉棒脱位、脊柱不稳等情况出现。
综上所述,显微手术是治疗椎管肿瘤的有效手段,良好的术中暴露、可靠的脊柱内固定对于减少椎管肿瘤术后并发症至关重要。
| [1] |
王忠诚. 神经外科学[M]. 武汉: 湖北科技出版社, 1997: 800-805.
|
| [2] |
SIMON S L, AUERBACH J D, GARG S, SUTTON L N, TELFEIAN A E, DORMANS J P. Efficacy of spinal instrumentation and fusion in the prevention of postlaminectomy spinal deformity in children with intramedullary spinal cord tumors[J]. J Pediatr Orthop, 2008, 28: 244-249. DOI:10.1097/BPO.0b013e3181623819 |
| [3] |
DU W, WANG L, SHEN Y, ZHANG Y, DING W, REN L. Long-term impacts of different posterior operations on curvature, neurological recovery and axial symptoms for multilevel cervical degenerative myelopathy[J]. Eur Spine J, 2013, 22: 1594-1602. DOI:10.1007/s00586-013-2741-5 |
| [4] |
SCHEER J K, TANG J A, SMITH J S, ACOSTA F L Jr, PROTOPSALTIS T S, BLONDEL B, et al. Cervical spine alignment, sagittal deformity, and clinical implications:a review[J]. J Neurosurg Spine, 2013, 19: 141-159. DOI:10.3171/2013.4.SPINE12838 |
| [5] |
KATSUMI Y, HONMA T, NAKAMURA T. Analysis of cervical instability resulting from laminectomies for removal of spinal cord tumor[J]. Spine (Phila Pa 1976), 1989, 14: 1171-1176. DOI:10.1097/00007632-198911000-00007 |
| [6] |
DEGREIF J, WENDA K, RUNKEL M, RITTER G. [Rotational stability of the thoracolumbar spine after interlaminar ultrasound window, hemilaminectomy and laminectomy. A comparative experimental study][J]. Unfallchirurg, 1994, 97: 250-255. |
| [7] |
周定标. 重视脊髓脊柱外科的发展[J]. 中华神经外科杂志, 2006, 22: 3-4. DOI:10.3760/j.issn:1001-2346.2006.01.002 |
| [8] |
菅凤增. 神经外科住院医师脊柱亚专业培训的思考[J]. 中国现代神经疾病杂志, 2009, 9: 107-108. DOI:10.3969/j.issn.1672-6731.2009.02.001 |
| [9] |
陈海锋, 杨开勇, 鞠延, 李国平, 黄思庆. 半椎板切除显微手术治疗椎管内肿瘤542例临床分析[J]. 中华医学杂志, 2010, 90: 874-877. DOI:10.3760/cma.j.issn.0376-2491.2010.13.005 |
| [10] |
王永才, 杨志鸣, 尹忠民. 显微外科手术治疗椎管内肿瘤82例疗效观察[J]. 中国实用神经疾病杂志, 2014, 17: 54-56. |
 2019, Vol. 40
2019, Vol. 40


