颈椎前路椎体融合内固定术入路方便,便于操作,手术效果良好,广泛应用于颈椎病手术治疗。然而,临床研究发现,采用该术式治疗的患者术后轴性痛发生率高达25.8%~43%[1],C5神经根病发生率平均为5.5%[2]。Bai等[3]发现术后有轴性痛症状患者的椎间盘高度与视觉模拟量表(visual analogue scale,VAS)评分呈正相关,提示椎间撑开高度可能影响预后。那么,颈椎前路手术时应如何把握撑开高度呢?临床实践中,术者常根据经验选择不同高度的融合器。Ha等[4]认为过度撑开椎间隙恢复椎间盘正常高度会导致术后颈部疼痛。目前针对术后恢复椎间盘高度具体数值的争议较大,尤其是不同年龄段患者,不同节段椎间盘高度差异较大。本研究拟通过测量颈椎病患者的椎间盘高度,提出可区分颈椎退变过程中椎间盘高度的3种状态:解剖高度、自然高度和病理高度,以指导术中融合器的选择,避免过度撑开椎间盘高度。
1 资料和方法 1.1 病例资料选取2017年1月至5月我院收治的96例颈椎病患者。年龄为30~85岁,男性57例,女性39例;单节段颈椎病51例、双节段颈椎病27例、三节段颈椎病18例。所有患者均经颈椎正侧位X线片、计算机断层扫描(computed tomography,CT)及磁共振成像(magnetic resonance imaging,MRI)检查,均由2名临床经验丰富的副高级职称医师阅片和分析、确诊,排除后纵韧带骨化及合并其他疾病如肿瘤、颅脑脊髓病变的病例。本研究经海军军医大学(第二军医大学)长征医院医学伦理委员会批准,所有患者知情同意并签署研究知情同意书。
1.2 分组与椎间盘退变评分根据Pfirrmann等[5]的评分标准,基于颈椎间盘的矢状位MRI T2加权成像特点对椎间盘进行分级。Ⅰ级:椎间盘髓核呈均匀高信号,与纤维环分界清晰,椎间隙高度正常;Ⅱ级:椎间盘髓核呈不均匀的高信号,髓核内有或没有水平状的低信号带,与纤维环分界清晰,椎间隙高度正常;Ⅲ级:椎间盘髓核呈不均匀的中等信号,与纤维环分界不清晰,椎间隙高度正常或轻度减低;Ⅳ级:椎间盘髓核呈不均匀的中等或低信号,髓核与纤维环不能区分,椎间隙高度正常或中度减低;Ⅴ级:椎间盘髓核呈不均匀低信号,与纤维环不能区分,椎间隙重度狭窄。根据Pfirrmann评分将患者分为3组:Pfirrmann评分为Ⅰ~Ⅱ级的椎间高度为解剖高度组,Ⅲ级为自然高度组,Ⅳ~Ⅴ级为病理高度组。
1.3 观察方法所有患者均拍摄颈椎标准正侧位X线片。将影像资料输入电脑,用SigmaScan测量软件进行测量。本研究所有测量过程由2名研究者分别独立完成,Pfirrmann评分观察者组内相关系数(intraclass correlation coefficient,ICC)为0.92,如2人评分结果不一致,则由第3名观察者确定。椎间盘高度的测量采用Choi等[6]所用的测量方法(图 1)进行,由2名研究者分别完成,取平均值。
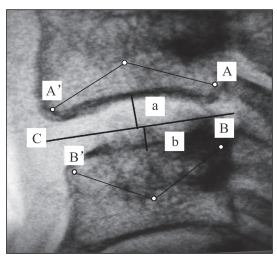
|
图 1 椎间盘高度测量示意图[6] 确定两个相邻椎体的4个角落(A、A’、B、B’), 画一条通过A、B中点和A’、B’中点的直线, 即二等分线(C线), A、A’与B、B’中点至C线的垂直距离分别为a、b, 两者之和(a+b)即为椎间盘高度 |
1.4 统计学处理
用SPSS 18.0软件进行数据分析。呈正态分布的计量资料以x±s表示,3组间均数的比较采用方差分析,组间两两比较采用LSD-t检验。Cut-off值采用SPSS 18.0软件进行统计分析,获得敏感度和特异度,计算约登指数,取约登指数最大时的cut-off值即最佳cut-off值。检验水准(α)为0.05。
2 结果本研究纳入颈椎病患者96例。患者平均年龄为(53.4±19.6)岁、中位年龄为54岁,男性57例、女性39例;59例诊断为脊髓型颈椎病,25例为神经根型颈椎病,12例为混合型颈椎病。所有患者C2~3椎间盘平均高度为(7.2±1.2)mm,C3~4为(7.3±1.1)mm,C4~5为(7.1±1.1)mm,C5~6为(6.9±1.4)mm,C6~7为(7.4±1.3)mm。C2~7椎间盘解剖高度组、自然高度组和病理高度组分别有261、143、76个椎间盘,平均高度值分别为(7.7±1.2)、(7.1±0.9)和(5.9±1.0)mm,3组差异有统计学意义(P < 0.01)。见表 1。
|
|
表 1 颈椎侧位X线片3种状态椎间盘高度的比较 |
C2~3椎间盘退变发生率较低,3组间差异无统计学意义。C3~4椎间盘解剖高度和自然高度、自然高度和病理高度的cut-off值分别为7.45 mm(灵敏度0.62,特异度0.65)、6.95 mm(灵敏度0.63,特异度1.00)。C4~5椎间盘解剖高度和自然高度、自然高度和病理高度的cut-off值分别为7.75 mm(灵敏度0.49,特异度0.85)、6.10 mm(灵敏度0.89,特异度0.43)。C5~6椎间盘解剖高度和自然高度、自然高度和病理高度的cut-off值分别为7.75 mm(灵敏度0.59,特异度0.77)、6.95 mm(灵敏度0.66,特异度0.91)。C6~7椎间盘解剖高度和自然高度、自然高度和病理高度的cut-off值分别为7.85 mm(灵敏度0.61,特异度0.89)、5.95 mm(灵敏度0.86,特异度0.73)。
3 讨论本研究依据MRI椎间盘信号改变和退变程度,通过测量颈椎侧位X线片椎间盘高度,发现颈椎病患者椎间盘高度同时存在3种状态,即解剖高度、自然高度(退变高度)和病理高度,且3种椎间盘高度差异有统计学意义。本组患者颈椎中大部分椎间盘处于退变状态,这种自然状态的高度低于未退变椎间盘的解剖高度。考虑到术中撑开高度与术后轴性痛和C5神经根病密切相关,本研究结果可为适度撑开恢复椎间盘最佳高度提供参考标准。
关于颈椎解剖高度研究目前较少。Choi等[6]的一项大规模人群调查发现椎间盘高度正常值为5.0 mm,Yukawa等[7]测量发现1 230例无症状人群椎间盘平均高度为5.8 mm,但这些研究并未明确椎间盘处于解剖高度抑或是自然高度。本研究发现C2~3椎间盘退变较少,大部分处于解剖高度状态,因此可通过测量C2~3椎间盘高度提示正常解剖高度。采用基于MRI的Pfirrmann评分可以区分椎间盘状态,分级为Ⅰ~Ⅱ级的椎间盘基本未发生退变,可认为处于解剖高度状态。而退变为Ⅲ级属于自然状态,多数椎间盘退变伴有高度丢失。病理高度的椎间盘退变较重,多数为责任节段。通过对96例患者480个颈椎间盘评分,可以认为多数(261/480)椎间盘处于解剖高度,近1/3(143/480)处于自然高度状态。
通过比较3组椎间盘高度的差异发现,C2~3椎间盘退变发生较少,多数处于解剖高度状态;而C3~4、C4~5、C5~6、C6~7椎间盘的3个高度组差异均有统计学意义。通过分析cut-off值初步确定了相应节段椎间盘的解剖高度、自然高度和病理高度的界值,例如C3~4椎间盘高度如低于6.95 mm则为病理高度,如高度在6.95~7.45 mm内则为自然高度,若大于7.45 mm则为解剖高度。但本研究患者例数有限,如能进一步扩大样本量,则cut-off值可能更符合群体特点。
颈椎前路手术撑开高度一直是困扰脊柱外科医师的难题,目前尚缺少公认的推荐标准。根据本研究数据,多数中老年患者椎间盘并存3种状态,其中随着椎间盘退变进展,自然退变状态椎间盘数量增加。由于椎间盘自然高度低于解剖高度,且Truumees等[8]研究发现适度撑开可以分别增加神经根出管前后径(54%)和横径(50%),使神经根得到有效减压,防止压迫神经,因此笔者建议应参考相应节段椎间盘高度cut-off值,将椎间盘病理高度撑开至自然高度。
过度撑开至解剖高度及以上则可能引起轴性痛、C5神经根病等并发症。孟宪中等[9]研究发现,过度撑开组(椎间高度较术前平均增加3.5 mm)轴性痛的发生率高达54.55%,高于无过度撑开组(较术前平均增加1.9 mm)的15.79%。于淼等[10]研究发现,椎体间撑开高度平均值为3.11 mm组的患者术后出现颈肩部不适,撑开高度平均值为1.63 mm组的患者没有出现症状,且两者差异有统计学意义。其原因可能是过度撑开不仅牵拉深部的关节囊组织、韧带结构,引起关节突分离及肌肉痉挛,而且改变了原来的生物力学状态,增加神经根轴向张力。Park等[11]研究认为,恢复椎间高度 > 6 mm会降低脊髓型颈椎病患者术后神经功能的改善率。研究发现C5神经根“栓系”原因可能是过度撑开导致医源性后方颈椎间孔狭窄,引起脊髓前方漂移[12-13]。根据我们的经验,在完全松开撑开器的情况下放置融合器,可使术后椎间盘高度呈自然状态,但术后轴性痛发生率是否降低需进一步研究。
综上所述,颈椎病患者椎间盘高度有3种状态:解剖状态、自然状态和病理状态,分别对应不同的椎间盘高度。笔者建议在颈前路手术中恢复椎间盘自然高度,无需过撑至解剖高度,以防轴性痛和C5神经根病的发生。
| [1] | XIA B, XIE Y, HU S, XU T, TONG P. Effect of auricular point acupressure on axial neck pain after anterior cervical discectomy and fusion:a randomized controlled trial[J]. Pain Med, 2018, 19: 193–201. DOI: 10.1093/pm/pnx112 |
| [2] | WANG T, WANG H, LIU S, DING W Y. Incidence of C5 nerve root palsy after cervical surgery: a meta-analysis for last decade[J/OL]. Medicine (Baltimore), 2017, 96: e8560. doi: 10.1097/MD.0000000000008560. |
| [3] | BAI J, ZHANG X, ZHANG D, DING W, SHEN Y, ZHANG W, et al. Impact of over distraction on occurrence of axial symptom after anterior cervical discectomy and fusion[J]. Int J Clin Exp Med, 2015, 8: 19746–19756. |
| [4] | HA S M, KIM J H, OH S H, SONG J H, KIM H I, SHIN D A. Vertebral distraction during anterior cervical discectomy and fusion causes postoperative neck pain[J]. J Korean Neurosurg Soc, 2013, 53: 288–292. DOI: 10.3340/jkns.2013.53.5.288 |
| [5] | PFIRRMANN C W, METZDORF A, ZANETTI M, HODLER J, BOOS N. Magnetic resonance classification of lumbar intervertebral disc degeneration[J]. Spine (Phila Pa 1976), 2001, 26: 1873–1878. DOI: 10.1097/00007632-200109010-00011 |
| [6] | CHOI S H, LEE H, CHO J H, JUNG J I, LEE D H. Radiological parameters of undegenerated cervical vertebral segments in a Korean population[J]. Clin Orthop Surg, 2017, 9: 63–70. DOI: 10.4055/cios.2017.9.1.63 |
| [7] | YUKAWA Y, KATO F, SUDA K, YAMAGATA M, UETA T. Age-related changes in osseous anatomy, alignment, and range of motion of the cervical spine. Part Ⅰ:radiographic data from over 1, 200 asymptomatic subjects[J]. Eur Spine J, 2012, 21: 1492–1498. DOI: 10.1007/s00586-012-2167-5 |
| [8] | TRUUMEES E, DEMETROPOULOS C K, YANG K H, HERKOWITZ H N. Effects of disc height and distractive forces on graft compression in an anterior cervical discectomy model[J]. Spine (Phila Pa 1976), 2002, 27: 2441–2445. DOI: 10.1097/00007632-200211150-00005 |
| [9] | 孟宪中, 曹俊明, 申勇, 孟宪国, 杨大龙, 杨柳. 颈前路植骨块过高对颈椎曲度及轴性症状的远期影响[J]. 中国修复重建外科杂志, 2009, 23: 899–903. |
| [10] | 于淼, 王少波, 刘忠军. 颈前路椎间过度撑开与术后颈肩痛关系的探讨[J]. 中国脊柱脊髓杂志, 2008, 18: 257–260. DOI: 10.3969/j.issn.1004-406X.2008.04.004 |
| [11] | PARK M S, ARYAN H E, OZGUR B M, JANDIAL R, TAYLOR W R. Stabilization of anterior cervical spine with bioabsorbable polymer in one- and two-level fusions[J]. Neurosurgery, 2004, 54: 631–635. DOI: 10.1227/01.NEU.0000108942.07872.2A |
| [12] | KIM S, LEE S H, KIM E S, EOH W. Clinical and radiographic analysis of C5 palsy after anterior cervical decompression and fusion for cervical degenerative disease[J]. J Spinal Disord Tech, 2014, 27: 436–441. DOI: 10.1097/BSD.0b013e31826a10b0 |
| [13] | WANG H, ZHANG X, LV B, DING W, SHEN Y, YANG D, et al. Analysis of correlative risk factors for C5 palsy after anterior cervical decompression and fusion[J]. Int J Clin Exp Med, 2015, 8: 3983–3991. |
 2018, Vol. 39
2018, Vol. 39


