重症急性胰腺炎(severe acute pancreatitis,SAP)是急诊与危重病学科最常见的危急重病,其起病急,病死率高达30%[1-2]。SAP符合典型严重脓毒症病情演变,起病后迅速出现脓毒性休克和多器官功能障碍综合征。目前我国SAP的诊治流程不规范,现行标准极不完善。研究发现非手术治疗SAP的疗效确切、并发症少,病死率低[3]。标准作业程序(standard operation procedure,SOP)是指将某一事件的标准操作步骤和要求用统一的格式描述,以指导和规范日常工作,其精髓是对某一程序中的关键控制点进行细化和量化。基于目前国内SAP的诊治现状,本研究结合我中心20余年临床实践,组织上海市部分急诊重症监护病房(intensive care unit,ICU)质量控制中心专家讨论,参阅国内外相关文献和指南并结合国内临床实际,草拟SAP院内急救一体化SOP诊治流程,并观察其临床应用效果。
1 资料和方法 1.1 SAP院内一体化SOP诊治流程设计与拟定组织上海市部分急诊ICU质量控制中心专家讨论,参阅2000年以后国内外相关文献和SAP指南(2015年)[4],结合国内临床实际和海军军医大学(第二军医大学)长征医院“急诊-ICU”一体化建设经验,经反复研讨草拟SAP院内急救一体化SOP。
1.2 纳入对象与分组选择海军军医大学(第二军医大学)长征医院急救科ICU 2014年1月至2017年1月收治的82例SAP患者为研究对象。纳入标准:符合SAP症状诊断标准[5],急性生理和慢性健康评估Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)评分>8分。排除伴有糖尿病、精神病以及心脑血管病等疾病的患者。其中2015年7月至2017年1月收治的42例诊治过程符合SOP诊治流程的患者为优化组,男性29例、女性13例,平均年龄(44.14±14.10)岁;2014年1月至2015年6月收治的40例没有采用SOP诊治流程的患者为常规组,男性27例、女性13例,平均年龄(42.23±11.27)岁。记录患者SAP病因,以及血淀粉酶水平、白细胞计数、血清肌酐水平、血乳酸水平等指标和APACHE Ⅱ评分(取入院24 h内监测最差值)。
1.3 治疗方案参考2012年度国际SAP诊治标准[6],常规组患者予以补液、禁食、抑酸、胃肠减压、维持水电解质酸碱平衡、监测血压和呼吸等生命体征、抑制胰液分泌、营养支持、改善微循环等常规治疗,有感染时予以抗感染治疗。
优化组患者采用SOP诊治流程,在常规治疗的基础上进行量化、细化。具体流程:(1)急诊初诊。①由原来的急诊外科医师首诊改为直接进入急诊绿色通道(抢救室),迅速进行液体复苏及相关检查;②胃管置入与胃肠减压;③应用生长抑素(施他宁),6 mg/24 h;④监测重要生命体征;⑤监测内环境,持续胰岛素微泵泵入以控制血糖;⑥急诊CT检查,排除急诊外科手术指征;⑦确定是否有急诊介入指征;⑧应用质子泵抑制剂;⑨留置导尿管;⑩联系ICU,安全转送。(2)ICU治疗。①继续液体复苏;②胃肠减压;③应用生长抑素(施他宁),6 mg/24 h;④判断是否有高脂血症,确定是否早期接受血液净化治疗;⑤乌司他丁5×105 U,每日4次,静脉推注;⑥20%人血清白蛋白20 g,每日2次,快速滴注,必要时予呋噻米20 mg静脉推注;⑦全腹芒硝外敷,每日总质量3 kg,分2次,每次持续12 h;⑧生大黄灭菌溶液100 mL,灌肠,每日2次;⑨质子泵抑制剂;⑩留置鼻空肠管。SOP诊治流程如图 1所示。
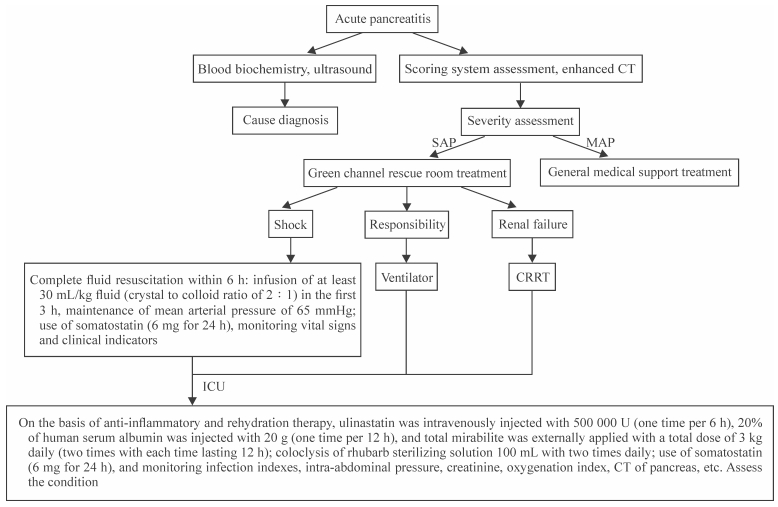
|
图 1 SAP的SOP诊治流程 Fig 1 Diagnosis and treatment process of SOP in SAP 1 mmHg=0.133 kPa. SAP: Severe acute pancreatitis; SOP: Standard operation procedure; CT: Computed tomography; MAP: Mild acute pancreatitis; CRRT: Continuous renal replacement therapy; ICU: Intensive care unit |
1.4 评价指标及疗效判断标准
对两组患者的临床疗效、白细胞计数、中性粒细胞比例、C-反应蛋白水平、降钙素原(procalcitonin,PCT)水平、血糖水平、血乳酸水平、血清肌酐水平、氧合指数、改良CT严重指数(modified CT severity index,MCTSI)评分、腹腔内压力、尿中性粒细胞明胶酶相关脂质运载蛋白(neutrophil gelatinase-associated lipocalin,NGAL)水平、APACHEⅡ评分等进行对比分析,依据患者的住院时间、自主排气时间、腹胀缓解时间、ICU停留时间、连续肾脏替代疗法(continuous renal replacement therapy,CRRT)治疗时间,以及出现急性肾衰竭(acute renal failure,ARF)、急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)、腹腔积液、腹腔间隔室综合征、胰腺假性囊肿和胰腺脓肿相关并发症的情况给予治疗评价,同时评估患者的生存情况。
疗效评价划分成3个等级:显效、有效和无效。显效为治疗1周后患者的体征和临床症状基本消失,血淀粉酶水平恢复正常,没有出现并发症症状;有效为治疗1周后患者的临床症状有所好转,各项功能指标趋于正常;无效是指治疗1周后患者的体征和临床症状没有任何改善,甚至恶化,同时患者各项功能指标出现异常。总有效率计算公式:总有效率(%)=(显效例数+有效例数)/总例数×100%。
1.5 统计学处理应用SPSS 19.0软件进行统计学分析。计量资料以x±s表示,组间比较采用两独立样本均数比较的t检验;计数资料以例数(百分数)表示,组间比较采用χ2检验。不同组生存时间的比较采用Kaplan-Meier生存分析和log-rank检验。检验水准(α)为0.05。
2 结果 2.1 一般资料比较本研究共纳入82例患者,38例(46.34%)因创伤引起,25例(30.49%)为胆源性,13例(15.85%)因高血脂引起,6例(7.32%)因其他原因引起。优化组42例(51.22%)、常规组40例(48.78%),两组患者病因差异有统计学意义(P<0.05),而年龄、性别的差异均无统计学意义(P均>0.05)。两组患者入院第1天的白细胞计数、血淀粉酶水平、血清肌酐水平、血乳酸水平、APACHE Ⅱ评分、体温、氧合指数、急性胰腺炎严重程度床边指数(bedside index for severity in acute pancreatitis,BISAP)评分等差异均无统计学意义(P均>0.05)。见表 1。
|
|
表 1 优化组与常规组SAP患者一般资料比较 Tab 1 Comparison of general information of SAP patientsbetween optimization group and routine group |
2.2 两组患者临床疗效比较
优化组患者显效9例、有效30例、无效3例,常规组患者显效9例、有效20例、无效11例。优化组总有效率优于常规组,差异有统计学意义(92.86% vs 72.50%,χ2=6.527,P<0.05)。与常规组相比,优化组患者治疗后的平均住院时间、自主排气时间、腹胀缓解时间、ICU停留时间、CRRT治疗时间均缩短(P均<0.05,表 2)。
|
|
表 2 优化组和常规组SAP患者住院时间及临床症状变化情况 Tab 2 Changes of hospital stay and clinical symptoms of SAP patients in optimization group and routine group |
2.3 两组患者治疗后临床指标比较
优化组患者入院72 h血淀粉酶水平低于常规组,两组比较差异有统计学意义[(459.45±43.01)U/L vs(521.73±52.44)U/L,P<0.01],而1周后两组血淀粉酶水平比较差异无统计学意义[(93.46±14.90)U/L vs(93.45±11.75)U/L,P>0.05];入院后72 h、1周时,两组患者的白细胞计数、中性粒细胞比例、C-反应蛋白水平、PCT水平、血糖水平、血乳酸水平、血清肌酐水平、氧合指数、MCTSI评分、腹腔内压力、尿NGAL水平、APACHEⅡ评分差异均有统计学意义(P均<0.05)。见表 3。
|
|
表 3 优化组和常规组SAP患者临床指标改善情况 Tab 3 Clinical indexes of SAP patients in optimization group and routine group |
2.4 两组患者并发症比较
由表 4可见,优化组患者的ARF、ARDS、腹腔积液、腹腔间隔室综合征、胰腺假性囊肿和胰腺脓肿的发生率均低于常规组,两组比较差异均有统计学意义(P均<0.05)。常规组患者常合并2种以上并发症。
|
|
表 4 优化组和常规组SAP患者并发症比较 Tab 4 Comparison of complications of SAP patients between optimization group and routine group |
2.5 两组患者的生存率比较
Kaplan-Meier生存分析和log-rank检验结果显示,优化组患者的生存时间长于常规组(χ2=4.44,P<0.05);治疗2个月内,优化组患者的生存率高于常规组(χ2=6.15,P<0.05)。见图 2。

|
图 2 两组SAP患者的生存时间和生存率比较 Fig 2 Comparison of survival and survival rate of SAP patients between two groups SAP: Severe acute pancreatitis |
3 讨论 3.1 严重创伤是SAP重要致病原因,高脂血症是其高危因素
有学者通过相关流行病学调查,报道我国SAP病因以胆源性为主,约占54.4%[7];而本研究结果与此不同,结果显示严重创伤是SAP的主要病因,占46.34%(38/82)。其原因为:(1)长征医院急救科是上海市首批急性创伤救治中心,严重创伤综合救治是其特色,每天都在收治大批严重创伤患者,包括创伤性胰腺炎患者;(2)由于公认的原因以及民众健康意识的提高、胆道疾病的早期干预,胆源性SAP总体患者数量较以往减少;(3)长三角周边城市ICU胆源性胰腺炎治疗有效率近年来得以提高,而创伤性胰腺炎患者救治难度仍然很高,本中心通过会诊转入一部分创伤性胰腺炎患者。
近年来,随着人民生活水平的不断提高,肥胖问题日益突出。肥胖患者往往伴高脂血症,特别是三酰甘油过高而堆积在胰腺中,激活的胰酶使三酰甘油分解为大量游离脂肪酸,而未与白蛋白结合的游离脂肪酸呈很强的毒性,易损伤胰腺,引发SAP,表明高脂血症是SAP的高危因素。本研究显示有15.85%(13/82)的SAP患者因高血脂引起。要降低高脂血症性SAP的发病率和病死率,不仅要依靠积极有效的治疗,还应该大力宣传预防措施,要“治未病”,特别是强调民众应重视酗酒、肥胖和糖尿病问题。
3.2 自拟的SAP院内急救一体化SOP诊治流程可缩短休克复苏时间,减少并发症发生率,提高救治有效率,降低病死率随着对SAP认识的不断提高,目前针对SAP主要采取保守治疗,除非患者发生腹腔内出血、内脏穿孔或梗死等严重并发症时,才行早期胰腺清创术[8]。然而,迄今为止SAP仍没有完整的治疗流程,治疗效果不尽人意,为此海军军医大学(第二军医大学)长征医院组织专家草拟SAP院内急救一体化SOP诊治流程,拟将急性SAP的诊治过程规范化,以期提高诊治疗效,形成专家共识。
SAP患者胰腺会出现组织坏死和弥漫性出血等病理改变,患者胰脏内胰酶被异常激活,导致胰腺细胞破坏,细胞内炎性因子大量释放产生级联反应,导致多处器官受到损害[9]。Bukowczan等[10]研究发现,患者出现SAP是由多种原因引起,并且在这些因素的作用下,患者病情逐步加重。患者的胰腺组织出现炎性反应后如不及时处理会导致其坏死,引起病情迅速发展,从而对机体其他器官产生严重影响,也导致较高的病死率[11]。
3.2.1 强化SAP早期液体快速复苏SAP早期休克或腹腔内高压所致的灌注不足是肾功能损伤的最直接原因,我们从SAP患者进入急诊预检开始实施SOP诊治流程,由原来的急诊外科医师首诊改为直接进入急诊绿色通道(抢救室),极大地缩短了确诊前的等候时间,从而减少了休克复苏时间。本研究中优化组患者在入院后按照SOP指导,前3 h内快速补液维持动脉血压为65 mmHg(1 mmHg=0.133 kPa)[12],通过胃肠减压、动态血气分析了解乳酸情况,把握微循环变化,监测血清肌酐水平、尿NGAL水平,使ARF的发生率明显降低。
3.2.2 纠正组织水肿,降低SAP相关并发症发生率与病死率SAP患者在早期高分解状况下会出现大量腔隙积液,从而导致机体出现负氮失衡和血浆细胞外渗等情况,此时患者表现出低蛋白血症,体内脂肪酸游离出来,从而引发细胞膜脂质和内皮损伤,表明低蛋白血症能严重影响SAP患者的病理和生理状况。本研究中,与常规组白蛋白(10 g,每日1次)缓慢静脉滴注比较,优化组早期进行了快速白蛋白的补充(20 g,每日2次)并配合小剂量的利尿剂,患者的早期炎症反应下降,其腹腔积液情况、ARDS发生也有所下降。
在并发症方面,通过监测膀胱压预防腹腔间隔室综合征[13]、补充白蛋白、应用大剂量乌司他丁、芒硝外敷等措施,本研究中优化组患者的并发症(ARF、ARDS、腹腔积液、腹腔间隔室综合征、胰腺假性囊肿和胰腺脓肿)发生率低于常规组(P<0.05),且常规组并发症多不单一出现,往往合并2种以上。同时,优化组患者的生存时间长于常规组(P<0.05),在2个月治疗时间内,生存率高于常规组(P<0.05)。
3.2.3 减轻SAP细胞因子风暴注射用生长抑素为一种十四肽生长抑素,其可以通过抑制胰酶分泌使胰酶的消化作用下降。在SOP诊治流程中,使用注射用生长抑素可减少毛细管外渗的发生,同时还可减少患者体内内毒素,改善内毒素症状。乌司他丁为一种高效广谱性质的酶抑制剂,其本质是一种糖蛋白,含有143个氨基酸;主要从人体尿液中提取,其可阻断炎性介质的释放、抑制胰蛋白酶活性,从而保护患者的胰腺等器官免受损伤[14-16]。有临床研究显示,严重脓毒症患者使用乌司他丁可以减少病死率和住院天数[17],也有研究指出SAP患者服用乌司他丁的疗效与药物的使用时间和使用剂量有关,一般呈正相关[18]。本研究中优化组患者使用了大剂量的乌司他丁,结果显示其对SAP患者具有很好的治疗效果。
3.2.4 规范腹腔间隔室综合征的诊治流程由于SAP早期释放大量炎性介质因子,再加上机体毒素被吸收,导致患者的肠黏膜和消化道组织出现一定的损伤,从而导致患者出现严重的消化系统疾病[19-20]。大黄属寒性物质,味苦,能对机体起到化淤和通便等作用,同时还能对肠道细菌的移位产生一定的抑制作用,其可通过调节相关基因的表达促使体内炎性因子合理释放,间接起到保护胰腺的作用[21]。本研究中优化组患者通过使用大黄灭菌液灌肠,胃肠功能得到改善。此外,近年来有研究发现,大黄灭菌液用于治疗胰腺炎时可保护肠黏膜、抑制酶活性,同时促进胃肠功能恢复[22],而胃肠功能的恢复可有效减轻腹腔内压力,减少腹腔间隔室综合征的发生。芒硝具有止痛消炎、改善局部循环、刺激肠蠕动、防止肠麻痹、松弛Oddi括约肌、降低胰胆管压力的作用[23]。2014年中国中西医结合学会普通外科专业委员会制定的重症急性胰腺炎中西医结合诊治指南中推荐芒硝全腹外敷,每日1~2次[1],但未提及芒硝用法及用量。我们依据既往经验,总结出每日总质量3 kg芒硝外敷腹部,分2次,每次持续12 h,结果显示优化组患者的腹胀缓解时间、自主排气时间均较常规组明显缩短(P<0.05)。
综上所述,海军军医大学(第二军医大学)长征医院采用拟定的SOP诊治流程治疗SAP患者的总体疗效优于常规治疗患者。但本研究属于单中心、小样本研究,证据力度不足,偏倚较大,SOP的有效性还需要更多、更严格控制的随机临床试验进一步证实。
| [1] | 中国中西医结合学会普通外科专业委员会. 重症急性胰腺炎中西医结合诊治指南(2014年, 天津)[J]. 临床肝胆病杂志, 2015, 31: 327–331. DOI: 10.3969/j.issn.1001-5256.2015.03.003 |
| [2] | HE C, ZHANG L, SHI W, LIANG X, YE Z, ZHANG B, et al. Coupled plasma filtration adsorption combined with continuous veno-venous hemofiltration treatment in patients with severe acute pancreatitis[J]. J Clin Gastroenterol, 2013, 47: 62–68. DOI: 10.1097/MCG.0b013e318266f455 |
| [3] | 赵海荣, 魏强, 文建峰, 康昭. 手术治疗和非手术治疗重症急性胰腺炎的临床分析[J]. 临床医学研究与实践, 2017, 2: 45–46. |
| [4] | 黄耿文, 申鼎成. 意大利重症急性胰腺炎共识指南(2015)解读[J]. 中国普通外科杂志, 2016, 25: 313–317. DOI: 10.3978/j.issn.1005-6947.2016.03.001 |
| [5] | BANKS P A, BOLLEN T L, DERVENIS C, GOOSZEN H G, JOHNSON C D, SARR M G, et al. Classification of acute panereatitis-2012:revision of the Atlanta classification and definitions by international consensus[J]. Gut, 2013, 62: 102–111. DOI: 10.1136/gutjnl-2012-302779 |
| [6] | 彭志远, 阳明, 储松, 郑绍昆. 2012年版急性胰腺炎亚特兰大国际共识分类和定义的CT应用[J]. 中外医学研究, 2016, 14: 1–3. |
| [7] | 柏愚. 中国急性胰腺炎流行病学调查(附6223例病例分析)[D]. 上海: 第二军医大学, 2006. |
| [8] | 刘晓颖, 黄洁, 费健, 毛恩强, 汤耀卿, 张圣道, 等. 重症急性胰腺炎死亡患者的临床特征分析[J]. 上海交通大学学报(医学版), 2013, 33: 640–643. DOI: 10.3969/j.issn.1674-8115.2013.05.026 |
| [9] | ROTSTEIN O D. Circulating cytokines in predicting development of severe acute pancreatitis[J]. Crit Care, 2014, 18: 575. DOI: 10.1186/s13054-014-0575-0 |
| [10] | BUKOWCZAN J, CIESZKWSKI J, WARZECHA Z, CERANOWICZ P, KUSNIERZ-CABALA B, TOMASZEWSKA R, et al. Therapeutic effect of obestatin in the course of cerulein-induced acute pancreatitis[J]. Pancreas, 2016, 45: 700–706. DOI: 10.1097/MPA.0000000000000517 |
| [11] | 高敏, 王微, 符思. 中西医结合治疗急性胰腺炎合并麻痹性肠梗阻的临床观察[J]. 环球中医药, 2015, 8: 546–549. DOI: 10.3969/j.issn.1674-1749.2015.05.008 |
| [12] | 王洪亮, 章志丹, 黄伟. 拯救脓毒症运动: 脓毒症与感染性休克治疗国际指南(2016)的解读与展望[J/CD]. 中华重症医学电子杂志, 2017, 3: 26-32. |
| [13] | 赵丹丹, 何池义. 急性重症胰腺炎并发腹腔间隔室综合征的研究进展[J]. 国际消化病杂志, 2014, 34: 383–385. DOI: 10.3969/j.issn.1673-534X.2014.06.007 |
| [14] | 金午仙. 生长抑素治疗重症急性胰腺炎患者临床研究[J]. 河北医药, 2017, 39: 3741–3742. |
| [15] | 陈兰, 文峰, 贾业贵. 乌司他丁联合重组人生长激素在重症急性胰腺炎中的应用价值[J]. 湖南师范大学学报(医学版), 2018, 15: 71–73. DOI: 10.3969/j.issn.1673-016X.2018.01.023 |
| [16] | WANG G, WEN J, WILBUR R R, WEN P, ZHOU S F, XIAO X. The effect of somatostatin, ulinastatin and Salvia miltiorrhiza on severe acute pancreatitis treatment[J]. Am J Med Sci, 2013, 346: 371–376. DOI: 10.1097/MAJ.0b013e31827aa2bc |
| [17] | LIU L, YAN H, LIU W, CUI J, WANG T, DAI R, et al. Abdominal paracentesis drainage does not increase infection in severe acute pancreatitis:a prospective study[J]. J Clin Gastroenterol, 2015, 49: 757–763. DOI: 10.1097/MCG.0000000000000358 |
| [18] |
陈坤, 李文放, 林兆奋. 乌司他丁使用剂量和时间与严重脓毒症患者预后的关系[J]. 第二军医大学学报, 2015, 36: 644–648.
CHEN K, LI W F, LIN Z F. Relationship between ulinastatin administration and prognosis of patients with severe sepsis[J]. Acad J Sec Mil Med Univ, 2015, 36: 644–648. |
| [19] | CAPURSO G, ZERBONI G, SIGNORETTI M, VALENTE R, STIGLIANO S, PICIUCCHI M, et al. Role of the gut barrier in acute pancreatitis[J]. J Clin Gastroenterol, 2012, 46: S46–S51. DOI: 10.1097/MCG.0b013e3182652096 |
| [20] | TIAN R, TAN J T, WANG R L, XIE H, QIAN Y B, YU K L. The role of intestinal mucosa oxidative stress in gut barrier dysfunction of severe acute pancreatitis[J]. Eur Rev Med Pharmacol Sci, 2013, 17: 349–355. |
| [21] | 万兵, 符海燕, 尹江涛, 张德厚. 大黄联合早期空肠营养治疗重症急性胰腺炎的临床研究[J]. 重庆医科大学学报, 2014, 39: 61–64. |
| [22] | KOYASU S, ISODA H, TSUJI Y, YAMAMOTO H, MATSUEDA K, WATANABE Y, et al. Hepatic arterial perfusion increases in the early stage of severe acute pancreatitis patients:evaluation by perfusion computed tomography[J]. Eur J Radiol, 2012, 81: 43–46. DOI: 10.1016/j.ejrad.2010.11.013 |
| [23] | 陈晶晶, 吴浩. 大黄、芒硝辅助治疗重症急性胰腺炎临床观察[J]. 中国中医急症, 2012, 21: 2006. DOI: 10.3969/j.issn.1004-745X.2012.12.065 |
 2018, Vol. 39
2018, Vol. 39


