颅内静脉窦血栓形成(cerebral venous sinus thrombosis,CVST)是一种较为少见的脑血管疾病,占脑卒中的0.5%~1.0%[1],可发生在各年龄段,成年人发病高峰为20~30岁,男女比例为1:(1.5~5)[2]。由于CVST的临床症状、起病方式和影像学表现较为多变,其早期诊断困难。CVST最常见的临床症状为头痛,约90%的患者可出现头痛症状,常合并视乳头水肿、局灶性脑损害、性发作、硬脑膜动静脉瘘等其他表现[2]。仅以头痛为单一临床表现,即表现为孤立性头痛的CVST极为少见,易误诊、漏诊,目前国内关于此类患者的临床特点罕见报道。本研究对6例以孤立性头痛为主要表现的CVST病例的临床资料进行了回顾性分析,旨在为此类患者的早期诊断提供依据。
1 资料和方法 1.1 研究对象回顾性分析2012年1月至2016年12月上海交通大学医学院附属苏州九龙医院神经内科、神经外科收治住院6例CVST患者的临床资料。纳入标准:(1)经头颅对比增强磁共振静脉血管成像(contrast-enhanced magnetic resonance venography,CE-MRV)确诊为CVST;(2)以孤立性头痛为主要临床表现。孤立性头痛界定为以头痛为单一临床表现,不伴有失语、视物模糊、性发作、肢体瘫痪、感觉障碍等其他CVST常见临床表现,且神经系统体格检查未见阳性体征。排除标准:(1)除头痛外出现失语、视物模糊、性发作、肢体瘫痪、感觉障碍等其他CVST临床表现;(2)神经系统体格检查可见阳性体征。所有患者均签署知情同意书,本研究经过上海交通大学医学院附属苏州九龙医院伦理委员会批准。
1.2 研究内容回顾性分析纳入6例患者的临床资料,包括:(1)年龄、性别、起病形式、诱发因素及病因。(2)头痛的部位、性质、程度、持续时间及演变,伴随症状。采用疼痛数字评分法(numerical rating scale,NRS),按0~10分评估头痛程度,无痛为0分,轻度疼痛为1~3分,中度疼痛4~6分,重度疼痛7~10分,请患者在过去24 h内最严重的疼痛分值上画圈。(3)D-二聚体水平、血常规、超敏C-反应蛋白(C-reactive protein,CRP)水平、同型半胱氨酸水平,腰椎穿刺脑脊液检查。(4)眼底检查。(5)头颅CT检查,头颅CE-MRV检查。(6)治疗及预后。
2 结果 2.1 临床特点6例患者年龄为27~35岁,均为青年,平均年龄为(31.0±3.2)岁;其中男性5例,女性1例。均为急性起病(1周内),起病至确诊时间为1~7 d,平均(3.5±2.2)d。病前1~2周有上呼吸道感染2例、中耳炎病史1例,以感染为诱因者共3例。合并高同型半胱氨酸血症2例,脱水2例。1例为妊娠状态。见表 1。
|
|
表 1 6例颅内静脉窦血栓形成(CVST)患者临床资料 |
2.2 头痛的特点
6例患者均否认有既往头痛病史或头痛家族史,临床症状表现为孤立性头痛,其中表现为胀痛3例、搏动性疼痛2例、抽痛1例。所有患者头痛程度均为中重度,疼痛数字评分为6~9分,平均(7.0±1.3)分。头痛部位累及单侧颞部2例、额部3例、枕部4例、眼眶1例。2例患者起病时头痛为间断性,4例患者起病时头痛呈持续性。随着病情进展,所有患者头痛均呈进行性加重,2例间断性头痛进展为持续性,1例疼痛扩展至全头部。所有患者均合并恶心,其中5例患者伴有呕吐。见表 2。
|
|
表 2 6例颅内静脉窦血栓形成(CVST)患者的头痛特点 |
2.3 实验室检查
6例患者均行D-二聚体检测(正常参考范围为0~0.5 μg/mL),其中D-二聚体水平升高4例(0.87~1.30 μg/mL)、正常2例。见表 1。血同型半胱氨酸水平升高2例。3例行腰椎穿刺脑脊液检查,其中1例颅压正常、2例颅压升高[分别为210 mmH2O、290 mmH2O(1 mmH2O=0.009 8 kPa)]。所有患者白细胞计数、超敏CRP水平正常。
2.4 眼底检查3例患者行眼底检查,其中2例正常、1例双眼视乳头轻度水肿。见表 1。
2.5 影像学检查1例患者起病时头颅CT平扫检查疑为蛛网膜下隙出血,其余5例患者头颅CT平扫检查提示横窦密度增高,所有患者入院后均行头颅MRI+CE-MRV检查确诊为CVST。头颅CE-MRV检查表现为受累静脉窦区充盈缺损,静脉窦受累情况如下:累及横窦5例、乙状窦5例、上矢状窦2例、直窦2例、窦汇2例、下矢状窦1例。典型头颅影像学表现见图 1。
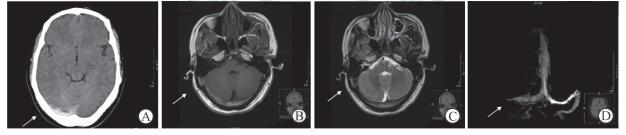
|
图 1 颅内静脉窦血栓形成(CVST)的典型影像图 患者男性, 27岁. A:头颅CT平扫检查示右侧横窦密度增高(箭头); B:头颅MRI轴位T1加权示右侧窦高信号(箭头); C:头颅MRI轴位T2加权示右侧侧窦低信号(箭头); D:头颅CE-MRV检查示右侧乙状窦、横窦、窦汇区充盈缺损(箭头). CE-MRV:头颅增强磁共振静脉血管成像 |
2.6 治疗及预后
6例患者均行抗凝治疗,合并妊娠状态的患者同时终止妊娠。所有患者接受抗凝治疗后病情均好转,头痛症状完全消失,出院时复查头颅CE-MRV显示血栓与治疗前相比已有部分吸收。所有患者随访半年,均未再出现头痛症状。
3 讨论CVST是由多种病因引起的、以脑静脉回流受阻为特征、常伴有脑脊液吸收障碍引发颅内高压的特殊类型的脑血管病[1]。与其他类型的卒中相比,CVST的临床表现更多变,因此对其早期识别较为困难,极易漏诊、误诊,漏诊率高达73%[2-3]。研究表明,CVST自起病至确诊的平均时间为7 d,临床表现较严重的患者及女性患者易得到临床重视和早期诊治,诊断延迟可增加预后不佳的风险[4]。因此,对CVST患者的早期诊断具有重要的临床意义。
CVST临床表现的多变与患病年龄、颅内血栓的形成部位及范围和受累脑组织等密切相关[5]。头痛是其最常见的临床症状[4],常伴有癫发作、局灶性神经功能缺损和意识障碍等[6]。CVST的临床表现可分为3种综合征[7]:(1)孤立性颅内高压综合征,包括头痛、伴或不伴有呕吐、视神经乳头水肿和视觉障碍;(2)局灶性症状,如局灶性瘫痪、失语、癫发作或上述兼有;(3)脑病,如双侧或多灶性体征、谵妄、执行功能障碍或意识改变。较少见的症状包括海绵窦综合征、后组脑神经综合征和蛛网膜下隙出血等[8]。头痛虽然是CVST最常见的症状,但仅表现为头痛的极为少见,一项纳入了123例CVST患者的研究显示,仅17例(14%)为孤立性头痛[9]。目前国内对此类患者少有报道,其头痛程度轻重不等,可表现为轻度头痛,也可表现为雷击样头痛,但通常表现为较严重的分布弥散的头痛;头痛形式多样,可累及单侧或双侧,头颅CT平扫及脑脊液检查可正常,需行头颅MRI+CE-MRV确诊。有研究表明,头痛程度重,有诱因、呕吐、肢体瘫痪和MRI检查发现直接征象的病例容易得到早期诊断;而头痛程度轻,无诱因、呕吐和肢体瘫痪或MRI检查未发现直接征象者则极易误诊,进而继发视物模糊等其他症状[10]。本研究中6例CVST患者的主要临床特征为单发头痛,急性起病,进行性加重,疼痛均为中重度(疼痛数字评分为6~9分),经头颅CE-MRV证实多累及侧窦或侧窦合并其他静脉窦(5/6)。6例患者经抗凝治疗后头痛症状均迅速好转,无其他不良反应。因此,早期识别并治疗孤立性头痛CVST患者对改善预后十分重要。
CVST的危险因素可分为暂时性和永久性两类[7],常见危险因素包括各种遗传性或继发性血栓形成倾向(包括高同型半胱氨酸血症)、妊娠、产后或口服避孕药物、急慢性感染或炎性疾病、血液系统疾病、肿瘤或外伤等[2]。CVST的发病常为多因素作用的结果,44%的患者有超过1个危险因素,22%的患者存在遗传性血栓形成倾向[4]。本研究中,以感染为诱因者最为多见(3/6),其次为脱水(2/6),2例患者合并高同型半胱氨酸血症。上述患者均无现症感染表现,神经系统体格检查未见阳性定位体征,体温、白细胞计数、超敏CRP水平均正常,3例患者行腰椎穿刺脑脊液检查(2例患者颅压升高,3例颅压、生化未见异常),颅内感染证据不足。由于经济因素及检测条件的限制,本组病例缺乏遗传性易栓状态的检测。
CVST的发生是在一定的病因或诱因作用下,血栓形成和血栓溶解失衡导致血栓在颅内静脉系统中形成和延伸而引起的[11]。颅内静脉窦堵塞使静脉血回流至小血管和毛细血管,静脉压和毛细血管压力增加,进而导致血脑屏障破裂,引起血管源性水肿和血浆渗漏至间质,最终导致颅内灌注压下降、颅内血流量减少、颅内能量代谢障碍。此外,与CVST相关的蛛网膜颗粒功能发生障碍,导致脑脊液吸收减少、颅内压上升。与CVST多累及上矢状窦不同,孤立性头痛的CVST常累及侧窦(88%,15/17),单纯侧窦受累或合并其他静脉窦血栓[9]。头痛的发病机制可能是由于局部堵塞静脉窦壁的神经纤维受到牵拉或刺激,可能是堵塞静脉窦壁的局灶性炎性反应,正如影像学受累脉窦壁对比增强后的“空δ征”[1, 6, 9],也可能与颅内压的上升有关。
D-二聚体对深静脉血栓形成非常敏感,并具有较高的阴性预测价值,但在表现为孤立性头痛的CVST患者中,D-二聚体存在一定的假阳性和假阴性。一项对636例疑似CVST的孤立性头痛患者的meta分析表明,D-二聚体诊断CVST的敏感度为97.8%、特异度为84.9%、阳性预测值为33.1%、阴性预测值为99.8%,但若将另外56例孤立性头痛CVST患者统计在内,则D-二聚体诊断CVST的敏感度下降(87.1%)[12]。研究表明虽然D-二聚体对CVST的诊断具有重要的参考价值,但对表现为孤立性头痛的CVST患者的敏感度下降。此外,对73例病程1个月内CVST患者D-二聚体水平的研究显示,D-二聚体平均值为1 521 ng/mL,有7例患者D-二聚体水平≤500 ng/mL,其中多为孤立性头痛CVST患者;该研究的多变量分析表明,孤立性头痛是唯一与D-二聚体测定阴性相关的变量[13]。因此,D-二聚体阴性不能排除表现为孤立性头痛的CVST。本组6例患者中2例D-二聚体水平正常。D-二聚体升高有助于此类患者的诊断,但不能排除疑似CVST的孤立性头痛患者。
头颅CT平扫检查为头痛患者的最初检查手段,33.3%的CVST患者可有CT的直接征象,包括绳样征(皮质或深静脉)、高密度“三角征”(静脉窦)和“空δ征”,对比增强后明显,60%~80%的患者可见脑实质病灶[14]。头颅MRI+CE-MRV因其无创性及高敏感性已取代传统的数字减影血管造影成为确诊CVST的最佳方法[7]。CVST在MRI上表现为最初5 d内血栓信号为T1等信号、T2低信号;随后T1和T2信号增高,1个月后T2等或高信号、T1低或等信号,MRI还可同时显示脑实质病灶。本研究中1例患者起病时头颅CT检查示疑为蛛网膜下隙出血,其余患者头颅CT平扫检查示横窦可疑高密度影,但头颅MRI+CE-MRV确诊的血栓部位与头颅CT平扫并不完全相符;有研究显示,40%孤立性头痛的CVST患者头颅CT平扫检查提示正常[9]。头颅CT平扫常常遗漏,难以明确或呈假阳性,并非表现为孤立性头痛的CVST患者可靠辅助检查手段,对高度可疑患者需及早行头颅MRI+CE-MRV检查。
急性CVST致死或致残率为15%[1]。预后不佳的危险因素有男性、年龄>37岁、昏迷、认知障碍、起病时颅内出血、中枢神经系统深静脉血栓形成、中枢神经系统感染以及恶性肿瘤[4]。4%的急性CVST患者在急性期死亡,多继发于颅内出血或弥漫性脑水肿导致的脑疝、癫发作、药物反应和肺栓塞[7]。本研究6例患者抗凝治疗后头痛症状均得到缓解,复查头颅CE-MRV显示血栓较治疗前有吸收,预后良好。
本研究中CVST患者以头痛为单一临床表现,无头痛病史或头痛家族史,头痛呈持续性进行性加重,早期诊治预后良好,与既往研究发现的表现为孤立性头痛的CVST患者预后结果一致[15]。故对于急性单发的进行性加重的头痛患者,即使头颅CT平扫或D-二聚体检查正常,仍需尽早行头颅MRI+CE-MRV检查以免漏诊。本研究病例数较少,且以青年男性居多,可能存在一定偏差,今后需进行大样本研究,以更好地总结该类疾病临床特征,缩短诊断时间,改善患者预后。
| [1] | BOUSSER M G, FERRE J M. Cerebral venous thrombosis:an update[J]. Lancet Neurol, 2007, 6: 162–170. DOI: 10.1016/S1474-4422(07)70029-7 |
| [2] | 中华医学会神经病学分会脑血管病学组. 中国颅内静脉系统血栓形成诊断和治疗指南(2015)[J]. 中华神经科杂志, 2015, 48: 819–829. DOI: 10.3760/cma.j.issn.1006-7876.2015.10.002 |
| [3] | SAPOSNIK G, BARINAGARREMENTERIA F, BROWN R D Jr, BUSHNELL C D, CUCCHIARA B, CUSHMAN M, et al. American heart association stroke council and the council on epidemiology and prevention. Diagnosis and management of cerebral venous thrombosis:a statement for healthcare professionals from the American Heart Association/American Stroke Association[J]. Stroke, 2011, 42: 1158–1192. DOI: 10.1161/STR.0b013e31820a8364 |
| [4] | FERRO J M, CANHAO P, STAM J, BOUSSER M G, BARINAGARREMENTERIA F. Prognosis of cerebral vein and dural sinus thrombosis:results of the International Study on Cerebral Vein and Dural Sinus Thrombosis (ISCVT)[J]. Stroke, 2004, 35: 664–770. DOI: 10.1161/01.STR.0000117571.76197.26 |
| [5] | SPARACO M, FELEPPA M, BIGAL M E. Cerebral venous thrombosis and headache-a case-series[J]. Headache, 2015, 55: 806–814. DOI: 10.1111/head.12599 |
| [6] | TIMÓTEO A, INÁCIO N, MACHADO S, PINTO A A, PARREIRA E. Headache as the sole presentation of cerebral venous thrombosis:a prospective study[J]. J Headache Pain, 2012, 13: 487–490. DOI: 10.1007/s10194-012-0456-3 |
| [7] | FERRO J M, CANHÃO P. Cerebral venous sinus thrombosis:update on diagnosis and management[J]. Curr Cardiol Rep, 2014, 16: 523–533. DOI: 10.1007/s11886-014-0523-2 |
| [8] | GERALDES R, SOUSA P R, FONSECA A C, FALCÃO F, CANHÃO P, PINHO E MELO T. Nontraumatic convexity subarachnoid hemorrhage: different etiologies and outcomes[J/OL]. J Stroke Cerebrovasc Dis, 2014, 23: e23-e30. doi: 10.1016/j.jstrokecerebrovasdis.2013.08.005. |
| [9] | CUMURCIUC R, CRASSARD I, SAROV M, VALADE D, BOUSSER M G. Headache as the only neurological sign of cerebral venous thrombosis:a series of 17 cases[J]. J Neurol Neurosurg Psychiatry, 2005, 76: 1084–1807. DOI: 10.1136/jnnp.2004.056275 |
| [10] | 李凤鹏, 于生元, 董钊, 刘若卓. 头痛等特征对颅内静脉窦血栓形成早期诊断意义[J]. 中国疼痛医学杂志, 2008, 14: 3–5. DOI: 10.3969/j.issn.1006-9852.2008.01.002 |
| [11] | FERRO J M, CANHÃO P, AGUIAR DE SOUSA D. Cerebral venous thrombosis[J/OL]. Presse Med, 2016, 45: e429-e450. doi: 10.1016/j.lpm.2016.10.007. |
| [12] | ALONS I M, JELLEMA K, WERMER M J, ALGRA A. D-dimer for the exclusion of cerebral venous thrombosis:a meta-analysis of low risk patients with isolated headache[J]. BMC Neurol, 2015, 15: 118. DOI: 10.1186/s12883-015-0389-y |
| [13] | CRASSARD I, SORIA C, TZOURIO C, WOIMANT F, DROUET L, DUCROS A, et al. A negative D-dimer assay does not rule out cerebral venous thrombosis:a series of seventy-three patients[J]. Stroke, 2005, 36: 1716–1719. DOI: 10.1161/01.STR.0000173401.76085.98 |
| [14] | BUONANNO F, MOODY D M, BALL M R, LASTER D W. Computed cranial tomographic findings in cerebral sino-venous occlusion[J]. J Comput Assist Tomogr, 1978, 2: 281–290. |
| [15] | GAMEIRO J, FERRO J M, CANHÃO P, STAM J, BARINAGARREMENTERIA F, LINDGREN A. International Study on Cerebral Vein and Dural Sinus Thrombosis investigators.Prognosis of cerebral vein thrombosis presenting as isolated headache:early vs. late diagnosis[J]. Cephalalgia, 2012, 32: 407–412. DOI: 10.1177/0333102412439353 |
 2018, Vol. 39
2018, Vol. 39


