嗜酸细胞性胃肠炎(eosinophilic gastroenteritis,EG)是一种以胃肠道嗜酸粒细胞浸润为特征的罕见的消化系统疾病,临床表现为腹痛、腹泻、恶心、呕吐等非特异性消化道症状,内镜下行活组织检查(以下简称活检)可明确诊断。由于EG发病率低,对其病因、发病机制、临床表现和病理学特点等的描述有限。本研究回顾性分析了第二军医大学长征医院确诊的17例EG患者的临床表现与实验室检查、影像学检查、内镜检查、病理活检结果和治疗、预后情况,以期为EG的早期诊断和治疗提供依据。
1 资料和方法 1.1 研究对象收集2009年7月至2017年1月第二军医大学长征医院确诊为EG的17例患者的临床资料。EG诊断标准[1]为:(1)存在消化道症状;(2)病理证实胃肠道1处或多处嗜酸粒细胞浸润,或影像学检查显示异常伴周围嗜酸粒细胞增多;(3)排除寄生虫感染和胃肠道以外嗜酸粒细胞增多的疾病。分析患者的临床特点,实验室检查、内镜检查、影像学检查、病理活检结果和治疗、复发情况。
1.2 随访查阅17例患者的住院病史,取得患者知情同意后通过电话形式获得随访资料。上述方法无法获得患者出院后信息即为失访。
1.3 统计学处理采用SPSS 22.0软件进行数据分析。呈正态分布的计量资料以x±s表示,非正态分布的计量资料以中位数(最小值,最大值)表示;计数资料以例数和百分数表示。治疗前后资料的比较采用配对样本t检验,复发和未复发患者资料的比较采用独立样本t检验。检验水准(α)为0.05。
2 结果 2.1 临床特点共纳入患者17例,男性12例、女性5例,男女比例2.4:1,平均发病年龄为(48.7±16.4)岁。黏膜型12例(70.6%),浆膜型2例(11.8%),黏膜浆膜混合型3例(17.6%),无肌层型。有明确诱因者6例(35.3%),其中5例(29.4%)为发病前有海鲜、牛奶等异种蛋白质饮食史,1例(5.9%)为上呼吸道感染。15例(88.2%)患者以消化道症状(腹痛、腹胀)为首发症状。13例(76.5%)患者的主要症状为腹痛,7例(41.2%)为腹胀。腹痛部位以上腹痛最常见(76.9%,10/13),其次分别为剑突下痛1例(7.7%)、左上腹痛1例(7.7%)和脐周疼痛1例(7.7%)。腹痛性质主要为阵发性隐痛,占30.8%(4/13),其次分别为持续性绞痛3例(23.1%)、阵发性胀痛3例(23.1%)、阵发性绞痛2例(15.4%)、持续性隐痛1例(7.7%)。腹部体格检查:中上腹轻压痛3例(17.6%),叩诊移动性浊音阳性5例(29.4%)。既往有海鲜、牛奶等异种蛋白质过敏史3例(17.6%),抗生素过敏史2例(11.8%),过敏性鼻炎病史2例(11.8%),过敏性鼻炎合并哮喘病史2例(11.8%)。发病到确诊中位时间为30 d(14~365 d);门诊误诊2例(11.8%),其中1例误诊为嗜酸粒细胞增多症,1例伴血淀粉酶轻度升高者误诊为急性胰腺炎。
2.2 实验室检查17例患者外周血嗜酸粒细胞比值均升高,为0.08~0.61,绝对值达(0.67~6.89)×109/L。白细胞升高者7例(41.2%),血清白蛋白降低者9例(52.9%)。粪隐血阳性8例(47.1%),所有患者粪便均未找到虫卵。部分患者行免疫学相关实验室检查,其中IgE升高者7例(63.6%,7/11),补体C3或C4降低者2例(100.0%,2/2),抗核抗体(antinuclear antibody,ANA)1:100阳性者2例(25.0%,2/8)。C反应蛋白(C-reactive protein,CRP)升高者2例(20.0%,2/10),红细胞沉降率(erythrocyte sedimentation rate,ESR)升高者3例(23.1%,3/13)。2例腹水患者癌抗原125(cancer antigen 125,CA125)升高,其余肿瘤标志物均正常。
2.3 腹水检查5例以腹水为主要表现的患者均行腹腔穿刺检查,腹水性质为渗出液。4例查腹水示嗜酸粒细胞比值升高(0.79~0.99)。
2.4 影像学检查腹部B超检查发现腹水5例;行腹部CT检查者8例,均可见胃壁或局部小肠壁水肿增厚,肠系膜增厚。
2.5 内镜检查所有患者均行内镜检查,均可见胃窦黏膜充血水肿,其中4例患者伴胃窦散在点片状糜烂、1例伴胃体散在点片状糜烂、1例胃底黏膜皱襞粗大伴糜烂、1例十二指肠降部黏膜散在轻度片状充血(图 1)。6例患者行结肠镜检查,其中3例提示结肠息肉,另外3例未见明显异常。1例患者行经口小肠镜检查未见明显异常。13例(76.5%)患者行病理活检,结果示十二指肠降部、胃窦、胃体嗜酸粒细胞浸润,其中6例患者十二指肠降部嗜酸粒细胞浸润(图 2),4例嗜酸粒细胞浸润累及胃窦或胃体,胃体和十二指肠均累及者3例。1例以腹水为主要表现但未行腹水嗜酸粒细胞百分比检查者行腹膜穿刺活检,结果示大量嗜酸粒细胞浸润。
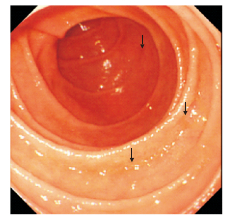
|
图 1 1例嗜酸细胞性胃肠炎患者十二指肠降部黏膜散在轻度片状充血(箭头示) |
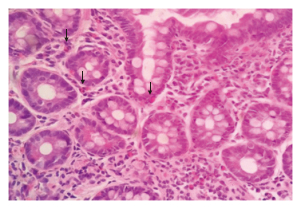
|
图 2 1例嗜酸细胞性胃肠炎患者十二指肠降部黏膜固有层大量嗜酸粒细胞浸润(箭头示) H-E染色.Original magnification: ×400 |
2.6 治疗和转归
所有患者入院后予以对症支持治疗,包括饮食控制、抗组胺药物、质子泵抑制剂、抗生素等。15例患者接受糖皮质激素(静脉推注注射用甲泼尼龙琥珀酸钠40 mg/d或口服醋酸泼尼松片20~40 mg/d)治疗,2~3 d后消化道症状显著改善,1周后基本缓解;糖皮质激素逐步减量,每周减5 mg,至10 mg维持,2~4个月后逐渐停用。2例患者仅接受饮食疗法和对症支持治疗后症状缓解,可能与脱离过敏原有关,但其中1例外周血嗜酸粒细胞未降至正常。治疗后17例患者外周血嗜酸粒细胞绝对值和嗜酸粒细胞比值均较治疗前降低[(0.32±0.35)×109/L vs (2.77±2.14)×109/L,t=4.661,P<0.01;0.033±0.035 vs 0.248±0.147,t=5.823,P<0.01],白细胞计数与治疗前相比无明显变化[(7.68±2.53)×109/L vs (8.92±3.05)×109/L,t=1.842,P=0.084]。
对17例患者进行电话随访,中位随访时间为26(9~84)个月,失访4例,失访率为23.5%;获得随访资料的13例患者中7例复发,复发率为53.8%。3例患者停用醋酸泼尼松片后复发,4例复发诱因与初次发作相同,所有患者再次予以醋酸泼尼松片和对症支持治疗后症状缓解、外周血嗜酸粒细胞降至正常。复发(7例)和未复发(6例)患者的嗜酸粒细胞绝对值和嗜酸粒细胞比值差异均无统计学意义[(3.34±2.39)×109/L vs (1.67±1.65)×109/L,t=-1.477,P=0.169;0.297±0.171 vs 0.190±0.121,t=-1.316,P=0.216]。
3 讨论EG是一种罕见的消化道原发性疾病,以胃肠道嗜酸粒细胞浸润为特征。其病变可累及食管至直肠的消化道任何部位,胃和近端空肠最常见[1]。该病可发生于任何年龄段,以30~50岁居多,男性多于女性[2-3]。
尽管EG早在1937年便由Kaijser提出,但其发病机制至今仍未阐明。目前认为EG与过敏原引起的变态反应有关,参与Ⅰ型变态反应或严重免疫反应[4-5]。1984年Oyaizu等[6]证实EG的过敏反应机制是由IgE介导、肥大细胞参与的。而另有研究则强调了嗜酸粒细胞的作用,嗜酸细胞活化趋化因子(eotaxin)和白细胞介素3(interleukin-3,IL-3)、IL-5、IL-13等辅助性T淋巴细胞2(T helper cell 2,Th2)促炎因子是驱动Th2免疫活化的关键因素,可导致消化道EG[7-8]。既往研究认为EG多发生于过敏体质者[9],其中约半数患者有食物、药物过敏史或支气管哮喘病史[10]。本研究中9例(52.9%)患者存在过敏史,5例(29.4%)患者发病前有海鲜、牛奶等异种蛋白饮食史,与文献[11-13]报道相符。11例行IgE检查的患者中7例(63.6%)IgE升高,提示EG的发病机制可能与超敏反应有关。
本组病例中黏膜型EG 12例(70.6%)、浆膜型2例(11.8%)、黏膜浆膜混合型3例(17.6%),未见肌层型,这可能与黏膜型内镜下病理活检容易,浆膜型患者临床症状明显,肌层型的病理结果较难获得有关。此外,由于EG临床表现缺乏特异性,易被误诊。本组病例中门诊误诊2例,其中1例误诊为嗜酸粒细胞增多症的患者经内镜下病理活检确诊为黏膜型EG,另1例以腹痛为首发症状且血淀粉酶轻度升高而被误诊为急性胰腺炎的患者入院后经内镜下病理活检确诊为黏膜型EG。故对疑似EG患者,内镜下病理活检对提高诊断率有重要作用。
本组所有患者外周血嗜酸粒细胞水平均升高。既往研究显示,80%的EG患者可出现外周血嗜酸粒细胞水平升高[14],但外周血嗜酸粒细胞水平升高并非EG所特有,寄生虫感染、过敏反应、淋巴瘤等均可出现,故诊断EG时需注意与上述疾病相鉴别。EG影像学检查无特异性,腹部CT检查示小肠壁或胃壁增厚,浆膜型患者可见腹水表现,可作为诊断EG的辅助手段[8, 11]。
确诊EG需要病理活检明确消化道存在嗜酸粒细胞浸润,然而内镜下所见黏膜异常部位并非一定存在嗜酸粒细胞浸润,反之可能发生于黏膜表现正常的部位[2, 7]。本研究行黏膜病理活检的13例患者中,6例(46.2%)内镜下未见明显异常,而病理活检示嗜酸粒细胞浸润。因此内镜下多点病理活检可提高EG诊断率,对于高度怀疑EG但首次内镜下病理活检阴性的患者,必要时可重复内镜检查并再次活检以提高诊断率。此外,本组中EG最常累及十二指肠降部,其次为胃窦或胃体,这与既往报道[13]结果相似。值得注意的是,尽管胃和十二指肠是EG最常累及的部位,但这些部位也是消化道内镜检查最易到达的部位,由于目前缺少关于EG大样本量的报道,因此这是否造成偏倚不得而知。目前没有统一的EG病理学诊断标准,通常认为每个高倍镜视野嗜酸粒细胞数≥20可诊断为EG[3]。最近一项关于EG病理学的研究提出,在病因未明的嗜酸粒细胞增多患者中,至少有5个视野发现每个高倍镜视野嗜酸粒细胞数≥30可作为EG病理学诊断标准,上皮内嗜酸粒细胞浸润是EG的固有特征[15]。本组中仅部分患者行高倍镜下嗜酸粒细胞计数,这与病理医师对该病认识不足和目前诊断标准不统一有关。因此,对于高度怀疑EG的患者,临床医师应在病理单上特别注明,提示病理医师对该病做出更规范的病理诊断,也有利于今后大样本量研究和规范EG的病理诊断标准。
EG患者可通过限制饮食中的牛乳成分或通过给予氨基酸要素饮食缓解症状[16],但较易复发。糖皮质激素可有效缓解EG患者的症状,使外周血嗜酸粒细胞水平恢复正常,是目前治疗EG最有效的药物[17],也是饮食疗法治疗失败患者的主要治疗方法[18]。醋酸泼尼松片治疗剂量为20~40 mg/d,疗程6~8周,症状改善后可逐渐减量。本组中15例(88.2%)患者使用糖皮质激素后消化道症状在短期内得到缓解,嗜酸粒细胞下降至正常水平,部分患者停药后复发,再次给予糖皮质激素治疗仍有较好的疗效。对于糖皮质激素依赖患者,可恢复减量前糖皮质激素使用剂量,通过低剂量维持缓解或给予布地奈德替代泼尼松治疗[3],也可用其他抗过敏药物或免疫抑制剂维持缓解。糖皮质激素治疗无效者可予以肥大细胞膜稳定剂(色甘酸钠)、白三烯受体拮抗剂(孟鲁司特)、布地奈德和H1受体拮抗剂(酮替芬)替代治疗[19]。
EG复发率较高,本组获得随访资料的13例患者中7例(53.8%)复发。既往研究显示,EG诊断时外周血嗜酸粒细胞计数越高复发可能性越大[20]。本研究中EG复发患者的嗜酸粒细胞绝对值和比值均高于未复发患者,虽然差异无统计学意义,但也可提示EG患者外周血嗜酸粒细胞计数可能与预后相关。
综上所述,EG消化道症状无特异性,对既往有过敏史伴外周血嗜酸粒细胞升高者,应高度警惕EG可能,并及时行消化道内镜检查并行病理活检以明确诊断。禁食可疑过敏食物并予以糖皮质激素治疗可有效缓解症状。
| [1] | MATSUSHITA M, HAJIRO K, MORITA Y, TAKAKUWA H, SUZAKI T. Eosinophilic gastroenteritis involving the entire digestive tract[J]. Am J Gastroenterol, 1995, 90: 1868–1870. |
| [2] | TALLEY N J, SHORTER R G, PHILLIPS S F, ZINSMEISTER A R. Eosinophilic gastroenteritis:a clinicopathological study of patients with disease of the mucosa, muscle layer, and subserosal tissues[J]. Gut, 1990, 31: 54–58. DOI: 10.1136/gut.31.1.54 |
| [3] | LUCENDO A J, ARIAS A. Eosinophilic gastroenteritis:an update[J]. Expert Rev Gastroenterol Hepatol, 2012, 6: 591–601. DOI: 10.1586/egh.12.42 |
| [4] | HEPBURN I S, SRIDHAR S, SCHADE R R. Eosino-philic ascites, an unusual presentation of eosinophilic gastroenteritis:a case report and review[J]. World J Gastrointest Pathophysiol, 2010, 1: 166–170. DOI: 10.4291/wjgp.v1.i5.166 |
| [5] | SALKIĆ N N, MUSTEDANAGIĆ-MUJANOVIĆ J, JOVANOVIĆ P, ALIBEGOVIĆ E. Enhanced therapeutic response with addition of loratadine in subserosal eosinophilic gastroenteritis[J]. Med Glas (Zenica), 2013, 10: 178–182. |
| [6] | OYAIZU N, UEMURA Y, IZUMI H, MORII S, NISHI M, HIOKI K. Eosinophilic gastroenteritis. Immuno-histochemical evidence for IgE mast cell-mediated allergy[J]. Acta Pathol Jpn, 1985, 35: 759–766. |
| [7] | KHAN S, ORENSTEIN S R. Eosinophilic gastroenteritis[J]. Gastroenterol Clin North Am, 2008, 37: 333–348. DOI: 10.1016/j.gtc.2008.02.003 |
| [8] | YAN B M, SHAFFER E A. Primary eosinophilic disorders of the gastrointestinal tract[J]. Gut, 2009, 58: 721–732. DOI: 10.1136/gut.2008.165894 |
| [9] | MORI A, ENWELUZO C, GRIER D, BADIREDDY M. Eosinophilic gastroenteritis:review of a rare and treatable disease of the gastrointestinal tract[J]. Case Rep Gastroenterol, 2013, 7: 293–298. DOI: 10.1159/000354147 |
| [10] | PRATT C A, DEMAIN J G, RATHKOPF M M. Food allergy and eosinophilic gastrointestinal disorders:guiding our diagnosis and treatment[J]. Curr Probl Pediatr Adolesc Health Care, 2008, 38: 170–188. DOI: 10.1016/j.cppeds.2008.03.002 |
| [11] | CHEN M J, CHU C H, LIN S C, SHIH S C, WANG T E. Eosinophilic gastroenteritis:clinical experience with 15 patients[J]. World J Gastroenterol, 2003, 9: 2813–2816. DOI: 10.3748/wjg.v9.i12.2813 |
| [12] | MANATSATHIT W, SERMSATHANASAWADI R, PONGPAIBOON A, PONGPRASOBCHAI S. Mucosal-type eosinophilic gastroenteritis in Thailand:12-year retrospective study[J]. J Med Assoc Thai, 2013, 96(Suppl 2): S194–S202. |
| [13] | ZHANG L, DUAN L, DING S, LU J, JIN Z, CUI R, et al. Eosinophilic gastroenteritis:clinical manifestations and morphological characteristics, a retrospective study of 42 patients[J]. Scand J Gastroenterol, 2011, 46: 1074–1080. DOI: 10.3109/00365521.2011.579998 |
| [14] | PARK S J, KENNY P R, PALEKAR N A. Labor-associated eosinophilic gastroenteritis[J]. Mil Med, 2012, 177: 99–100. DOI: 10.7205/MILMED-D-11-00201 |
| [15] | LWIN T, MELTON S D, GENTA R M. Eosinophilic gastritis:histopathological characterization and quantification of the normal gastric eosinophil content[J]. Mod Pathol, 2011, 24: 556–563. DOI: 10.1038/modpathol.2010.221 |
| [16] | RODRÍGUEZ JIMÉNEZ B, DOMÍNGUEZ ORTEGA J, GONZÁLEZ GARCÍA J M, KINDELAN RECARTE C. Eosinophilic gastroenteritis due to allergy to cow's milk[J]. J Investig Allergol Clin Immunol, 2011, 21: 150–152. |
| [17] | TIEN F M, WU J F, JENG Y M, HSU H Y, NI Y H, CHANG M H, et al. Clinical features and treatment responses of children with eosinophilic gastroenteritis[J]. Pediatr Neonatol, 2011, 52: 272–278. DOI: 10.1016/j.pedneo.2011.06.006 |
| [18] | ROTHENBERG M E. Eosinophilic gastrointestinal disorders (EGID)[J]. J Allergy Clin Immunol, 2004, 113: 11–28. DOI: 10.1016/j.jaci.2003.10.047 |
| [19] | NG K F, CHOO P, PARAMASIVAM U, SOELAR S A. Reduction of intubation rate during newborn resuscitation after transition from self-inflating bag to T-piece resuscitator[J]. Med J Malaysia, 2015, 70: 228–231. |
| [20] | PINETON D E, CHAMBRUN G, GONZALEZ F, CANVA J Y, GONZALEZ S, HOUSSIN L, DESREUMAUX P, et al. Natural history of eosinophilic gastroenteritis[J]. Clin Gastroenterol Hepatol, 2011, 9: 950–956. DOI: 10.1016/j.cgh.2011.07.017 |
 2018, Vol. 39
2018, Vol. 39


