2. 苏州大学第二附属医院消化内科, 苏州 215004
2. Department of Gastroenterology, the Second Affiliated Hospital of Soochow University, Suzhou 215004, Jiangsu, China
肝硬化患者常合并低蛋白血症、腹水、凝血酶原时间(prothrombin time,PT)延长、肝性脑病等,因此对肝硬化患者进行各类操作时风险较高。内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)是消化内科常见的介入操作,最近的一项大数据研究显示,行ERCP的肝硬化患者术后胰腺炎(post-ERCP pancreatitis, PEP)、术后出血等的发生率均高于无肝硬化患者,同时失代偿期患者PEP、术后出血、细菌性腹膜炎、肝性脑病、肝肾综合征等的发病率高于代偿期肝硬化患者[1]。我国颁布的《ERCP诊治指南(2010版)》中指出,门脉高压、肝硬化患者行ERCP的相关风险较高[2]。目前关于肝硬化患者行ERCP风险的研究较少,因此,应对肝硬化患者行ERCP的风险因素进行更深入的研究和评估,以利于临床医师做出更好的选择。
终末期肝病模型(model for end-stage liver disease,MELD)评分和Child-Pugh分级是评估肝硬化患者肝功能的2种常用评分系统。有研究发现,MELD评分可用来预测肝硬化患者行ERCP术后的并发症[3],但是MELD评分在实际应用时的计算十分复杂,不太适合临床的常规使用。本研究通过对肝硬化患者行ERCP术后并发症的危险因素进行全面分析,试图建立简单、实用的评分系统。
1 资料和方法 1.1 研究对象回顾性分析2009年1月至2015年12月在第二军医大学长海医院住院并行胆管ERCP治疗的肝硬化患者的临床病理资料。病例的入组标准:符合肝硬化诊断;在第二军医大学长海医院行胆管ERCP,不包括单纯支架取出患者,至少需要行胆管造影。排除标准:合并有慢性胰腺炎、胰腺导管内乳头状黏液瘤、乳头括约肌功能障碍等疾病,既往有胃大部切除行毕Ⅱ式或R-Y等胃吻合术后患者,行ERCP 1周后非因并发症原因再次进行手术治疗者或其他内镜治疗者。
1.2 资料收集方法及MELD评分计算通过第二军医大学长海医院电子病历系统分别收集患者的下述资料:年龄、性别、白细胞、红细胞、血小板、碱性磷酸酶(alkaline phosphatase,ALP)、γ-谷氨酰转移酶(γ-glutamyl transferase,γ-GT)、丙氨酸转氨酶(alanine aminotransferase,ALT)、总胆红素(total bilirubin, TBIL)、白蛋白(albumin,ALB)、肌酐、PT、国际标准化比值(international normalized ratio,INR),是否合并食管胃底静脉曲张、恶性疾病、腹水,是否行十二指肠切开术(endoscopic sphincteropapillotomy,EST)、乳头球囊扩张术(endoscopic papillary balloon dilation,EPBD)、预切开、胆管支架情况、术中活检,术后是否有胰腺炎、胆管炎、出血、脑病、心肺并发症。对所有患者进行电话回访,确认患者术后30 d内的并发症情况。上述数据由2人独立录入,之后进行相互对照,有差异者进行重新评估后再次确定。所有的术前情况均来自于术前3 d之内。
按公式计算:MELD= 3.8×ln(TBIL)+11.2×ln(INR)+9.6×ln(肌酐)+6.4×(病因:胆汁性或酒精性0, 其他1),计算出相应数值后取整[4]。TBIL单位为mg/dL(1 mg/dL=17.1 μmol/L),肌酐单位为mg/dL(1 mg/dL=88.4 μmol/L)。
本研究所有病例的诊断均根据美国胃肠内镜协会(American Society for Gastrointestinal Endoscopy,ASGE)2010年颁布的内镜并发症的规范词典进行[5]。
1.3 统计学处理分类变量采用频数表示,组间比较使用χ2检验或Fisher确切概率检验。计量资料采用x±s或中位数(Q1,Q3)表示,组间比较采用Student’s t检验或非参数检验。单因素分析时,筛选出P < 0.1的变量作为潜在变量。经过变量筛选后,将候选变量纳入logistic回归分析,以P < 0.05进入、P > 0.1排除作为标准,筛选出相应的独立危险因素。将独立危险因素中的连续变量转换为分类变量,再次进入logistic方程,根据每个变量的回归系数,将最小系数均值作为基础值1,其他的回归系数的绝对值除以最小的回归系数,再根据四舍五入原则,计算出每一个变量的赋值。将各项积分相加,得到一个新的积分,绘制ROC曲线,评估其预测效能。
2 结果 2.1 一般特征本研究共纳入223例患者,平均年龄(60.45±11.97) 岁。其中男性132例,平均年龄(60.66±13.17) 岁;女性91例,平均年龄(60.14±10.05) 岁。38例(17.0%)发生术后并发症,其中有6例发生2种并发症,总并发症次数为44次,包括PEP 10次(4.5%)、胆管炎16次(7.2%)、脑病3次、术后出血9次(4.0%)、肺炎5次(2.2%)、心衰1次(0.4%)。3例患者(1.3%)死亡。
根据Child-Pugh分级,A、B、C级患者分别有62例、121例和40例,各级患者术后并发症发生率分别为4.8%(3/62)、16.5%(20/121) 和37.5%(15/40),3组间差异有统计学意义(P=0.00)。Child-Pugh B级和C级患者总体并发症率为21.7%(35/161),高于Child-Pugh A级患者(P < 0.05);Child-Pugh C级患者并发症率也高于Child-Pugh A级和B级的总并发症率(12.6%,23/183;P < 0.05)。
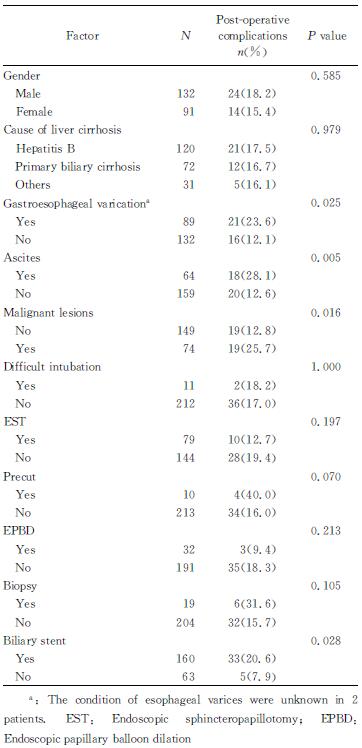
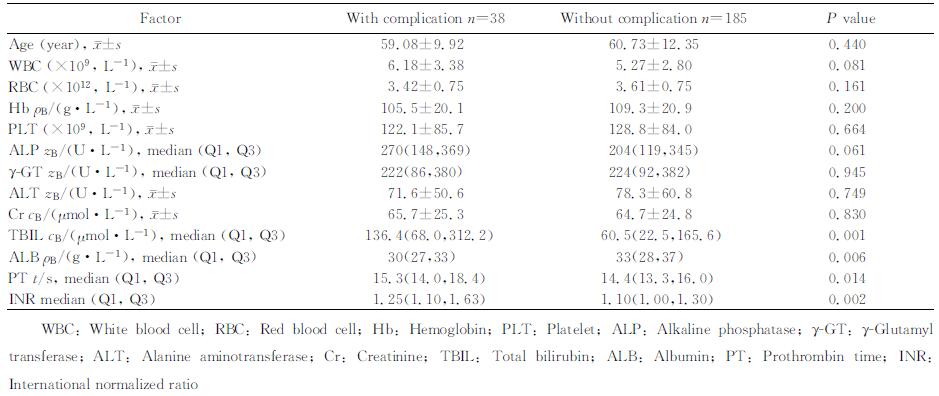
2.2 术后并发症危险因素的单因素分析对分类变量进行单因素分析发现,胃底食管静脉曲张、腹水、合并恶性疾病、行预切开、术中置入胆管支架为术后并发症的潜在危险因素(P < 0.1,表 1)。对连续变量进行单因素分析发现,白细胞、ALP、TBIL、PT、INR为术后并发症的潜在危险因素(P < 0.1),而ALB则是潜在的保护因素(P < 0.1,表 2)。
|
|
表 1 术后并发症危险因素的单因素分析(分类变量) Tab 1 Univariate analysis of risk factors of post-operative complications (categorical variables) |
|
|
表 2 术后并发症危险因素的单因素分析(连续变量) Tab 2 Univariate analysis of risk factors of post-operative complications (continuous variables) |
2.3 术后并发症危险因素的logistic回归分析
因PT与INR具有相关性,选择PT作为入选变量;因腹水与ALB具有一定相关性,选择ALB作为入选变量。最终入选logistic回归的变量有胃底食管静脉曲张、合并恶性疾病、行预切开、术中置入胆管支架、白细胞、ALP、TBIL、ALB、PT共计9个变量。经过logistic回归分析发现TBIL是术后并发症的独立危险因素[β=0.003, OR(95%CI): 1.003(1.001~1.005), P=0.007],而ALB是其保护因素[β=-0.067, OR(95%CI): 0.935(0.879~0.994), P=0.032]。
2.4 术后并发症评分系统的建立通过将对照组变量三等分的方法,将连续变量划分为分类变量,TBIL和ALB各分为3组。TBIL(μmol/L):0 < TBIL≤31.4、31.5≤TBIL≤102.5、102.6≤TBIL < 最大值;ALB(g/L):0 < ALB≤30、31≤ALB≤36、37≤ALB < 最大值。将新分组作为自变量, 重新作logistic回归, 以0 < TBIL≤31.4组为参考值,31.5≤TBIL≤102.5组的β=0.659,OR(95%CI):1.928(0.550~6.751);102.6≤TBIL < 最大值组的β=1.487,OR(95%CI):4.425(1.363~14.365)。以0 < ALB≤30组为参考值,31≤ALB≤36组的β=0.916,OR(95%CI):2.50(0.608~6.925);37≤ALB < 最大值组的β=0.719,OR(95%CI):2.05(0.748~8.358)。用上述各分组的β值进行赋值,其中TBIL≤31.4 μmol/L为0分,31.5~102.5 μmol/L为1分,≥102.6 μmol/L为2分。ALB≥31 g/L为0分,≤30 g/L为1分。合计总分为0~3分。
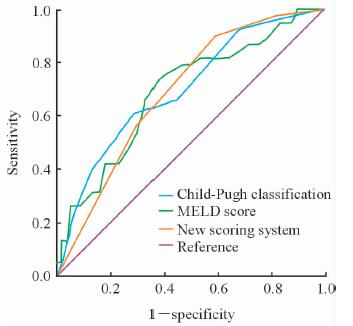
将新建立的评分系统、Child-Pugh分级、MELD评分作ROC曲线分析,其中新评分系统的曲线下面积(AUC)为0.689,与MELD评分(AUC:0.692) 和Child-Pugh分级(AUC:0.700) 相当(图 1)。以1.5分为界,即0~1分为低危,2~3分为高危,该评分的敏感度为89.4%,特异度为41.1%,准确率为49.3%,阳性预测值为23.7%,阴性预测值为95.0%。
|
图 1 新评分系统、MELD评分和Child-Pugh分级预测ERCP术后并发症的ROC曲线 Fig 1 ROC curves of new scoring system, MELD score and Child-Pugh classification for predicting post-operative complications of ERCP MELD: Model for end-stage liver disease; ROC: Receiver operating characteristic; ERCP: Endoscopic retrograde cholangiopancreatography |
3 讨论
文献报道普通人群ERCP术后并发症的发生率约为5%~10%[6],本研究中肝硬化患者ERCP并发症发生率为17.0%,目前几项关于肝硬化合并胆总管结石行ERCP的研究中术后并发症的发生率为9.3%~35%[3, 7-8],与本研究结果大致相符。在术后并发症的分类上,本研究的PEP发生率、术后胆管炎、术后出血发生率分别为4.5%(10/223)、7.2%(16/223)、4.0%(9/223),与目前文献报道的肝硬化患者行ERCP术后并发症的比例类似[1, 3, 9],本研究中的心肺并发症和病死率为2.7%(6/223) 和1.3%(3/223),稍高于相关文献报道[1, 3, 9],可能与本研究中患者的平均年龄较大、Child-Pugh B级和C级患者比例较大(72.2%,161/223) 有关。
本研究中,Child-Pugh A、B、C级患者发生并发症的比例分别为4.8%、16.5%、37.5%,并且3组间差异有统计学意义(P=0.00),表明Child-Pugh分级越高,并发症的发生率也越高。同时3例死亡的患者均为Child-Pugh C级,其中2例因出血合并肝性脑病死亡,1例因胃底食管静脉曲张出血而死亡。该结果与以往研究结果[8-10]类似。提示Child-Pugh C级患者具有较高的并发症风险,需要引起临床医师重视。
本研究经单因素分析获得肝硬化患者ERCP术后发生并发症的潜在危险因素,胃底食管静脉曲张、合并恶性疾病、行预切开、术中置入胆管支架、白细胞、ALP、TBIL、ALB、PT等9个变量进入多因素回归分析,最终发现TBIL是术后并发症发生的独立危险因素,而ALB是术后并发症发生的保护因素。TBIL和ALB是反映肝功能和患者一般状态的较好指标,目前类似研究较少。Neoptolemos等[11]在普通人行EST的风险研究中,发现TBIL是EST术后并发症发生的独立危险因素,而ALB是其保护因素,与本研究的结果类似。Inamdar等[1]的研究基于美国国家住院样本数据库(NIS),以2009年行ERCP治疗的1 930例患者为研究对象,发现失代偿期肝硬化患者的术后各项并发症均高于代偿期肝硬化患者。而在另外一些类似研究中,均发现Child-Pugh分级与术后并发症相关,即Child-Pugh分级较高的患者风险较高[8, 12]。本研究中的独立危险因素TBIL和ALB均是肝硬化失代偿期及Child-Pugh分级中的重要指标,与上述各研究的结果有一定的相似性。
本研究发现Child-Pugh分级及MELD评分均具有预测术后并发症的功能,经过ROC曲线分析后其AUC分别为0.700和0.692。Macías-rodríguez等[7]的研究共纳入71例次病例,其术后总体并发症发生率为32%(12/37),MELD评分预测ERCP术后并发症的敏感度为71.4%,特异度为57.8%,AUC为0.616,与本研究结果相似。Zhang等[3]的一项研究中,共纳入77例合并肝硬化胆总管结石的病例,经过ROC曲线分析,发现以MELD评分为11.5分作为预测并发症最佳的临界值, 其AUC为0.75(95%CI: 0.63~0.87),特异度为87.5%,敏感度为50.9%。
本研究经过对TBIL和ALB的分组,然后进行相应的赋值,建立了新的评分系统。相对于Child-Pugh分级来说,其所用指标均为客观指标,不受主观指标的影响,具有一定的稳定性。而相对于MELD评分来说,其计算简单,方便易用。经过ROC曲线分析,AUC为0.689,与Child-Pugh分级及MELD评分的效果类似。新的评分系统简便易用,以1.5分为界限时,评分的阳性预测值为23.7%,阴性预测值为95.0%,有助于医师对高危患者的筛选。
本研究为单中心回顾性研究,不可避免地存在一些偏倚,样本量也偏小,因此相关结果仍需前瞻性多中心的研究进一步证实和验证。
| [1] | INAMDAR S, BERZIN T M, BERKOWITZ J, SEJPAL D V, SAWHNEY M S, CHUTANNI R, et al. Decompensated cirrhosis may be a risk factor for adverse events in endoscopic retrograde cholangiopancreatography[J]. Liver Int, 2016, 36: 1457–1463. DOI: 10.1111/liv.2016.36.issue-10 |
| [2] | 中华医学会消化内镜分会ERCP学组. ERCP诊治指南(2010版)(一)[J]. 中华消化内镜杂志, 2010, 27: 113–118. |
| [3] | ZHANG J, YE L, ZHANG J, LIN M, HE S, MAO X, et al. MELD scores and Child-Pugh classifications predict the outcomes of ERCP in cirrhotic patients with choledocholithiasis:a retrospective cohort study[J/OL]. Medicine (Baltimore), 2015, 94:e433. doi:10.1097/MD.0000000000000433. |
| [4] | DELIS S, BAKOYIANNIS A, MADARIAGA J, BRAMIS J, TASSOPOULOS N, DERVENIS C. Laparoscopic cholecystectomy in cirrhotic patients:the value of MELD score and Child-Pugh classification in predicting outcome[J]. Surg Endosc, 2010, 24: 407–412. DOI: 10.1007/s00464-009-0588-y |
| [5] | COTTON P B, EISEN G M, AABAKKEN L, BARON T H, HUTTER M M, JACOBSON B C, et al. A lexicon for endoscopic adverse events:report of an ASGE workshop[J]. Gastrointest Endosc, 2010, 71: 446–454. DOI: 10.1016/j.gie.2009.10.027 |
| [6] | ANDRIULLI A, LOPERFIDO S, NAPOLITANO G, NIRO G, VALVANO M R, SPIRITO F, et al. Incidence rates of post-ERCP complications:a systematic survey of prospective studies[J]. Am J Gastroenterol, 2007, 102: 1781–1788. DOI: 10.1111/ajg.2007.102.issue-8 |
| [7] | MACÍAS-RODRÍGUEZ R U, RUIZ-MARGÁIN A, RODRIGUEZ-GARCIA J L, ZEPEDA-GÁMEZ S, TORRE A. Risk factors associated with complications in cirrhotic patients undergoing endoscopic retrograde cholangiopancreatography[J]. Eur J Gastroenterol Hepatol, 2017, 29: 238–243. DOI: 10.1097/MEG.0000000000000768 |
| [8] | ADLER D G, HASEEB A, FRANCIS G, KISTLER C A, KAPLAN J, GHUMMAN S S, et al. Efficacy and safety of therapeutic ERCP in patients with cirrhosis:a large multicenter study[J]. Gastrointest Endosc, 2016, 83: 353–359. DOI: 10.1016/j.gie.2015.08.022 |
| [9] | 周益峰, 张啸, 张筱凤, 郭英辉, 吕文, 林秀英, 等. 156例合并肝硬化的胆胰疾患ERCP临床分析[J]. 中华肝胆外科杂志, 2009, 15: 647–650. DOI: 10.3760/cma.j.issn.1007-8118.2009.09.003 |
| [10] | 刘伟, 王啓名, 曾泓泽, 牟一, 易航, 吴春成, 等. 经内镜逆行胰胆管造影术在儿童青少年胆胰疾病诊治中的临床应用[J]. 中华儿科杂志, 2014, 52: 328–332. DOI: 10.3760/cma.j.issn.0578-1310.2014.05.003 |
| [11] | NEOPTOLEMOS J P, SHAW D E, CARR-LOCKE D L. A multivariate analysis of preoperative risk factors in patients with common bile duct stones. Implications for treatment[J]. Ann Surg, 1989, 209: 157–161. DOI: 10.1097/00000658-198902000-00004 |
| [12] | LI D M, ZHAO J, ZHAO Q, QIN H, WANG B, LI R X, et al. Safety and efficacy of endoscopic retrograde cholangiopancreatography for common bile duct stones in liver cirrhotic patients[J]. J Huazhong Univ Sci Technol Med Sci, 2014, 34: 612–615. DOI: 10.1007/s11596-014-1325-x |
 2017, Vol. 38
2017, Vol. 38