2. 中韩生物医学中心, 上海 201802;
3. 第二军医大学海军医学系流行病学教研室, 上海 200433;
4. 陆军总医院骨科, 全军创伤骨科研究所, 北京 100700;
5. 解放军南京总医院骨科, 南京 210002
2. China-South Korean Biomedical Engineering Center, Shanghai 201802, China;
3. Department of Epidemiology, Faculty of Naval Medicine, Second Military Medical University, Shanghai 200433, China;
4. Department of Orthopaedics, PLA Army General Hospital, Orthopaedic Center of PLA, Beijing 100700, China;
5. Department of Orthopaedics, PLA Nanjing General Hospital, Nanjing 210002, Jiangsu, China
随着人口老龄化的进一步加重,脆性骨折 (fragile fracture) 对人类健康的威胁越来越大,其中髋部骨折 (hip fracture) 是脆性骨折中较常见的骨折类型,在老年人口中发病率较高[1]。因其发病率和致残率极高,加之治疗周期较长,治疗费用高,给社会及医疗资源带来了极大的负担[2]。据统计,在欧美国家,髋部骨折患者所占比例接近住院总人数的33%[3]。同时,有文献统计表明,髋部骨折后1年内死亡率可高达26%~29%[4-5]。目前,上海地区的人口老龄化程度在全国处于前列,针对髋部骨折的防治已经刻不容缓,应引起全社会的关注,骨科临床工作者更应该将其作为重要防治课题展开研究。本研究对第二军医大学长海医院收治入院的2 859例髋部骨折患者进行流行病学分析,初步探讨了上海地区髋部骨折的分布特点和流行病学特征,为进一步完善老年髋部骨折的防治提供有力支撑。
1 资料和方法 1.1 病例信息收集通过第二军医大学长海医院病案系统检索本院2004年1月—2016年12月髋部骨折患者的全部病案,关键词为“股骨”“髋部”“骨折”;通过关键词得到初步结果后进行进一步筛选,纳入标准为股骨颈骨折、股骨粗隆间骨折、股骨头骨折,排除标准为髋臼骨折、股骨头坏死、髋部骨折术后等。收集的资料包括住院号、性别、年龄、入院时间及出院时间、受伤机制、骨折类型、受伤的年份与季节、骨折治疗方式、合并症等。
1.2 数据质控由3名医师对录用信息进行交叉核对,将检索所得信息与详细病案资料、影像学资料逐一比对,订正信息。
1.3 统计学处理应用Excel 2013软件采集所有患者病案信息并建立髋部骨折流行病学数据库。对髋部骨折患者的性别、受伤机制、骨折类型、受伤至手术时间、住院时间、出血量、手术方法等信息进行统计描述,计数资料采用频数及百分比描述,计量资料采用x±s描述。采用SPSS 16.0软件进行差异性检验。计量资料符合正态分布以及方差齐性时,采用t检验 (2组) 或者方差分析 (3组及3组以上) 比较组间差异;当不符合正态分布或方差齐性时,采用Wilcoxon秩和检验比较组间差异,如需进一步进行两两比较时运用LSD方法。计数资料采用χ2检验进行组间差异的比较。检验水准 (α) 为0.05。
2 结果 2.1 一般情况第二军医大学长海医院2004年1月—2016年12月收治入院的髋部骨折患者共2 859例,年龄52~104岁,平均 (74.24±9.17) 岁。其中女性1 916例,平均 (71.24±9.67) 岁;男性943例,平均 (75.25±4.19) 岁。
2.2 时间分布 2.2.1 年份分布情况在2004—2016年间,各年份收治入院患者占所有髋部骨折患者的比例分别为6.23% (178例)、6.61% (189例)、7.10% (203例)、7.17% (205例)、7.45% (213例)、7.63% (218例)、7.73% (221例)、7.97% (228例)、8.25% (236例)、8.64% (247例)、8.46% (242例)、8.60% (246例)、8.15% (233例),其中2004年最低 (6.23%),2013年、2015年较高 (8.64%、8.60%),但不同年份之间病例数的差异无统计学意义 (P > 0.05)。按骨折类型及性别分类统计之后,各类别髋部骨折病例数随年份的变化趋势见图 1。

|
图 1 长海医院2004—2016年收治髋部骨折例数趋势 THF:全部髋部骨折; FIF:股骨粗隆间骨折; FNF:股骨颈骨折 |
2.2.2 季节分布情况
统计病例的季节分布时,按照中国传统分季方法 (2—4月为春季,5—7月为夏季,8—10月为秋季,11月—次年1月为冬季)。统计后得春季收治髋部骨折病例数占22.70% (649/2 859), 夏季占23.40% (669/2 859),秋季占21.00% (600/2 859),冬季占32.91% (941/2 859),冬季髋部骨折的发病数明显多于其他3个季节,夏季次之,但除了冬季之外 (P < 0.01),其他3个季节的发病数之间差异无统计学意义 (P > 0.05)。
2.3 年龄及性别分布统计分析显示,髋部骨折患者年龄的分布差异有统计学意义 (P < 0.05)。由图 2可见,2 859例髋部骨折患者中,71~80岁组患者最多,占37.39% (1 069/2 859);81~90岁组次之,占28.79% (823/2 859);61~70岁组患者占20.64% (590/2 859)。纳入的女性患者病例数 (1 916例,67.02%) 多于男性 (943例,32.98%)。
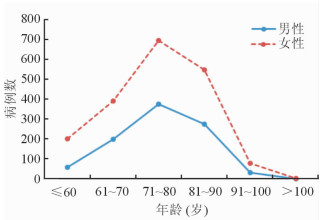
|
图 2 髋部骨折患者的年龄、性别分布 |
2.4 受伤机制分布
根据病案检索系统以及详细病案资料统计,将受伤机制分为自行车事故、砸伤、运动损伤、机动车事故、行走中自行摔伤、高处坠落伤、在冲突中受伤、低处跌落伤 (台阶、楼梯等)、被不慎撞倒以及原因未明。统计显示,不同受伤机制的分布差异具有统计学意义 (P < 0.05)。其中行走中自行摔伤的占比最高,占87.65% (2 506/2 859),机动车事故及自行车事故次之,分别占3.88% (111/2 859) 以及3.43% (98/2 859);原因未明占0.21% (6/2 859)。在此基础上将以上受伤机制进一步进行分类:自行车事故、机动车事故、高处坠落伤、砸伤归类为高能量损伤,运动损伤、行走中自行摔伤、在冲突中受伤、低处坠落伤、被不慎撞倒归类为低能量损伤,经过分类后发现所有纳入病例中,高能量损伤占比为7.66% (219/2 859),低能量损伤占比为92.13% (2 634/2 859),其余病例原因未明 (0.21%, 6/2 859)。因低能量损伤占本研究病例中的绝大多数,进一步按照低能量损伤的具体受伤机制将髋部骨折的病例进行了分类分析 (表 1),可见低能量损伤的病例中,行走中自行摔伤占比最高,其中股骨颈骨折的病例占比更高,与股骨粗隆间骨折的病例数相比差异具有统计学意义 (P < 0.05)。
|
|
表 1 不同类型髋部骨折患者在低能量损伤因素中的分布情况 |
2.5 骨折类型分布
2 859例髋部骨折患者中,股骨颈骨折占56.03% (1 602/2 859),股骨粗隆间骨折占43.51% (1 244/2 859),股骨头骨折占0.45% (13/2 859)。由图 3可见,在60岁及以下的髋部骨折患者中,股骨颈骨折的病例数明显多于股骨粗隆间骨折,差异有统计学意义 (P < 0.05)。在61~70岁组、71~80岁组中,股骨颈骨折的病例数也明显多于股骨粗隆间骨折,差异有统计学意义 (P < 0.05)。从曲线中也可以看出,随着年龄的增长,在81~90岁组和91~100岁组中,股骨粗隆间骨折病例所占比例已接近甚至稍高于股骨颈骨折 (P > 0.05)。女性股骨颈骨折占多数 (59.2%,1 134/1 916),股骨粗隆间骨折占40.55% (777/1 916);男性股骨粗隆间骨折比例相对女性较高 (49.52%,467/943),股骨颈骨折占49.63% (468/943)。
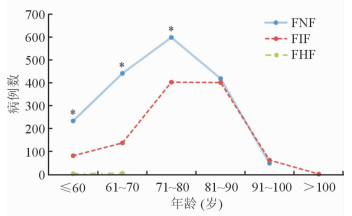
|
图 3 髋部骨折类型随年龄变化的曲线图 |
2.6 主要合并症情况
逐一查阅详细病例资料,将患者的合并症分为心脑血管疾病 (高血压、冠心病、脑卒中等)、呼吸系统疾病 (慢性阻塞性肺病、肺癌等)、糖尿病、中枢神经系统病变 (老年痴呆、帕金森病等)。数据统计资料显示,所有病例中,合并上述疾病的患者占比为77.51% (2 216/2 859)。其中,合并糖尿病的患者病例数最多,占26.76% (765/2 859);心脑血管疾病次之,占25.85% (739/2 859);呼吸系统疾病占比也较高,占23.32% (667/2 859);中枢神经系统病变占8.25% (236/2 859)。为了进一步分析不同年龄段患者的合并症情况,我们将患者根据合并症的数量 (无合并症、1种合并症、2种合并症、3种及以上合并症) 进一步进行分类统计,如表 2所示,可见在无合并症组中,60岁及以下的患者占比最高;在有1种合并症的患者中,71~80岁组和81~90岁组的患者居多;在有2种合并症的患者和有3种及以上合并症的患者中,也以71~90岁的患者为主。
|
|
表 2 不同年龄髋部骨折患者的合并症情况 |
2.7 治疗方法
纳入患者中手术治疗占92.41% (2 642/2 859),非手术治疗 (保守治疗或放弃治疗) 占7.59% (217/2 895)。手术治疗中以髓内钉固定最多,占24.13% (690/2 859);其次是半髋关节置换,占23.39% (666/2 859);第3位为全髋关节置换,占20.57% (588/2 859);其次依次为动力髋螺钉固定 (14.55%,416/2 859)、螺钉固定 (5.39%,154/2 859)、钢板固定 (3.85%,110/2 859)、克氏针固定 (0.59%,17/2 859) 和外固定支架固定 (0.03%,1/2 859)。保守治疗占5.07% (145/2 859),放弃治疗占2.52% (72/2 859)。
2.8 受伤至手术时间全组患者平均受伤至手术时间为 (6.42±3.12) d,其中≤60岁组为 (3.26±2.14) d, 61~70岁组为 (5.35±4.78) d, 71~80岁组为 (6.47±5.16) d, 80岁以上组为 (8.19±4.38) d。统计学分析显示80岁以上患者的受伤至手术时间与其他组比较明显延长 (P < 0.05)。
2.9 患者手术时间及出血量全组患者的平均手术时间为 (112.43±25.30) min。其中行髓内钉固定和螺钉固定的患者的手术时间相对较短,分别为 (89.54±19.27) min和 (81.89±14.34) min; 行全髋关节置换的患者手术时间相对较长 (P < 0.05),平均为 (127.35±24.17) min。出血量方面,全组患者平均为 (257.53±39.30) mL,行微创髓内钉固定、螺钉固定以及外固定支架固定的患者出血量较少 (P < 0.05),分别为 (113.34±23.16)、(35.46±4.35) 和 (21.97±2.19) mL。
2.10 患者住院天数住院天数为患者入院到出院的时间。全组患者平均住院天数为 (9.59±3.98) d, 80岁以上组为 (13.47±3.57) d,71~80岁组为 (11.76±4.21) d,61~70岁组为 (10.04±3.59) d,60岁及以下组为 (7.37±2.97) d。统计学分析显示60岁及以下患者的平均住院时间要明显短于其他组 (P < 0.05)。
3 讨论髋部骨折已成为世界性的健康难题,据估计,全球髋部骨折的发病数可从1990年的170万例增加到2050年的630万例;而且,髋部骨折已在全球范围内造成了巨大的经济负担,早在1997年,髋部骨折导致的直接经济消耗保守估计为1 310亿美元,若无有效的防治措施,在2050年髋部骨折导致的经济损伤将不可估量[6]。通过对髋部骨折进行区域性的流行病学分析,可为进一步有针对性地开展防治工作提供量化依据,进而提高防治工作的有效性,减轻社会、家庭及医疗负担。
关于髋部骨折的流行病学调查在国内外已经广泛展开,但是因为地域、生活条件、人种以及样本量差异等原因,调查结果不尽相同。Paspati等[7]经过统计调研发现,髋部骨折中,女性患者所占比例明显高于男性,占比高达70%。曾波等[4]调查了第三军医大学附属西南医院的髋部骨折患者,发现 > 60岁人群中女性患者稍高于男性,但是差异无统计学意义。而唐海和罗先正[8]对北京友谊医院的患者进行调查则发现,男性患者发病数明显高于女性。在本研究中,纳入患者数量为2 859例,时间跨度为13年 (2004—2016年),调查结果显示女性髋部骨折患者所占比例明显高于男性,61~80岁年龄段更是高发阶段。导致该结果的原因一方面可能与上海地区老龄人口男女比例差异有关,另一方面可能与女性进入绝经期后骨质疏松情况加重等因素有关[3]。这一分布特点说明,髋部骨折的防治应以老年患者为主,尤其是女性患者。
再者,本研究统计结果表明,冬季是髋部骨折的高发季节,而其他3个季节病例数之间差异无统计学意义,这一结果与国内李洪秋等[9]、王长海等[10]以及尹英民等[11]的结果相似。推测主要原因是冬季及初春季天气寒冷、地滑,而且上海处于沿海地区,冬季湿冷,虽然雪季不多,但是对于老年人的出行、活动造成了不便,容易发生跌倒而导致髋部骨折。同时,本研究也表明,纳入研究的患者的受伤机制主要以行走中自行摔倒为主,占87.65%,其次是机动车事故及自行车事故。行走中自行摔倒一直是导致老年髋部骨折的主要原因,因老年患者骨质疏松情况较明显,且老年人尤其是高龄患者合并心血管疾病、脑部器质性病变等易发生晕倒或行走不稳摔倒等低能量损伤,导致髋部骨折[3]。而上海作为交通较为发达的城市,机动车多,助动车、自行车正逐步成为老年人出行的代步工具,但是老年人的反应力、平衡能力较差,所以机动车事故及自行车事故也逐步成为导致老年髋部骨折的又一重要因素。这一结果提示,急需在老年人口中普及助步器等辅助器具的运用,同时应对老年人助动车及自行车出行的危险性进行必要宣教。
骨折类型分布方面,女性股骨颈骨折占比较高,而男性股骨粗隆间骨折相对女性占比较高。导致这一分布特点的可能原因是,女性绝经后因雌激素缺乏导致骨量丢失[12],而骨质疏松易早期发生在股骨颈以及腰椎等部位[13],加之女性平时活动量较少,所以这类低能量损伤所致的股骨颈骨折在女性中高发[12]。而对于男性来说,相同年龄的情况下,因其不受雌激素的影响,骨质疏松情况通常要比女性轻,而男性平日的活动量比女性稍大,尤其在摔倒的情况下因直接暴力作用更容易导致股骨粗隆间骨折。
从本研究中患者的合并症情况看,心脑血管疾病和糖尿病占比较高,与李洪秋等[9]的调查结果相似。脑梗死、脑卒中、冠心病等心脑血管疾病以及糖尿病在老年人口中是常见病,心脑血管疾病严重影响了患者的日常行动能力[14],且发病时易发生摔倒;糖尿病作为一种内分泌疾病,对患者的营养情况造成了较大影响,对患者的骨营养情况更形成了不良的作用[15];而帕金森病、脑萎缩等脑部器质性病变主要是影响患者的日常行动及感知能力,从而提高了相关人群的髋部骨折发生率[16-17]。
针对髋部骨折的治疗,因主要构成人群为老年人,所以应尽量试行微创化。本研究中,髓内钉固定较多 (PFNA、Gamma钉等),半髋及全髋关节置换的患者次之。目前,微创化的髓内固定方式在老年髋部骨折中发挥了重要的作用,能够减少出血、缩短手术时间,从而降低手术风险,同时也提高了手术成功率,降低了螺钉切出、松动等不良并发症[18-20]。对于粉碎性或者复杂的髋部骨折患者,关节置换仍旧是重要的手术手段[21-23],虽然出血量和手术时间相对较长,但是近年来发展的Super-path微创化髋关节入路为高龄髋部骨折的手术治疗拓展了新的方法[24-25]。新技术、新理念的蓬勃发展正在为老年髋部骨折患者带来福音[26]。
综上所述,本研究针对本院收治的髋部骨折患者进行了一项时间跨度相对较长、纳入患者数量较多的流行病学分布特点的调查,对收治病例的年龄、性别、骨折类型等方面进行了回顾性分析,为后期进一步开展髋部骨折的防治工作,尤其是老年髋部骨折的预防和治疗提供了一定的参考。本研究的局限性在于非多中心研究,未来拟联合多中心数据以求对髋部骨折的流行病学特点做出更全面的分析。
| [1] | SÁEZ-LÓPEZ P, BRAÑAS F, SÁNCHEZ-HERNÁNDEZ N, ALONSO-GARCÍA N, GONZÁLEZ-MONTALVO J I. Hip fracture registries: utility, description, and comparison[J]. Osteoporos Int, 2017, 28: 1157–1166. DOI: 10.1007/s00198-016-3834-x |
| [2] | SOONG C, CRAM P, CHEZAR K, TAJAMMAL F, EXCONDE K, MATELSKI J, et al. Impact of an integrated hip fracture inpatient program on length of stay and costs[J]. J Orthop Trauma, 2016, 30: 647–652. DOI: 10.1097/BOT.0000000000000691 |
| [3] | CLEGG A, YOUNG J, ILIFFE S, RIKKERT M O, ROCKWOOD K. Frailty in elderly people[J]. Lancet, 2013, 381: 752–762. DOI: 10.1016/S0140-6736(12)62167-9 |
| [4] | 曾波, 熊鸿燕, 许建中, 谢肇, 林辉, 黄国荣. 髋部骨折患者448例流行病学分布特征[J]. 中华创伤杂志, 2011, 27: 56–59. DOI: 10.3760/cma.j.issn.1001-8050.2011.01.019 |
| [5] | YANG S, LESLIE W D, WALLD R, ROOS L L, MORIN S N, MAJUMDAR S R, et al. Objectively-verified parental non-hip major osteoporotic fractures and offspring osteoporotic fracture risk: a population-based familial linkage study[J]. J Bone Miner Res, 2016. DOI: 10.1002/jbmr.3035 |
| [6] | SAMBROOK P, COOPER C. Osteoporosis[J]. Lancet, 2006, 367: 2010–2018. DOI: 10.1016/S0140-6736(06)68891-0 |
| [7] | PASPATI I, GALANOS A, LYRITIS G P. Hip fracture epidemiology in Greece during 1977-1992[J]. Calcif Tissue Int, 1998, 62: 542–547. DOI: 10.1007/s002239900476 |
| [8] | 唐海, 罗先正. 1 043例髋部骨折的病因分析[J]. 中华骨科杂志, 1996, 16: 763–765. DOI: 10.3760/j.issn:0253-2352.1996.12.008 |
| [9] | 李洪秋, 阿良, 赵忠海, 东黎阳. 沈阳地区老年髋部骨质疏松性骨折流行病学调查分析[J]. 中国骨质疏松杂志, 2013, 19: 293–296. DOI: 10.3969/j.issn.1006-7108.2013.03.023 |
| [10] | 王长海, 马志新, 毕力夫. 呼和浩特地区髋部骨质疏松性骨折的回顾性研究 (附1 071例病例分析)[J]. 中国骨质疏松杂志, 2010, 16: 207–209. DOI: 10.3969/j.issn.1006-7108.2010.03.013 |
| [11] | 尹英民, 林伟龙, 沈海敏, 郑松柏. 髋部骨折1 266例流行病学调查分析[J]. 老年医学与保健, 2013, 19: 161–164. |
| [12] | GILLESPIE C W, MORIN P E. Trends and disparities in osteoporosis screening among women in the United States, 2008-2014[J]. Am J Med, 2017, 130: 306–316. DOI: 10.1016/j.amjmed.2016.10.018 |
| [13] | BOTTAI V, GIANNOTTI S, RAFFAETÀ G, MAZZANTINI M, CASELLA F, DE PAOLA G, et al. Underdiagnosis of osteoporotic vertebral fractures in patients with fragility fractures: retrospective analysis of over 300 patients[J]. Clin Cases Miner Bone Metab, 2016, 13: 119–122. |
| [14] | YU J, TANG J, LI Z, SAJJAN S, O'REGAN C, MODI A, et al. History of cardiovascular events and cardiovascular risk factors among patients initiating strontium ranelate for treatment of osteoporosis[J]. Int J Womens Health, 2015, 7: 913–918. |
| [15] | SATO M, YE W, SUGIHARA T, ISAKA Y. Fracture risk and healthcare resource utilization and costs among osteoporosis patients with type 2 diabetes mellitus and without diabetes mellitus in Japan: retrospective analysis of a hospital claims database[J]. BMC Musculoskelet Disord, 2016, 17: 489. DOI: 10.1186/s12891-016-1344-9 |
| [16] | BINKS S, DOBSON R. Risk factors, epidemiology and treatment strategies for metabolic bone disease in patients with neurological disease[J]. Curr Osteoporos Rep, 2016, 14: 199–210. DOI: 10.1007/s11914-016-0320-5 |
| [17] | MAYOR S. Parkinson's disease diagnosis is preceded by increased risk of falls, study finds[J]. BMJ, 2016, 352: i695. DOI: 10.1136/bmj.i695 |
| [18] | BRETHERTON C P, PARKER M J. Femoral medialization, fixation failures, and functional outcome in trochanteric hip fractures treated with either a sliding hip screw or an intramedullary nail from within a randomized trial[J]. J Orthop Trauma, 2016, 30: 642–646. DOI: 10.1097/BOT.0000000000000689 |
| [19] | CAI L, WANG T, DI L, HU W, WANG J. Comparison of intramedullary and extramedullary fixation of stable intertrochanteric fractures in the elderly: a prospective randomised controlled trial exploring hidden perioperative blood loss[J]. BMC Musculoskelet Disord, 2016, 17: 475. DOI: 10.1186/s12891-016-1333-z |
| [20] | SANDERS D, BRYANT D, TIESZER C, LAWENDY A R, MACLEOD M, PAPP S, et al. A multicenter randomized control trial comparing a novel intramedullary device (InterTAN) versus conventional treatment (sliding hip screw) of geriatric hip fractures[J]. J Orthop Trauma, 2017, 31: 1–8. DOI: 10.1097/BOT.0000000000000713 |
| [21] | CELIKTAS M, KOSE O, TURAN A, GULER F, ORS C, TOGRUL E. Conversion of hip fusion to total hip arthroplasty: clinical, radiological outcomes and complications in 40 hips[J]. Arch Orthop Trauma Surg, 2017, 137: 119–127. DOI: 10.1007/s00402-016-2597-3 |
| [22] | KIM Y H, PARK J W, KIM J S. Alumina delta-on-alumina delta bearing in cementless total hip arthroplasty in patients aged < 50 years[J]. J Arthroplasty, 2017, 32: 1048–1053. DOI: 10.1016/j.arth.2016.10.035 |
| [23] | MAGILL P, BLANEY J, HILL J C, BONNIN M P, BEVERLAND D E. Impact of a learning curve on the survivorship of 4 802 cementless total hip arthroplasties[J]. Bone Joint J, 2016, 98-B: 1589–1596. DOI: 10.1302/0301-620X.98B12.BJJ-2016-0203.R1 |
| [24] | GOFTON W, CHOW J, OLSEN K D, FITCH D A. Thirty-day readmission rate and discharge status following total hip arthroplasty using the supercapsular percutaneously-assisted total hip surgical technique[J]. Int Orthop, 2015, 39: 847–851. DOI: 10.1007/s00264-014-2587-4 |
| [25] | BODROGI A W, SCIORTINO R, FITCH D A, GOFTON W. Use of the supercapsular percutaneously assisted total hip approach for femoral neck fractures: surgical technique and case series[J]. J Orthop Surg Res, 2016, 11: 113. DOI: 10.1186/s13018-016-0446-2 |
| [26] |
陈晓, 苏佳灿. 骨质疏松研究热点:骨髓间充质干细胞分化命运[J]. 第二军医大学学报, 2017, 38: 397–404.
CHEN X, SU J C. New focus on osteoporosis: differentiation fate of bone marrow-derived mesenchymal stem cells[J]. Acad J Sec Mil Med Univ, 2017, 38: 397–404. |
 2016, Vol. 38
2016, Vol. 38


