2. 上海交通大学医学院附属上海儿童医学中心呼吸科, 上海 200127;
3. 通用电气医疗集团CT影像研究中心, 上海 200120
2. Department of Respiratory Medicine, Shanghai Children's Medical Center Affiliated to Shanghai Jiaotong University School of Medicine, Shanghai 200127, China;
3. CT Research Center, GE Healthcare China, Shanghai 200120, China
气管软化是气管壁因气管软骨环异常或部分气管壁纵行弹性纤维减少,使肌弹性张力减退而致气管坍塌狭窄[1]。根据病因可分为原发性和继发性气管软化[2]。先天性气管软化是由气管软骨先天发育不成熟或软骨缺失所致,继发性气管软化多与气管外压迫、长期气管插管、严重的气管支气管炎等相关。先天性心脏病(以下简称“先心病”)伴气管软化尤为多见[3],但因其临床症状缺乏特异性,所以诊断多需结合临床病史、影像检查来确定。
目前,影像诊断气管软化多基于纤维支气管镜和CT。纤维支气管镜是诊断气管软化的金标准[2],但其为有创性检查且并发症多,临床应用(特别是婴幼儿)受到了极大的限制。近年来,随着CT硬件和后处理软件的飞速发展,其良好的空间和时间分辨率使得CT在诊断、评估先心病伴气管软化中发挥了越来越重要的作用。本研究目的是基于容积螺旋穿梭技术(volume helical shuttle,VHS)即动态500排CT新技术评估先心病伴气管软化,探讨该技术在先心病伴气管软化的临床应用价值。
1 资料和方法 1.1 一般资料回顾性分析上海交通大学医学院附属上海儿童医学中心2014年10月至2016年8月间行VHS CT增强扫描的患儿,对其中未行纤维支气管镜检查的患儿进行排除。以纤维支气管镜检查结果为金标准,将入组患儿分为气管软化组和非气管软化组。本研究通过上海交通大学医学院附属上海儿童医学中心伦理委员会批准,所有患儿家属均签署知情同意书。
1.2 仪器与方法检查设备采用64层螺旋CT扫描仪(GE Discovery 750HD)。扫描参数为VHS扫描模式,管电压为60~100 kV,管电流为50~100 mA,转速0.5 s,穿梭次数为4~12,螺距1.375∶1,矩阵512×512,层厚5.0 mm,对各个序列扫描图像进行60%自适应迭代重建技术(adaptive statistical iterative reconstruction,ASiR)薄层(0.625 mm)重建。扫描范围为胸廓入口水平至横膈上水平。使用双筒高压注射器经外周静脉注射非离子型对比剂碘海醇1~1.5 mL/kg[ρ(I)=370 g/L],注射前使用1~2 mL生理盐水冲洗检验留置针是否通畅并防止血管内未稀释的造影剂导致伪影。所有检查中,不能配合的患儿给予10%水合氯醛0.4 mL/kg口服或苯巴比妥5 mg/kg肌注。
1.3 图像分析与数据测量将CT图像输入GE AW 4.6工作站,并进行最大密度投影(maximum intensity projection,MIP)、最小密度投影(minimum-intensity projection,MinIP)、容积重建(volume render,VR)技术进行图像重建。通过MIP和VR重建技术观察心脏大血管的解剖结构,MinIP技术用于冠状位、矢状位和横断位观察气管支气管树解剖结构。对心内结构、心外大血管解剖及气管支气管情况进行诊断评估。利用Mimics 17.0软件对各患儿不同呼吸期相的CT图像进行自动气管分割,采用中心线法测量狭窄段气管的5个相同层面不同呼吸期相的气管横截面积;对气道无狭窄的病例,测量5个固定层面(胸廓入口、无名静脉水平、主动脉弓水平、左右肺动脉起始水平和气管隆突水平)的气管横截面积。根据公式计算气管塌陷面积百分比:气管塌陷面积百分比=(最大横截面积-最小横截面积)/最大横截面积×100%。取5个层面中塌陷面积百分比最大值作为该患儿的气道塌陷面积百分比。计算VHS CT增强在先心病的诊断准确度和气管软化的诊断敏感度、特异度和准确度。
1.4 辐射剂量评估记录每次CT扫描的容积CT剂量指数(volumetric CT dose index,CTDIvol),计算剂量长度乘积(dose length product,DLP;DLP=CTDLvol×扫描长度),并计算有效剂量(effective dose,ED),公式为:ED=DLP×k,其中k为转换系数(conversion coefficients);不同年龄患儿的胸部CT扫描k值参考文献[4-5]。
1.5 统计学处理使用 SPSS 22.0 软件进行统计学分析。计量资料采用x±s描述。气管软化组和非气管软化组气道横截面积变化比较采用两独立样本t检验。绘制VHS CT诊断气管软化的受试者工作特征(receiver operating characteristic,ROC)曲线,并计算曲线下面积(area under curve,AUC)。检验水准(α)为0.05。
2 结 果 2.1 分组情况及患儿临床资料回顾性分析上海交通大学医学院附属上海儿童医学中心2014年10月至2016年8月行VHS CT增强扫描的49例患儿的临床资料;排除未行纤维支气管镜检查的患儿23例,最终入组患儿26例,其中男性16例,女性10例,月龄3~101个月[平均(23.12±27.04)个月],体质量4.80~37.50 kg[平均(9.95±6.38) kg]。根据纤维支气管镜结果将患儿分为气管软化组(n=7)和非气管软化组(n=19)。两组患儿的基线资料差异均无统计学意义(表 1)。
|
|
表 1 两组患儿的基线资料 Tab 1 Clinical data of patients in two groups |
2.2 气管塌陷程度
气管软化组(图 1)气管塌陷面积百分比为34.23%~74.95%(平均57.04%±14.01%),非气管软化组(图 2)的气管塌陷面积百分比为13.73%~78.87%(平均38.21%±19.78%)。两组间气管塌陷面积百分比差异具有统计学意义(t=3.47,P=0.02)。
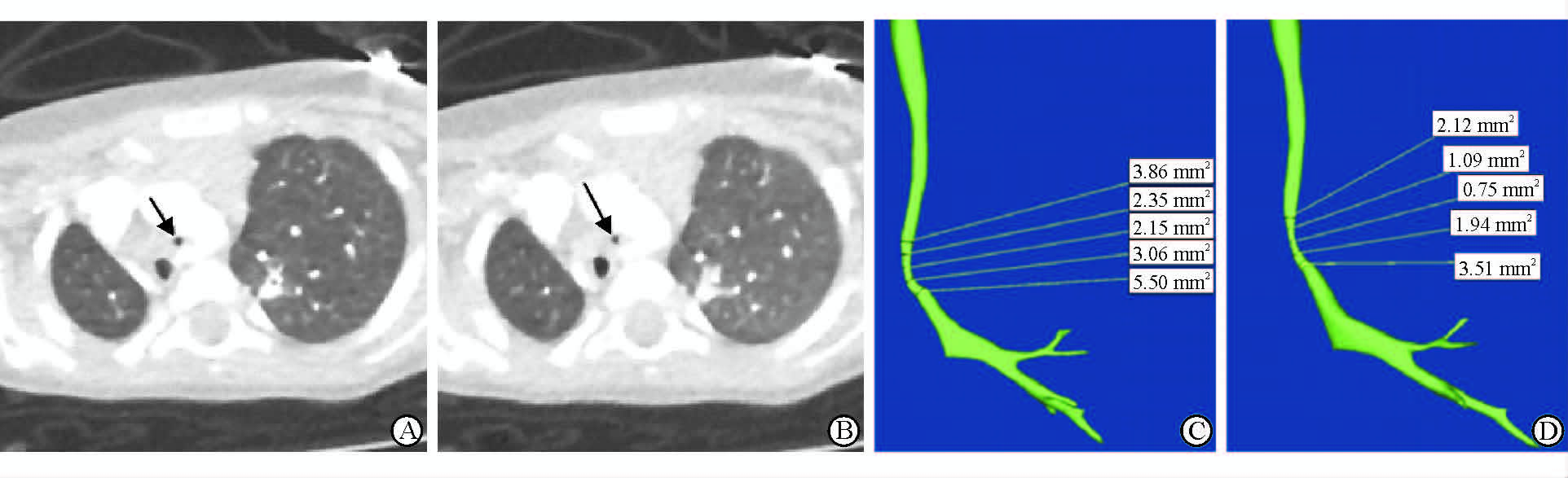
|
图 1 气管软化的VHS CT及气管分割重建图像 Fig 1 The images of VHS CT and tracheal reconstruction of patients with tracheomalacia VAS: Volume helical shuttle. Images in a 16-month-old boy with bronchoscopy-proven tracheomalacia and complex congenital heart disease. The images of phase of maximum cross-sectional area of tracheal (A,arrow) and the minimum cross-sectional area of tracheal (B,arrow) showed excessive tracheal collapsibility by VHS CT. The images of tracheal reconstruction images showed maximum cross-sectional area of tracheal (C) and the minimum cross-sectional area of tracheal (D) using Mimics 17.0 software. Cross-sectional area change of the trachea was 65.12% |
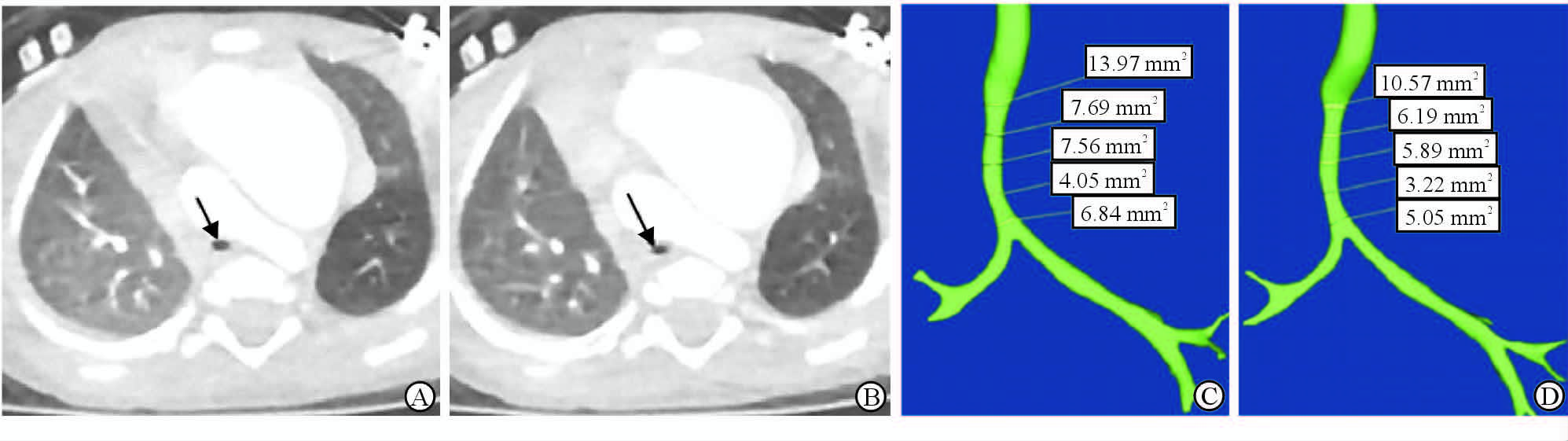
|
图 2 气管狭窄的VHS CT及气管分割重建图像 Fig 2 The images of VHS CT and tracheal reconstruction of patients with tracheal stenosis VAS: Volume helical shuttle. Images in a 12-month-old girl with bronchoscopy-proven tracheal stenosis and congenital heart disease. The images of phase of maximum cross-sectional area of tracheal (A,arrow) and the minimum cross-sectional area of tracheal (B,arrow) showed tracheal stenosis by VHS CT. The images of tracheal reconstruction images showed maximum cross-sectional area of tracheal (C) and the minimum cross-sectional area of tracheal (D) using Mimics 17.0 software. Cross-sectional area change of the trachea was 20.49% |
2.3 VHS诊断气管软化
按照气管腔横截面积变化≥50%为气管软化的诊断标准,以纤维支气管镜检查结果为金标准,VHS CT扫描在诊断气管软化的敏感度、特异度和准确度分别为85.71%(6/7)、84.21%(16/19)和84.62%(22/26)。VHS CT诊断气管软化的ROC曲线见图 3。
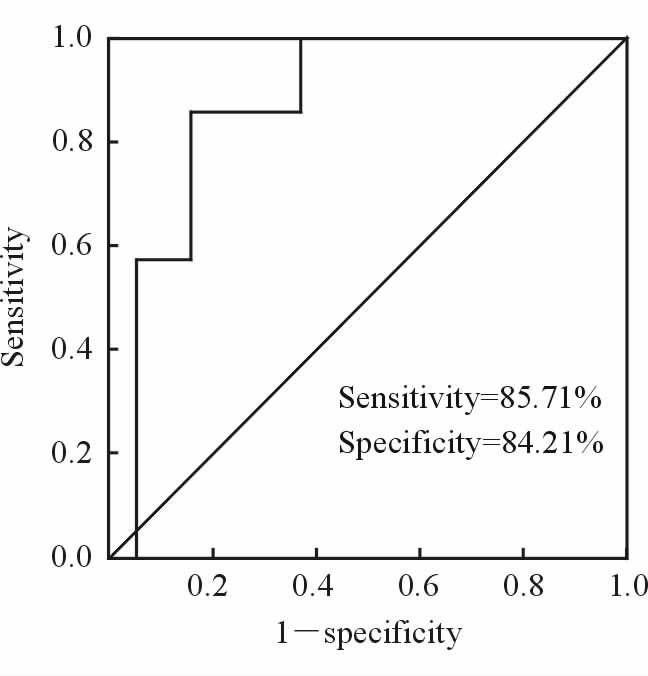
|
图 3 VHS CT诊断气管软化的ROC曲线 Fig 3 Receiver operating characteristic (ROC) curve of VHS CT for diagnosing tracheomalacia VAS: Volume helical shuttle. An area under curve (AUC) was 0.872 (standard error=0.072,P=0.004,95% confidence interval 0.732-1.000) |
2.4 VHS诊断先天性心脏病
以手术结果为金标准,除去5例术后复查的患儿,26例入组患儿中12例接受心脏手术治疗,其中1例患儿心内结构显示欠清。VHS CT增强扫描在诊断先心病心内结构的准确度是91.67%(11/12),在诊断先心病心外大血管结构的准确度是100%(12/12)。
2.5 辐射剂量26例患儿的CT辐射剂量如下: CTDIvol、DLP和ED范围分别为3.91~17.27 mGy[平均(9.72±4.11) mGy]、40.14~180.12 mGy·cm[平均(99.85±39.60) mGy·cm]和1.07~6.69 mSv[平均(3.22±1.64) mSv]。
3 讨 论气管软化的概念于1963年由Baxter和Dunbar首次提出[6],它指因气管软骨环异常或部分气管壁纵行弹性纤维减少,使气管壁肌弹性张力减退而致气管坍塌狭窄的疾病。对于正常气道,由于呼吸运动导致气管腔内外压力呈动态变化且气管有良好的顺应性,气管管腔的大小及形状会随着周期性呼吸运动而发生变化。当气管软化时,病理性改变导致呼吸周期中呼气相气管腔变小塌陷,引起通气障碍[2]。在本研究中,气管软化组的VHS CT增强图像显示气管塌程度为(57.04±14.01)%,而非气管软化组为(38.21±19.78)%,两者差异具有统计学意义(P<0.05),说明气管软化段气管腔横截面积随呼吸周期变化较正常气管或者不伴气管软化的气管狭窄段气管更加明显。
气管软化患者的气管腔横截面积随呼吸周期动态变化,因此动态显影显得尤为重要。CT因其良好的时间和空间分辨率,现在已经广泛应用于气管软化的诊断;它不仅可以反映气管的塌陷情况,同时也可以反映气管与邻近组织的空间关系以及观察其邻近组织(如血管、食管等)有无异常。常见用于诊断气管软化的特殊CT检查方法包括:呼气-吸气对比多层螺旋CT(inspiratory and expiratory MDCT)[7-10]、电影CT(cine CT)[11-12]和动态容积CT(dynamic volumetric computed tomographic)[13]。但是,前2种方法存在各自的缺点及局限,如操作繁琐、局限于大年龄可以配合吸气和呼气儿童、对于无法配合的患儿需要气管插管及扫描范围局限等。VHS作为一种新的动态容积CT扫描方式,可以在数据采集期间使CT扫描床持续周期性地穿梭往复运动,以到达良好的空间、时间分辨率及较大的扫描范围[14-15]。在VHS CT诊断气管软化的过程中,患儿处于自由呼吸状态下,不需要配合屏气,更不需要患儿在气管插管的情况下进行扫描。在本研究中,VHS CT扫描在诊断气管软化的敏感度、特异度和准确度分别为85.71%、84.21%和84.62%;同时,VHS CT诊断气管软化的ROC曲线下面积为0.872,说明VHS CT对诊断气管软化有良好的诊断效能。VHS CT在先心病诊断中,心内结构和心外大血管结构的准确度分别是91.67%和100%。所以,VSH CT增强扫描不仅可以良好地诊断气管软化,同时也可以对周围心脏、大血管异常进行精确的评估,可以作为一种一站式诊断先心病伴气管软化的检查方法。
国内外诊断气管软化的标准尚不完全统一,大多数学者认为当呼气相、吸气相对比气管腔横截面积塌陷程度≥50%时可诊断气管软化[1-2]。在本研究气管软化组中,除了1例气管软化患儿气管塌陷面积百分比为34.23%以外,其余均≥50%。但是,在非气管软化组中,有3例患儿气管塌陷面积百分比分别为78.87%、55.27%和52.18%,且这3例患儿纤维支气管镜结果均为左主支气管狭窄且不伴软化。分析4例异常病例原因如下:纤维支气管镜作为一种观察儿童气管和肺内病变情况的重要检查手段,可直观地反映气管软化导致的气管动力性塌陷和动态观察气管内部情况,且可评估气管的病理状态并同时取气管内分泌物进行检查[2]。目前普遍认可纤维支气管镜是诊断小儿气管软化的金标准[16-17]。但纤维支气管镜是侵入性检查,会导致患儿牙齿、牙龈或者声带损伤、甚至支气管破裂等并发症,且其为通过光学成像,微小的鱼眼广角镜头会导致管腔曲率的相对失真,进而可能导致对支气管软化部位的距离和方位的判断产生偏差[18];纤维支气管镜作为一种较为主观的检查方法,其结果的可靠性在一定程度上受限于操作者的水平。本研究非气管软化组的3例误诊患儿均为纤维支气管镜诊断左主支气管狭窄,且狭窄段都处于左主支气管远端,对于婴幼儿来说该处纤维支气管镜评估较为困难;且左主支气管远端管腔横截面积较小,加之外周血管搏动的影响,主观很难精确地判断气管腔横截面积塌陷程度。同时,有文献报道在用力呼气时,无论是正常的成人还是儿童胸廓内气管直径都会有不同程度的狭窄内陷[18];特别是儿童,在用力咳嗽或者哭泣时气管的狭窄程度最高可达50%[1]。Goo等[11]研究电影CT在儿童气管软化诊断应用的文献中,将诊断气管软化的诊断标准设定在呼气相、吸气相对比气管腔横截面积塌陷程度≥31.6%。正常的儿童气管在呼气相和吸气相的横截面积变化有待进一步研究。本研究尚存在一些不足之处:首先,本研究回顾性分析了26例患儿,所纳入的研究对象数量偏少;其次,在管腔极度狭窄的情况下CT图像很难进行分割和测量;再者在前期扫描中,对于VHS CT扫描方案理解有所欠缺,穿梭次数设置过多,虽然采用自适应迭代重建技术有效地降低了剂量,但是辐射剂量仍相对偏高,在后期研究中及时调整扫描方案,根据患儿呼吸频率计算所需的可能穿梭次数,将穿梭次数设置校正为4次,辐射剂量降低至1.50 mSv 左右。
气管软化作为先心病常伴发的气管异常,诊断该疾病的最佳影像学方法尚处于研究阶段。VHS CT作为一种新的CT扫描方式,有良好的时间和空间分辨率,一次扫描可同时评估先心病和气管软化情况,可以作为一种一站式诊断先心病伴气管软化的检查方法。
利益冲突 该项工作与GE公司没有利益关系。GE工程师主要负责了该扫描序列的参数设计和理论支持。
| [1] | CARDEN K A, BOISELLE P M, WALTZ D A, ERNST A. Tracheomalacia and tracheobronchomalacia in children and adults:an in-depth review[J]. Chest, 2005, 127: 984–1005. DOI: 10.1378/chest.127.3.984 |
| [2] | HYSINGER E B, PANITCH H B. Paediatric tracheomalacia[J]. Paediatr Respir Rev, 2016, 17: 9–15. |
| [3] | 殷勇, SCHONFELDT, 陈同辛. 儿童气管、支气管软化的病因和气道管理初步研究[J]. 中华儿科杂志, 2009, 47: 87–90. |
| [4] | [No authors listed]. The 2007 Recommendations of the International Commission on Radiological Protection. ICRP publication 103[J]. Ann ICRP, 2007, 37(2/4): 1–332. |
| [5] | THOMAS K E, WANG B. Age-specific effective doses for pediatric MSCT examinations at a large children's hospital using DLP conversion coefficients:a simple estimation method[J]. Pediatr Radiol, 2008, 38: 645–656. |
| [6] | BAXTER J D, DUNBAR J S. Tracheomalacia[J]. Ann Otol Rhinol Laryngol, 1963, 72: 1013–1023. DOI: 10.1177/000348946307200415 |
| [7] | LEE K S, SUN M R, ERNST A, FELLER-KOPMAN D, MAJID A, BOISELLE P M. Comparison of dynamic expiratory CT with bronchoscopy for diagnosing airway malacia:a pilot evaluation[J]. Chest, 2007, 131: 758–764. DOI: 10.1378/chest.06-2164 |
| [8] | LEE E Y, BOISELLE P M. Tracheobronchomalacia in infants and children:multidetector CT evaluation[J]. Radiology, 2009, 252: 7–22. DOI: 10.1148/radiol.2513081280 |
| [9] | LEE E Y, ZURAKOWSKI D, BASTOS M D, STARK C, CARRIER M, MASON K P. Evaluation of image quality and patient safety:paired inspiratory and expiratory MDCT assessment of tracheobronchomalacia in paediatric patients under general anaesthesia with breath-hold technique[J]. J Med Imaging Radiat Oncol, 2012, 56: 151–157. DOI: 10.1111/jmiro.2012.56.issue-2 |
| [10] | LEE E Y, STRAUSS K J, TRACY D A, BASTOS Md, ZURAKOWSKI D, BOISELLE P M. Comparison of standard-dose and reduced-dose expiratory MDCT techniques for assessment of tracheomalacia in children[J]. Acad Radiol, 2010, 17: 504–510. DOI: 10.1016/j.acra.2009.11.014 |
| [11] | GOO H W. Free-breathing cine CT for the diagnosis of tracheomalacia in young children[J]. Pediatr Radiol, 2013, 43: 922–928. DOI: 10.1007/s00247-013-2637-x |
| [12] | BOISELLE P M, LEE K S, LIN S, RAPTOPOULOS V. Cine CT during coughing for assessment of tracheomalacia:preliminary experience with 64-MDCT[J]. AJR Am J Roentgenol, 2006, 187: W175–W177. DOI: 10.2214/AJR.05.1456 |
| [13] | TAN J Z, CROSSETT M, DITCHFIELD M. Dynamic volumetric computed tomographic assessment of the young paediatric airway:initial experience of rapid, non-invasive, four-dimensional technique[J]. J Med Imaging Radiat Oncol, 2013, 57: 141–148. DOI: 10.1111/jmiro.2013.57.issue-2 |
| [14] | OKADA M, KIM T, MURAKAMI T. Hepatocellular nodules in liver cirrhosis:state of the art CT evaluation (perfusion CT/volume helical shuttle scan/dual-energy CT, etc[J]. Abdom Imaging, 2011, 36: 273–281. DOI: 10.1007/s00261-011-9684-2 |
| [15] | 王芳, 邵剑波, 郑楠楠, 姚红莉, 廖丽娅, 王玲. 基于ASiR平台的动态500排技术在婴幼儿先天性心脏病诊断中的应用价值[J]. 临床放射学杂志, 2014, 33: 263–266. |
| [16] | 江沁波, 刘玺诚, 江载芳, 姜英. 小儿气管支气管软化症临床表现及纤维支气管镜诊断研究[J]. 中国实用儿科杂志, 2002, 17: 277–283. |
| [17] | MASTERS I B, CHANG A B. Tracheobronchomalacia in children[J]. Expert Rev Respir Med, 2009, 3: 425–439. DOI: 10.1586/ers.09.29 |
| [18] | BOISELLE P M, O'DONNELL C R, BANKIER A A, ERNST A, MILLET M E, POTEMKIN A, et al. Tracheal collapsibility in healthy volunteers during forced expiration:assessment with multidetector CT[J]. Radiology, 2009, 252: 255–262. DOI: 10.1148/radiol.2521081958 |
 2017, Vol. 38
2017, Vol. 38


