高血压是最常见的慢性病,也是重要的心脑血管疾病危险因素。目前认为高血压的病因为多因素,其中过量饮酒是高血压发病的危险因素之一[1]。张湘等[2]在对长期饮酒的男性高血压患者血压昼夜节律影响的研究中发现,饮酒组患者夜间血压水平较高,非杓型血压增多,提示长期饮酒的男性高血压患者存在着明显的血压昼夜节律异常。血压晨峰(morning blood pressure surge,MBPS)可以显著地、独立地预测心血管事件[3],MBPS的良好控制已经成为一个全新的治疗目标。然而国外关于饮酒对高血压患者MBPS影响的研究较少,国内尚未见相关报道。本课题通过对不饮酒组、戒酒组及不同饮酒程度亚组的男性高血压患者血压的动态进行监测,了解饮酒对男性高血压患者MBPS的影响,并通过对患者超声心动图的测定,进一步探讨饮酒与高血压患者左室肥厚(left ventricular hypertrophy,LVH)的相关性。
1 材料和方法 1.1 研究对象与分组 1.1.1 研究对象随机选择2013年9月至2015年9月在我科门诊就诊或住院的1、2级男性高血压患者199例,年龄39~65岁。根据中国高血压防治指南修订委员会公布的《中国高血压防治指南2010》中的高血压诊断标准[1],即高血压定义为:在未用抗高血压药的情况下, 收缩压≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒张压≥90 mmHg;既往有高血压史, 目前正在用抗高血压药, 血压低于140/90 mmHg者。排除标准:(1)收缩压≥180 mmHg和(或)舒张压≥110 mmHg;(2)合并严重的心肌缺血,心力衰竭,脑卒中,肝、肾功能异常,感染等;(3)继发性高血压。本研究经过本院医学伦理委员会批准,所有受试者均签署知情同意书。
1.1.2 分组方法按照下述标准将入选患者分为不饮酒组、戒酒组、饮酒组。(1)不饮酒组:不饮酒、偶饮少量者计入不饮酒组;(2)戒酒组:既往有饮酒,≥3个月未饮酒者计入戒酒组;(3)饮酒组:近3个月每月酒精摄入量≥50 g者计入饮酒组。饮酒组又分为轻、中、重度饮酒组。(1)轻度饮酒组:饮酒者平均每日酒精摄入量<15 g;(2)中度饮酒组:饮酒者平均每日酒精摄入量≥15 g且≤80 g;(3)重度饮酒组:饮酒者平均每日酒精摄入量>80 g。其中,平均每日酒精摄入量(g)=平均每日饮酒量(mL)×酒精含量(%)×0.8(g/mL)。若患者摄入多种酒类,日酒精摄入量指各种酒类每日分别所提供的酒精量之和。
1.2 基本指标的收集经培训合格的我科医师登记入选患者个人基本资料,包括年龄,高血压、糖尿病、吸烟、饮酒史,近2周内服降压药情况。上午8:00~10:00测量入选患者的心率(HR)、身高、体质量;采集空腹外周静脉血, 利用全自动生化分析仪测量空腹血糖(FPG)及血清总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)。
1.324 h动态血压监测(ABPM)对入选高血压患者行24 h ABPM。既往有高血压史、目前正在用抗高血压药物的患者停服药物2周后接受下述各项检查。ABPM采用德国产Meditech Ltd型无创性携带式动态血压监测仪进行测量。自动监测24 h非优势侧上臂血压, 采样间隔白天(6: 00~22: 00)30 min、夜间(22: 00~次日6: 00)60 min。嘱患者自动测量血压时,佩戴袖带的上臂要尽量保持静止状态。测量期间保持以往平常生活或工作状态,避免佩戴袖带肢体大幅度的活动。有效的血压读数次数应该达到监测次数的80%以上,每小时至少有1次血压读数。数据统计分析得出24 h平均收缩压与舒张压(24h SBP/24h DBP)、白昼平均收缩压与舒张压(dSBP/dDBP)、夜间平均收缩压与舒张压(nSBP/nDBP)。
计算各组患者夜间收缩压与舒张压下降百分率,统计各组杓型收缩压、杓型舒张压百分率。夜间血压下降百分率(%)=(白昼平均血压-夜间平均血压)/白昼平均血压×100%。杓型:夜间血压下降百分率10%~20%;非杓型:夜间血压下降百分率<10%;超杓型:夜间血压下降百分率>20%;反杓型:夜间血压下降百分率<0%。
按MBPS定义计算各入选患者的MBPS值及各组的MBPS增高发生率:MBPS[1]=起床后2 h内的收缩压平均值-夜间睡眠时的收缩压最低值(包括最低值在内1 h的平均值),≥35 mmHg为MBPS增高。
1.4 超声心动图检查对入选高血压患者行超声心动图检查。既往有高血压史、目前正在用抗高血压药物的患者停服药物2周后接受下述各项检查。超声心动图检查采用美国GE彩色多普勒超声诊断仪,测量左室舒张末期内径(LVDd)、左室后壁舒张期厚度(LVPWTd)和室间隔舒张末期厚度(IVSTd)。按Devereux公式[4]计算左室质量(LVM)、体表面积(BSA)和左室质量指数(LVMI): LVM(g)=0.8×1.04[(LVDd+LVPWTd+IVSTd)3-LVDd3]+0.6;BSA(m2)=0.006 1×身高(cm)+0.012 8×体质量(kg)-0.152 9;LVMI(g/m2)=LVM(g)/BSA(m2)。以LVMI(男性)>125 g/m2作为LVH的诊断标准[5], 并以此计算各组间的LVMI及LVH发生率。
1.5 统计学处理应用SPSS for Windows 10.0软件对不同组检测的各项指标进行统计学分析。计量资料以x±s表示,组间比较采用单因素方差分析。计数资料用百分率表示,组间比较采用χ2检验。对有关指标行Pearson直线相关分析。检验水准(α)为0.05。
2 结果 2.1 研究对象基线资料特征各组患者的年龄、糖尿病和吸烟发生比例、体质量指数(body mass index, BMI)、HR、FPG、血脂各项参数比较差异均无统计学意义(P>0.05)。见表 1。
|
|
表 1 各组研究对象基线资料比较 Tab 1 Baseline data of each group |
2.2 各组患者24 h动态血压参数比较
不饮酒组、戒酒组、轻度饮酒组患者24h SBP、dSBP、nSBP较中、重度饮酒组低(P<0.05)。不饮酒组、戒酒组、轻度饮酒组患者杓型收缩压百分率、杓型舒张压百分率较中、重度饮酒组高(P<0.05)。不饮酒组、戒酒组、轻度饮酒组患者MBPS值和MBPS增高发生率较中、重度饮酒组低(P<0.05)。不饮酒组、戒酒组、轻度饮酒组各项参数比较差异无统计学意义(P>0.05)。见表 2。
|
|
表 2 各组患者24 h动态血压参数比较 Tab 2 24-hour ambulatory blood pressure monitoring parameters of each group |
2.3 各组患者左室结构参数比较
不饮酒组、戒酒组、轻度饮酒组患者LVDd、LVPWTd、IVSTd、LVMI和LVH发生率较中、重度饮酒组低(P<0.05)。不饮酒组、戒酒组、轻度饮酒组各项参数比较差异无统计学意义(P>0.05)。见表 3。
|
|
表 3 各组患者左室结构参数比较 Tab 3 Echocardiography parameters of patients in each group |
2.4 中、重度饮酒组平均每日酒精摄入量与MBPS值、LVMI的相关性分析
中、重度饮酒组患者平均每日酒精摄入量与MBPS值、LVMI呈正相关(r=0.606,r=0.531;P<0.05),MBPS值与LVMI呈正相关(r=0.580,P < 0.05)。见图 1。
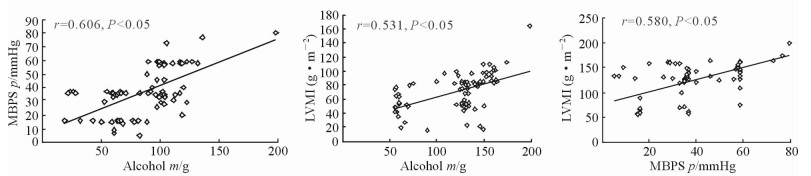
|
图 1 中、重度饮酒组平均每日酒精摄入量、LVMI和MBPS值的相关性分析 Fig 1 Correlation of mean daily alcohol consumption, LVMI, and MBPS in moderate and heavy drinking groups |
3 讨论
随着我国人民生活水平的日益提高, 饮酒已成为越来越多人交往与娱乐的生活方式,酒精对人体健康的影响逐渐成为人们关注的焦点。高血压是最常见的心血管疾病之一,国内外横断面流行病学调查、前瞻性研究表明长期饮酒与高血压相关,小量饮酒可降低高血压发病率,过量饮酒则增加高血压的发生,两者呈“J”型关系,过量饮酒是高血压的独立危险因素[6-7]。
张湘等[2]将入选的167例男性高血压患者分为不饮酒组、戒酒组和饮酒组,结果发现不饮酒组、戒酒组患者的夜间收缩压比饮酒组低,夜间收缩压及舒张压下降幅度较饮酒组高,非杓型收缩压、舒张压比饮酒组低;而不饮酒组与戒酒组上述各项参数比较无差异。针对非杓型血压昼夜节律相关影响因素进行非条件logistic逐步回归分析显示非杓型收缩压和非杓型舒张压均与饮酒相关,从而得出长期饮酒的男性高血压患者存在着明显的血压昼夜节律异常,而戒酒者夜间血压有所下降、昼夜节律有所恢复的结论。
本研究入选了199例1、2级男性高血压患者,将饮酒组进一步分为轻、中、重度亚组,发现不饮酒组、戒酒组、轻度饮酒组24h SBP、dSBP、nSBP较中、重度饮酒组低,杓型收缩压百分率、杓型舒张压百分率较中、重度饮酒组高。结果显示饮酒以剂量依赖性方式与高血压密切相关,可导致中、重度饮酒患者血压昼夜节律消失。
正常昼夜血压呈现出白昼血压高、夜间血压下降的“两峰一谷”的杓型血压节律。清晨人从睡眠觉醒后开始活动,血压逐渐升高,形成血压昼夜节律中的第1个高峰,这种现象被称为MBPS现象。一定的MBPS为正常的生理现象,过高的MBPS则会导致靶器官的损害。通过监测高血压患者的动态血压,过高的MBPS在高血压患者中可经常被观察到。大量研究表明过高的MBPS与增加的高血压靶器官损害、心脑血管及肾脏疾病风险相关,已被认为是心脑血管事件的一个独立的危险因素[3, 8-11]。
Marfella等[12]发现MBPS与LVMI呈正相关。李学根等[13]研究结果显示,MBPS组LVDd、LVPWTd、IVSTd、LVMI值和LVH发生率明显高于无MBPS对照组。以上研究提示,与无MBPS现象的老年原发性高血压患者相比,MBPS增高的患者LVH更加显著,提示MBPS现象与心室重构可能有密切的关系。本研究发现,不饮酒组、戒酒组、轻度饮酒组患者的MBPS值和MBPS增高发生率、LVMI值和LVH发生率低于中、重度饮酒组。进一步对中、重度饮酒组患者的平均每日酒精摄入量、MBPS值与LVMI行Pearson直线相关性分析,发现中、重度饮酒组患者平均每日酒精摄入量、MBPS值与LVMI呈正相关。说明长期中、重度饮酒可以加重男性高血压患者的MBPS现象与LVH,并随着饮酒量的增加,MBPS现象与LVH的程度也会相应增加,而不饮酒、戒酒、轻度饮酒者的MBPS现象、LVH低于中、重度饮酒者。本研究结果与以往研究结果[12-13]相一致。
酒精引起血压增高的可能机制为:(1)酒精代谢产物乙醛促使肾上腺髓质释放内源性去甲肾上腺素。(2)酒精可激活肾素-血管紧张素-醛固酮系统。(3)高血压可能是酒精撤除综合征的一部分。酒精撤除后血浆及尿中儿茶酚胺含量增加, 导致血压升高。长期饮酒导致长期间断酒精撤除, 血压将会反复升高, 终至连续性高血压。(4)酒精引起低镁血症, 通过影响细胞内钙浓度、血钾等使血压升高。(5)皮质醇分泌增加。(6)酒精可引起内皮功能障碍, 抑制血管舒张物质如一氧化氮的合成[14-15]。
本研究结果提示长期饮酒对高血压可能呈双向性影响,不饮酒、戒酒或少量饮酒可能是有益的保护因素。不饮酒、戒酒、轻度饮酒者血压昼夜节律、MBPS现象及LVH比较差异无统计学意义,且上述指标明显优于中、重度饮酒者。而长期中、重度饮酒的男性高血压患者存在着明显的血压昼夜节律异常,可以加重MBPS现象与LVH,加快心脏靶器官损害, 并呈剂量依赖性,提示长期大量饮酒可能是男性高血压患者心脏靶器官损害的高危因素。应加强戒酒或限酒的宣教,倡导健康的生活方式,控制高血压的发生、发展。
| [1] | 中国高血压防治指南修订委员会. 中国高血压防治指南2010[J]. 中华高血压杂志 , 2011, 19 :701–743. |
| [2] | 张湘, 罗俊, 王赛华, 严俊峰, 马珏, 苏芬, 等. 饮酒对男性高血压患者血压昼夜节律的影响[J]. 中华高血压杂志 , 2010, 8 :880–884. |
| [3] | LI Y, THIJS L, HANSEN T W, KIKUYA M, BOGGIA J, RICHART T, et al. Prognostic value of the morning blood pressure surge in 5645 subjects from 8 populations[J]. Hypertension , 2010, 55 :1040–1048. DOI:10.1161/HYPERTENSIONAHA.109.137273 |
| [4] | DEVEREUX R B, ALONSO D R, LUTAS E M, GOTTLIEB G J, CAMPO E, SACHS I, et al. Echocardiographic assessment of left ventricular hypertrophy:comparison to necropsy findings[J]. Am J Cardiol , 1986, 57 :450–458. DOI:10.1016/0002-9149(86)90771-X |
| [5] | MANCIA G, DE BACKER G, DOMINICZAK A, CIFKOVA R, FAGARD R, GERMANO G, et al; the task force for the management of arterial hypertension of the European Society of Hypertension, the task force for the management of arterial hypertension of the European Society of Cardiology. 2007 Guidelines for the management of arterial hypertension:the task force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC)[J]. Eur Heart J, 2007, 28:1462-1536. |
| [6] | 李贵湘, 程丽慧, 周少龙, 胡青甫. 海南黎族高血压脑卒中2468例调查分析[J]. 中国老年学杂志 , 2011, 31 :1447–1448. |
| [7] | THADHANI R, CAMARGO C A Jr, STAMPFER M J, CURHAN G C, WILLETT W C, RIMM E B. Prospective study of moderate alcohol consumption and risk of hypertension in young women[J]. Arch Intern Med , 2002, 162 :569–574. DOI:10.1001/archinte.162.5.569 |
| [8] | METOKI H, OHKUBO T, KIKUYA M, ASAYAMA K, OBARA T, HASHIMOTO J, et al. Prognostic significance for stroke of a morning pressor surge and a nocturnal blood pressure decline:the Ohasama study[J]. Hypertension , 2006, 47 :149–154. DOI:10.1161/01.HYP.0000198541.12640.0f |
| [9] | TURAK O, AFSAR B, SIRIOPOL D, OZCAN F, CAGLI K, YAYLA C, et al. Morning blood pressure surge as a predictor of development of chronic kidney disease[J]. J Clin Hypertens (Greenwich) , 2016, 18 :444–448. DOI:10.1111/jch.2016.18.issue-5 |
| [10] | ELSURER R, AFSAR B. Morning blood pressure surge is associated with serum γ-glutamyltransferase activity in essential hypertensive patients[J]. J Hum Hypertens , 2015, 29 :331–336. DOI:10.1038/jhh.2014.74 |
| [11] | SHEPPARD J P, HODGKINSON J, RILEY R, MARTIN U, BAYLISS S, MCMANUS R J. Prognostic significance of the morning blood pressure surge in clinical practice:a systematic review[J]. Am J Hypertens , 2015, 28 :30–41. DOI:10.1093/ajh/hpu104 |
| [12] | MARFELLA R, GUALDIERO P, SINISCALCHI M, CARUSONE C, VERZA M, MARZANO S, et al. Morning blood pressure peak, QT intervals, and sympathetic activity in hypertensive patients[J]. Hypertension , 2003, 41 :237–243. DOI:10.1161/01.HYP.0000050651.96345.0E |
| [13] | 李学根, 刘俊勇, 季晓斌, 胡申江. 老年高血压患者血压晨峰与心室重构的相关性[J]. 中国老年学杂志 , 2013, 33 :524–525. |
| [14] | MELYLILLE D I. Alcohol and hypertension[J]. Lancet , 1981, 2 :1286. |
| [15] | KAWANO Y, ABE H, KOJIMA S, TAKISHITA S, OMAE T. Interaction of alcohol and an α-blocker on ambulatory blood pressure in patients with essential hypertension[J]. Am J Hypertens , 2000, 13 :307–312. DOI:10.1016/S0895-7061(99)00188-0 |
 2016, Vol. 37
2016, Vol. 37


