糖尿病是一种因胰岛素抵抗或胰岛素分泌不足而导致的以血糖升高为主要表现的慢性非传染性疾病。作为全球发病率极高的代谢综合征,糖尿病可以导致很多脏器的功能障碍或衰竭,引起机体损伤,并引发一系列的并发症[1]。相关数据表明,2013年全球糖尿病患者已达到3.82亿人,且预计在2035年时这一数字将变为5.92亿人[2]。近年来,随着社会的不断发展、人们生活方式的转变、饮食结构的改变和人口老龄化的加剧,糖尿病发病率在我国呈现逐年上升的趋势[3]。2007至2008年的糖尿病流行病学调查显示,我国糖尿病患病率为9.7%,已成为全世界糖尿病患病人数最多的国家[4]。
糖尿病是一种多基因的遗传性疾病,而人ABO血型系统也是一种常见且比较稳定的多基因遗传特征,它们在一些遗传免疫机制方面有着共同点,因此有人推测糖尿病和ABO血型系统存在一定的联系[5]。目前已知ABO血型抗原位于红细胞膜上,镶嵌于糖蛋白和糖脂之间,而胰岛素要发挥作用必须先跟细胞膜表面的特异性受体结合;由于构成胰岛素特异性受体的主要物质是糖蛋白和脂蛋白,可以推测糖尿病与ABO血型之间可能存在某种特定的联系,使得它们都表现出遗传的共性,不同血型的人群患糖尿病的风险不一致[6]。虽然目前已有诸多文献研究糖尿病与ABO血型系统的关系,但结果差别太大[7, 8, 9, 10, 11, 12, 13]。本研究旨在全面收集公开发表的相关文献,系统评价ABO血型与糖尿病发生风险之间的关系,以期加深人们对糖尿病的了解和关注,能更好地预防糖尿病的发生。
1 资料和方法 1.1 资料来源在PubMed、中国生物医学文献数据库、维普中文科技期刊数据库、中国知网期刊数据库和万方数据库等数据库中,以糖尿病、ABO、ABO血型为中文检索词,ABO、ABO blood groups、ABO blood types、diabetes mellitus、DM、diabetes、diabetic为英文检索词,检索公开发表的有关糖尿病与ABO血型关系的原始研究。检索截止时间为2015年6月30日。
1.2 纳入及排除标准纳入标准:(1)研究类型为病例-对照或队列研究;(2)可以获取研究人群的ABO血型分布情况;(3)中文或英文文献;(4)纳入的患者符合世界卫生组织(WHO)关于糖尿病的诊断标准或是经确诊的患者;(5)必须在同一时期和区域选择研究人群;(6)对同一样本人群的重复研究选择数据最全的一篇。排除标准:(1)研究类型为综述、文摘或者病例报告;(2)研究其他疾病或物质与ABO血型和糖尿病之间的关系; (3)引用他人数据作为病例组或者对照组;(4)数据不全或无法获得全文。
1.3 文献筛选和质量评价首先排除所有的重复文献,通过题目和摘要进行初筛,将不符合纳入标准的研究剔除;再阅读全文,筛选出可以纳入分析的文献,采用NOS(Newcastle-Ottawa Scale)[14]量表对文献进行评价。按照量表内容将评价分为3个方面,总分为9分。(1)研究对象的选择:疾病的定义和诊断是否正确?是否为连续病例或是否有代表性?对照组人群是否和病例组为同一人群对照或是社区对照?对照组如何定义?每项1分,共4分;(2)可比性:是否在研究设计、数据分析阶段对主要混杂因素进行了控制或校正?年龄、性别、种族、地区、样本构成皆可视作主要混杂因素,控制1项者得1分,控制2项及以上者得2分;(3)暴露的确定:怎样确定暴露因素?是否使用相同方法对病例组和对照组的暴露因素进行确定?两组的无应答率是否相同?每项1分,共3分。NOS量表得分在7~9分者为高质量文献,5~6分者为中等质量文献,< 5分者为低质量文献。以上所有的筛选和评价工作均由2名研究人员独立完成,在此过程中如有任何争议,则由第3位研究人员通过纳入排除标准重新评价以确定是否将文献纳入分析。
1.4 数据提取2名研究人员独立提取纳入文献的数据,提取内容包括第一作者姓名、文献发表年份、国家或地区、种族、研究设计类型、病例组与对照组人数以及血型分布状况、病例组平均年龄及主要的研究结果。对于只提供了各种血型在研究人群中所占构成比的文献则将构成比换算成相应的样本量后再作分析。提取的数据经2名研究人员核对一致后录入。
1.5 统计学处理用Review Manager 5.1软件对纳入研究进行统计分析。采用χ2检验和I2检验评估纳入研究的异质性,检验水准(α)为0.05。如果P≥0.05,I2≤50%,则说明各研究间没有异质性或异质性很小,采用固定效应模型进行分析;反之,当P<0.05,I2>50%时,则说明各研究间异质性较大,应该探索异质性的来源,并进行异质性的处理。根据研究间可能出现异质性的原因,先采取随机效应模型进行分析,如果其异质性仍然较大,则考虑进行亚组分析和敏感性分析或meta回归。采用Stata 12.0软件绘制Begg检验漏斗图对发表偏倚进行定量检测,以P值为检测统计量来判断是否存在发表偏倚。若P<0.05,则表明存在发表偏倚;反之,无发表偏倚。在整个统计分析中均采用OR值作为统计量来评估糖尿病发病风险与ABO血型之间的关联程度,同时给出合并的OR值和95%置信区间(CI)。
2 结 果 2.1 纳入文献基本情况初检获得499篇文献,包括中文文献159篇,英文文献340篇。经文献筛选后,最终纳入了12篇文献(中文5篇,英文7篇)进行meta分析,文献筛选流程见图 1。纳入文献的研究地点分布于中国、印度、北爱尔兰、尼日利亚、美国等8个国家或地区,研究类型均为病例-对照研究,包括糖尿病患者7 043例,对照人群101 522例,纳入文献的NOS评分为5~9分,详见表 1。
|
图 1 文献筛选流程图 Fig 1 Flow chart for screening literatures |
|
|
表 1 纳入研究的基本特征和NOS评分 Tab 1 Characteristics and NOS scores of included studies |
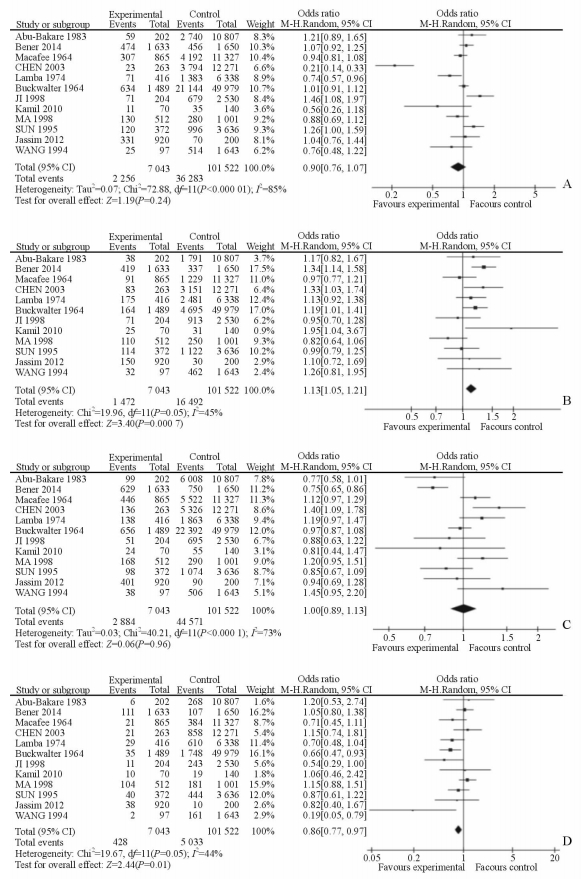
采用固定效应模型,选用M-H法合并效应量,对全部12个研究进行病例组与对照组间A血型分布的比较,结果发现各研究间异质性较大(I2=85.0%),因此选择随机效应模型进行合并分析。Meta分析结果显示,A血型在病例组和对照组之间的分布差异无统计学意义(OR=0.90,95%CI:0.76~1.07,P=0.24),A血型与糖尿病的发生风险无关(图 2A)。对纳入文献进行敏感性分析,依次逐项剔除12项研究,当剔除了陈少华等[17]的研究后,其异质性明显减小(I2=56.0%),但合并效应量仍无统计学意义(OR=1.01,95%CI:0.91~1.12,P=0.85),森林图结果的方向也未发生改变,A血型在两组间的分布差异仍无统计学意义。
|
图 2 ABO血型与糖尿病关系的meta分析 Fig 2 Meta-analysis of relationship between ABO blood groups and diabetes A, B, C and D represent meta-analysis of relationship between blood group A, B, O, AB and diabetes, respectively |
采用固定效应模型,选用M-H法合并效应量,对全部12个研究进行病例组与对照组间B血型分布的比较,结果发现各研究间异质性较小(I2=45.0%)。Meta分析结果显示B血型在病例组和对照组之间的分布差异有统计学意义(OR=1.13,95%CI:1.05~1.21,P=0.000 7),表明B血型可能是糖尿病发生的危险因素(图 2B)。
2.2.3 O血型与糖尿病的关系采用固定效应模型,选用M-H法合并效应量,对全部12个研究进行病例组与对照组间O血型分布的比较,结果发现各研究间异质性较大(I2=73.0%),因此采用随机效应模型进行合并分析。Meta分析结果显示O血型在病例组和对照组之间的分布差异无统计学意义(OR=1.00,95%CI:0.89~1.13,P=0.96),O血型与糖尿病发生的风险不相关(图 2C)。对纳入文献进行敏感性分析,依次逐项剔除12项研究后异质性均较大,且合并效应量无统计学意义,森林图结果的方向也未发生改变,O血型在两组间的分布差异仍无统计学意义。
2.2.4 AB血型与糖尿病的关系采用固定效应模型,选用M-H法合并效应量,对全部12个研究进行病例组与对照组间AB血型分布的比较,结果发现各研究间异质性较小(I2=44.0%)。Meta分析结果显示AB血型在病例组和对照组之间的分布差异有统计学意义(OR=0.86,95%CI=0.77~0.97,P=0.01),提示AB血型可能是糖尿病发生的保护因素(图 2D)。
2.3 亚组分析在全部纳入的12项研究中,研究人群在国内的有5项,在国外的有7项。按研究地区是否在国内进行亚组分析,结果显示,在两亚组中均未发现A血型与糖尿病的发生有关联(国内组OR=0.78,95%CI:0.45~1.35,P=0.38;国外组OR=0.98,95%CI:0.88~1.09,P=0.70);而B血型与糖尿病的关系在两亚组中的差异有统计学意义,国外组分析依然表明B血型为糖尿病发生的危险因素(OR=1.19,95%CI:1.09~1.30,P=0.000 1),但国内组却未发现两者相关(OR=1.02,95%CI:0.90~1.15,P=0.77);O血型与糖尿病关系的亚组分析结果跟合并分析相比也未发生改变(国内组OR=1.12,95%CI:0.90~1.38,P=0.32;国外组OR=0.94,95%CI:0.81~1.09,P=0.42);AB血型与糖尿病关系的亚组分析结果表现为在国内组中AB血型与糖尿病的发生风险不相关(OR=0.86,95%CI:0.60~1.22,P=0.39),而在国外组中AB血型降低糖尿病的发生风险(OR=0.82,95%CI:0.70~0.96,P=0.01)。
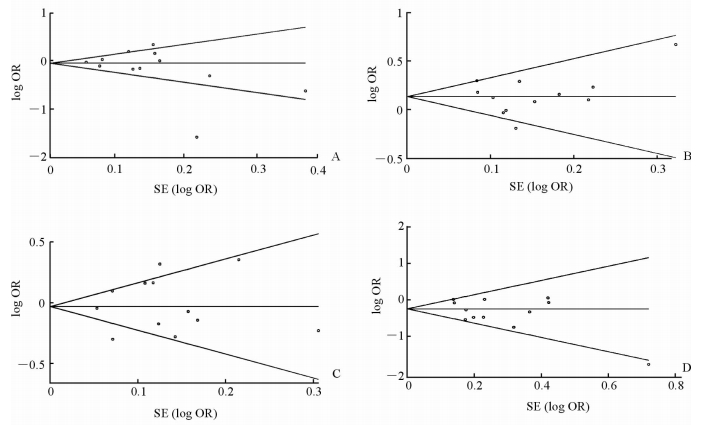
2.4 发表偏倚识别对纳入研究进行发表偏倚分析,结果(图 3)显示,所绘制的A、B、O、AB血型与糖尿病关系的Begg检验漏斗图的统计量P值分别为0.193、0.837、0.837和0.304,且大部分散点位于漏斗图内,说明所纳入研究无发表偏倚。
|
图 3 ABO血型与糖尿病关系的Begg检验法漏斗图 Fig 3 Begg’s funnel plot of relationship between ABO blood group and diabetes OR: Odds ratio; SE: Standard error. A, B, C, and D represent Begg’s funnel plot of relationship between blood group A, B, O, AB and diabetes, respectively |
糖尿病的发生与许多因素有关,大致可以分为环境因素和遗传因素两类,而ABO血型作为人类的一种稳定遗传特征,与许多疾病的易感性相关[22]。虽然这种联系还存在争议,但研究发现,胃癌患者中A血型人群更常见,而O血型人群则易感胃溃疡和十二指肠溃疡[23]。He等[24]在冠心病与ABO血型关系的研究中发现,A、B和AB血型均使冠心病的发病风险升高,而O血型则可降低其风险。但在糖尿病与ABO血型关系的研究中,其结果却不尽相同。如纪丽等[9]发现,在2型糖尿病中A血型发病率较高,AB血型发病率较低,说明A血型人群更易患糖尿病,而AB血型人群患糖尿病的可能性较低。Jassim[10]报道了O血型是糖尿病的危险血型,患糖尿病的风险最大,其余3种血型患糖尿病的风险依次为A血型>B血型>AB血型。 Fagherazzi等[12]在一项为期18年的大样本队列研究中发现,相比于O血型,A血型和B血型人群患糖尿病的风险更高。王一侠和狄青平[7]发现,在2型糖尿病患者中O血型所占比例最高,但经统计学分析后表明糖尿病的发病率和ABO血型的分布无相关性。孙丽[8]的研究表明,糖尿病患者中A血型居多,但分析发现A血型在糖尿病患者与正常人群中的分布差异无统计学意义,也提示糖尿病的发病和ABO血型无关。李妮等[13]提出O血型患2型糖尿病的概率远远高于其他血型;相反,A和AB血型发病的相对危险度均小于1,且差异有统计学意义,表明A和AB血型可能是糖尿病的保护血型。 Kamil等[11]在一项纳入了70例2型糖尿病患者和140例健康对照人群的病例-对照研究中发现,A血型和O血型患2型糖尿病的概率更小,而B血型和AB血型与2型糖尿病则无相关性。而陈少华等[17]的研究结果却表明,A血型和O血型的糖尿病发病率较高,AB血型则较低。
本meta分析共纳入糖尿病患者7 043例,对照人群101 522例,结果表明,糖尿病与ABO血型系统之间存在一定的相关性。其中,B血型使糖尿病的发病风险增高,AB血型则可能是糖尿病的保护因素,可以降低糖尿病的发病风险,而A血型和O血型与糖尿病的发生无相关性。进一步亚组分析时发现,B血型和AB血型与糖尿病的关系在国内外人群间差异有统计学意义,这表明ABO血型系统与糖尿病发生风险的高低还与种族有关。而在A血型与糖尿病关系的敏感性分析中则发现,当剔除陈少华等[17]的研究后异质性明显减小,I2由原来的85.0%减小为56.0%。但是,剔除该研究后合并的效应量仍无统计学意义(OR=1.01,95%CI:0.91~1.12,P=0.85),森林图结果的方向也并未发生改变,出现该情况可能是由于该研究纳入的病例组和对照组人群的血型分布有很大差异,或者是由于该研究与其他研究纳入的病例组平均年龄、饮食习惯差别大所致。
本研究所纳入的各文献之间存在一定的异质性,其产生的原因可能是人群遗传背景差异、时间跨度太大、研究地区不同以及各医院和诊所的医疗技术水平不同。本研究也存在一些不足:(1)本文部分纳入研究没有提供年龄、性别等数据,因此不能对这两种混杂因素进行控制,容易对研究结果造成偏倚;(2)纳入研究的质量不尽相同,部分研究的发表时间相对较早且有的研究样本量较小,从而可能对分析结果产生一定影响;(3)在所有的研究类型中,对危险因素的研究最有说服力的是队列研究,而本文所纳入的研究类型均为病例-对照研究,这也会导致各种偏倚。
| [1] | 易向民, 李庆丰, 郭惠琼.糖化血红蛋白及糖化血清蛋白在妊娠糖尿病筛选诊断中的价值评估[J].国际检验医学杂志, 2010, 31:670-672. |
| [2] | Guariguata L, Whiting D R, Hambleton I, Beagley J, Linnenkamp U, Shaw J E. Global estimates of diabetes prevalence for 2013 and projections for 2035[J]. Diabetes Res Clin Pract, 2014, 103: 137-149. |
| [3] | 陈健发.ROC曲线分析糖化血红蛋白作为糖尿病诊断标准的应用[J].北方药学, 2015, 12:124-125. |
| [4] | 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2013年版)[J].中华内分泌代谢杂志, 2014, 30:893-942. |
| [5] | Qureshi M A, Bhatti R. Frequency of ABO blood groups among the diabetes mellitus type 2 patients[J]. J Coll Physicians Surg Pak, 2003, 13: 453-455. |
| [6] | 杨景儒.ABO血型系统与Ⅱ型糖尿病的关系[J].陕西医学杂志, 1996, 25:738-739. |
| [7] | 王一侠, 狄青平.ABO血型与非胰岛素依赖型糖尿病[J].中国行为医学科学, 1994, 3:101. |
| [8] | 孙 丽.糖尿病(Ⅱ型)与ABO血型系统的探讨[J].输血通讯, 1995, 4:11-12. |
| [9] | 纪 丽, 赵会英, 赵齐雄.Ⅱ型糖尿病与ABO血型的关系[J].河北医学, 1998, 4:66-67. |
| [10] | Jassim W E. Association of ABO blood group in Iraqis with hypercholesterolaemia, hypertension and diabetes mellitus[J]. East Mediterr Health J, 2012, 18: 888-891. |
| [11] | Kamil M, Al-Jamal H A, Yusoff N M. Association of ABO blood groups with diabetes mellitus [J]. Libyan J Med, 2010, 5: 1-4. |
| [12] | Fagherazzi G, Gusto G, Clavel-Chapelon F, Balkau B, Bonnet F. ABO and Rhesus blood groups and risk of type 2 diabetes: evidence from the large E3N cohort study[J]. Diabetologia, 2015, 58: 519-522. |
| [13] | 李 妮, 陈 晖, 唐 萍, 林 碧.ABO血型与2型糖尿病及糖尿病慢性血管并发症的关联分析[J].中国医师杂志, 1999, 1:20-22. |
| [14] | Wells G A, Shea B, O'Connell D, Peterson J, Welch V, Losos M, et al. The Newcastle-Ottawa Scale (NOS) for assessing the quality of nonrandomised studies in meta-analyses[EB/OL].[2013-07-30]. http://www.ohri.ca/programs/clinical_epidemiology/oxford.asp |
| [15] | 马春燕, 朱 玲, 宋喜贵, 石德红.Ⅱ型糖尿病与ABO血型关系的探讨[J].宁夏医学杂志, 1998, 20:305-306. |
| [16] | Lamba D L, Singha P, Chandra S. A study of diabetes in relation to blood groups and cholesterol levels[J]. Humangenetik, 1974, 23: 51-58. |
| [17] | 陈少华, 陈爱国, 冯福英, 郑宗富.ABO血型与高血压、糖尿病及哮喘的相关性探讨[J].中国优生与遗传杂志, 2003, 11:98, 139. |
| [18] | Abu-Bakare A, Enebe S A, Osamo N O. Blood group pattern in a Nigerian diabetic population [J]. Public Health, 1983, 97: 264-266. |
| [19] | Macafee A L. Blood groups and diabetes mellitus[J]. J Clin Pathol, 1964, 17: 39-41. |
| [20] | Buckwalter J A. Diabetes mellitus and the blood groups [J]. Diabetes, 1964, 13: 164-168. |
| [21] | Bener A, Yousafzai M T. The distribution of the ABO blood groups among diabetes mellitus patients in Qatar[J]. Niger J Clin Pract, 2014, 17: 565-568. |
| [22] | 徐 华, 张建耕, 邢荷香, 檀英霞, 章扬培.ABO血型与疾病的研究进展[J].中国输血杂志, 2008, 21: 220-222. |
| [23] | O'Donnell J, Laffan M A. The relationship between ABO histo-blood group, factor Ⅷ and von Willebrand factor[J]. Transfus Med, 2001, 11: 343-351. |
| [24] | He M, Wolpin B, Rexrode K, Manson J E, Rimm E, Hu F B, et al. ABO blood group and risk of coronary heart disease in two prospective cohort studies[J]. Arterioscler Thromb Vasc Biol, 2012, 32: 2314-2320. |
 2016, Vol. 37
2016, Vol. 37


