2. 上海交通大学附属上海市第一人民医院心超室, 上海 200080
2. Department of Echocardiography, Shanghai General Hospital, Shanghai Jiaotong University School of Medicine, Shanghai 200080, China
同种异体肾移植是终末期肾病(end-stage renal disease,ESRD)的最佳治疗方法。维持性血透的ESRD患者的急性冠脉综合征和心血管致死事件的发病率均很高[1]。新近研究发现,同种异体肾移植可降低ESRD患者发生心血管事件的风险[2]。但血液透析持续时间和移植时患者的年龄也是移植肾患者发生心血管事件的潜在危险因素[3]。因此,肾同种异体移植后,观察患者的动脉形态学变化并评估其僵硬度不仅直接影响移植肾的存活率,而且影响肾移植后患者心血管事件的发生率。本研究运用基于超声射频技术定量检测内中膜厚度(quality intima-media thickness,QIMT)软件测量移植肾患者的颈动脉结构参数并评估动脉形态学变化及其相关因素。
1 资料和方法 1.1 研究对象本研究为横断面研究。2014年3月至2015年12月期间于上海交通大学附属第一人民医院泌尿外科选择行肾移植术并进行术后随访的成年患者55例,和每周2~3次维持透析的ESRD患者63例。排除标准:患糖尿病、腹膜透析、未治疗的心脏疾病或高脂血症、脑梗死、恶性肿瘤、慢性肝炎和活动性感染者等。最终入选移植肾组患者31例和血液透析组(ERSD组)患者31例。移植肾组男20例、女11例,年龄25~70岁,平均(47.9±14.3)岁;所有肾移植患者均接受常规免疫抑制治疗;术前血液透析累积时间3~65个月,术后随访1~22年(鉴于肾移植随访周期为1~3个月,随机选取受试者2014年3月至2015年12月期间随访中的一次)。ERSD组男22例、女9例,年龄27~68岁,平均(50.3±17.9)岁,两组患者术前累积血液透析持续时间匹配。按年龄、性别以1∶2或1∶3进行匹配,筛选84例健康志愿者为对照组,男55例、女29例,年龄22~74 岁,平均(43.1±19.9)岁;尿常规、肾功能正常,无心脑血管事件,无肝病及结缔组织病活动期。所有研究对象检查当天停服降压药,24 h内禁止吸烟、饮酒或咖啡等。本研究经上海交通大学附属第一人民医院伦理委员会批准,所有受试者均签署知情同意书。
收集3组受试者的一般资料及患病史。高血压的诊断标准依据《中国高血压基层管理指南(2014年修订版)》[4];糖尿病诊断依据1999年世界卫生组织(WHO)诊断标准:任意血糖≥11.1 mmol/L或空腹血糖(FPG)≥7.0 mmol/L。所有受试者均在清晨空腹采集静脉血,检测FPG、三酰甘油(triglycerides,TG)、总胆固醇(total cholesterol,TC)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、血钙(calcium,Ca)、血磷(phosphorus,P);检测肾小球滤过率(estimated glomerular filtration rate,eGFR),采用MDRD公式估算。平静状态下测量受试者左侧肱动脉收缩压(systolic blood pressures,SBP)、舒张压(diastolic blood pressures,DBP)各3次,取平均值。
1.2 仪器与方法采用百胜Mylab Twice彩色多普勒超声诊断仪,探头LA523,频率4~13 MHz;内置超声射频技术QIMT分析软件。依据我们前期研究方法和结果[5~6]行颈总动脉结构及血流动力学检查(图 1):分别获取受试者的右颈总动脉内-中膜厚度(carotid intima-media thickness,CIMT)、右颈总动脉管径(common carotid arterial diameter,CCAD)、颈总动脉收缩峰值流速(peak systolic velocity,PSV)、舒张末期流速(end diastolic velocity,EDV)、平均血流速度(mean flow velocity,MFV)、搏动指数(pulsatility index,PI)和阻力指数(resistance index,RI)。
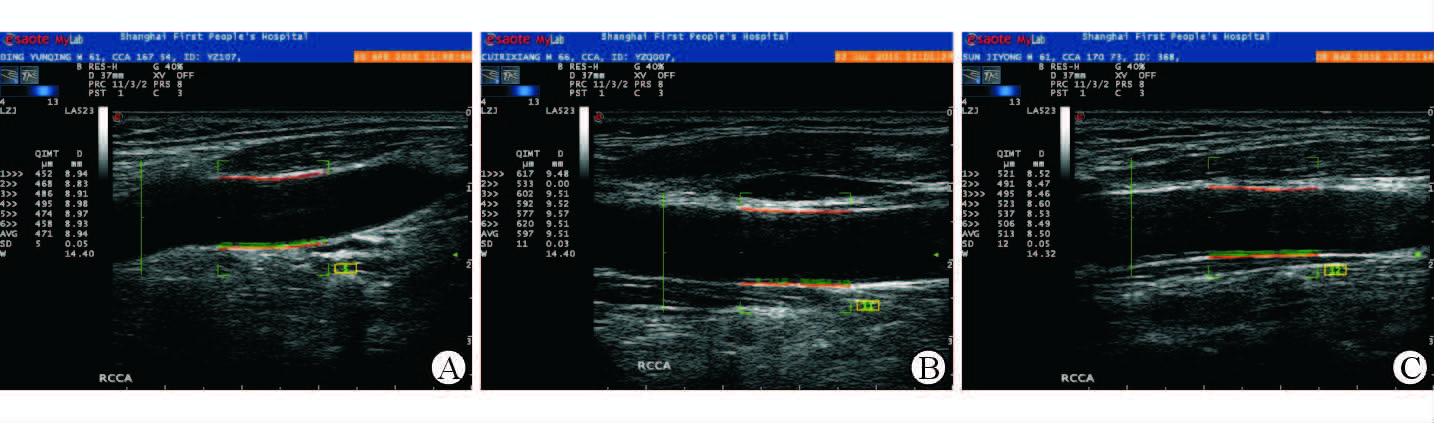
|
图 1 不同受试者颈总动脉超声射频技术分析图 Fig 1 The ultrasonic radio-frequency images of carotid arteries in different participants A: Male,61 years old,hemodialysis for 18 months,kidney transplant for 25 years. CIMT 471 μm,CCAD 8.9 mm; B: Male,65 years old,end-stage renal disease,hemodialysis for 36 months. CIMT 597 μm,CCAD 9.5 mm; C: Male,61 years old,healthy volunteer. CIMT 513 μm,CCAD 8.5 mm. CIMT: Carotid intima-media thickness; CCAD: Common carotid arterial diameter |
1.3 统计学处理
采用SPSS 13.0软件进行数据处理,计量资料均以x±s表示。3组间计量资料比较采用单因素方差分析;组间两两比较采用LSD-q检验,率比较采用χ2检验。相关性分析采用Pearson相关分析。采用多元线性回归分析,运用前进法(α入=0.05、α出=0.10)分析CIMT和CCAD的独立危险因素。检验水准(α)为0.05。
2 结 果 2.1 3组受试者的一般资料及生化指标比较3组受试者的性别、高血压构成比、年龄和身高差异均无统计学意义(P>0.05)。ERSD组和移植肾组患者的收缩压和舒张压均高于对照组(P<0.01),其中舒张压在ERSD组和移植肾组组间差异具有统计学意义(P<0.01)。ERSD组和移植肾组患者的自体肾eGFR均低于对照组(P<0.01)。3组受试者的TC、TG、HDL、LDL和FPG差异均无统计学意义(P>0.05)。ERSD组患者血P水平高于移植肾组和对照组(P<0.05,P<0.01)。见表 1。
|
|
表 1 3组受试者一般资料和生化指标比较 Tab 1 Comparison of clinical characteristics and biochemical results among three groups |
2.2 3组受试者颈总动脉结构及血流动力学参数比较
ESRD组患者的CIMT厚于移植肾组和对照组(P<0.05),而移植肾组与对照组相比差异无统计学意义(P>0.05)。ESRD组患者的CCAD较对照组增宽(P<0.01),而移植肾组与ESRD组、对照组相比差异均无统计学意义(P>0.05)。与对照组比较,移植肾组患者的PSV和PI均降低(P<0.01)。3组受试者的EDV、MFV和RI差异均无统计学意义(P>0.05)。见表 2。
|
|
表 2 3组受试者颈动脉结构及血流动力学参数比较 Tab 2 Comparison of carotid artery structures and hemodynamics among three groups |
2.3 CIMT和CCAD的影响因素分析
Pearson相关性分析和多元线性回归分析结果可见,年龄、体质量、RI和EDV与CIMT呈正相关,是CIMT的独立危险因素(P<0.01);而年龄、体质量、PI和SBP与CCAD呈正相关,是CCAD的独立危险因素(P<0.05)。年龄对CIMT和CCAD的影响权重均较大(标准回归系数β=0.641,0.513)。见表 3。
|
|
表 3 颈动脉参数与危险因素的多元线性回归分析 Tab 3 Multiple linear regression analysis of carotid parameters and influencing factors |
3 讨 论
同种异体肾移植、血液透析和腹膜透析是治疗ESRD的有效方法。两种透析方式的心血管源性的病死率均较高,一方面是因为钙磷紊乱、营养不良、脂质代谢异常、炎性反应等;而另一方面是与ESRD患者动脉硬化有关[7]。同种异体肾移植可有效改善患者的部分危险因素,降低患者的死亡率。但随着移植肾术后存活时间的延长,移植肾功能正常的受者死于心血管事件尤为突出,直接影响移植肾的长期存活率[8]。因此研究血液透析和移植肾患者大动脉的形态学变化及其相关因素,对移植肾功能正常受者发生心血管事件的探讨具有重要意义。
鉴于血液透析和腹膜透析对ESRD患者心血管系统的影响存在一定差异。本研究入选的移植肾患者前期均经过一段时期的维持性血液透析,且筛选的血液透析组患者的累积透析时间与肾移植组相匹配。CIMT和CCAD是动脉结构重构和硬化程度的重要指标,是公认的预测心血管事件和死亡率的强的、独立的指标。Nafar等[9]连续随访26例移植肾患者6个月,发现移植肾患者的CIMT均增厚。Mitsnefes等[10]观察了32例移植肾儿童患者,随访时间小于1年,也发现患者的CIMT较移植前更厚,且与SBP密切相关。但De Lima等[11]随访22例成人移植肾患者3年,发现移植肾患者的CIMT变薄;Suwelack等[12]的研究也支持该结果,发现变薄的CIMT与降低的血压密切相关。因此,移植肾患者的CIMT如何变化还存在一定的争议,但CIMT的高精度测量方法将更有利于观察移植肾患者CIMT的变化。本研究采用了一种较新的方法来测量CIMT,即基于超声射频技术检测一段(1~1.5 cm)颈动脉上30~50个取样点的CIMT厚度,随后取其平均值记为1次的CIMT厚度,连续测量6次后再取平均值来作为最终的CIMT厚度。该方法不仅测量精度可达微米,而且重复性也更高[13]。本研究发现ESRD患者的CIMT增厚、CCAD增宽。同种异体肾移植后,患者的CIMT减低,CCAD缩小,提示移植肾患者的颈动脉形态学结构可部分恢复,这与De Lima等[11]和Suwelack等[12]的研究结果一致。本研究进一步分析发现,年龄、体质量、SBP及部分血流动力学参数是CIMT和CCAD的独立危险因素,提示肾移植较持续性血液透析更有利于降低ESRD患者的心血管危险因素,减少心血管事件的发生。
研究发现,维持性血液透析患者的5年死亡率较高,其中50%死于心血管疾病[14]。最新的流行病学显示,维持血液透析患者存在一种“逆流行病学”(reverse epidemiology)现象,主要表现为高血压、高胆固醇血症、高体质量指数等反而具有更高生存优势[15]。造成该现象的原因一方面是与血液透析初期残肾功能下降过快、钙磷脂质代谢紊乱、慢性炎性反应等因素有关[16];另一方面,维持血液透析患者营养不良、贫血致心肌缺血、动脉硬化以及钙磷脂质代谢紊乱等进一步加速动脉硬化、加重心肌负荷,最终导致心血管事件的发生[17]。此外,动静脉“透析瘘管”的存在改变了心血管系统的血流动力学,加重了循环系统负荷,导致动脉内径代偿性扩张,降低了动脉的剪切应力,诱发动脉粥样硬化。因此,成功的同种异体肾移植不仅改善了血液透析患者的生活质量,还通过抑制炎症、恢复钙磷代谢、改善营养、消除肾衰源性等多个途径降低了患者发生心血管事件的危险因素。而且,肾移植后“透析瘘管”的关闭导致循环系统血流动力学恢复、动脉管径部分缩小和恢复、动脉剪切应力增加,进而抑制动脉硬化和促使部分血流功能改善,恢复了患者的大动脉形态学结构,降低心血管事件的发生[18]。
本研究还存在一定的局限性,如样本量较小。鉴于患者的CIMT和CCAD采用较新的超声射频技术进行检测,回访时间跨度有限,故实验设计未采取移植肾前后对照研究,使本研究的论证强度受到一定的影响。此外,CIMT和CCAD与年龄关系密切,两者与年龄的关系在移植肾前、后的变化需进一步探讨;自然人群中双侧颈动脉结构和功能存在差异,且动脉功能学参数较形态学参数变化更早[19]。这些关系在肾移植前、后是否存在或如何变化都有待于进一步研究。
综上所述,维持血透的ERSD患者CIMT增厚、CCAD增宽;肾移植后受者的CIMT变薄,CCAD缩窄。这些变化与患者年龄、体质量及部分血流动力学参数独立相关。成功的肾移植术后,受者的颈动脉形态学可部分改善或恢复正常。
| [1] | RYU D R, PARK J T, CHUNG J H, SONG E M, ROH S H, LEE J M, et al. A more appropriate cardiac troponin T level that can predict outcomes in end-stage renal disease patients with acute coronary syndrome[J]. Yonsei Med J, 2011, 52: 595–602. DOI: 10.3349/ymj.2011.52.4.595 |
| [2] | SUMIDA K, MOLNAR M Z, POTUKUCHI P K, THOMAS F, LU JL, JING J, et al. Association of slopes of estimated glomerular filtration rate with post-end-stage renal disease mortality in patients with advanced chronic kidney disease transitioning to dialysis[J]. Mayo Clin Proc, 2016, 91: 196–207. DOI: 10.1016/j.mayocp.2015.10.026 |
| [3] | LEBERKÜHNE L J, EBTEHAJ S, DIMOVA L G, DIKKERS A, DULLAART R P, BAKKER S J, et al. The predictive value of the antioxidative function of HDL for cardiovascular disease and graft failure in renal transplant recipients[J]. Atherosclerosis, 2016, 249: 181–185. DOI: 10.1016/j.atherosclerosis.2016.04.008 |
| [4] | 《中国高血压基层管理指南》修订委员会. 中国高血压基层管理指南(2014年修订版)[J]. 中华高血压杂志, 2015, 23: 24–43. |
| [5] | LI Z, DU L, WANG F, LUO X. Assessment of the arterial stiffness in patients with acute ischemic stroke using longitudinal elasticity modulus measurements obtained with Shear Wave Elastography[J]. Med Ultrason, 2016, 18: 182–189. DOI: 10.11152/mu.2013.2066.182.wav |
| [6] | LI Z J, LIU Y, DU L F, LUO X H. Evaluating arterial stiffness in type 2 diabetes patients using ultrasonic radiofrequency[J]. J Huazhong Univ Sci Technol[Med Sci], 2016, 36: 442–448. DOI: 10.1007/s11596-016-1606-7 |
| [7] | LAXTON M K. Peritoneal dialysis: an effective yet underused renal replacement therapy[J]. JAAPA, 2016, 29: 40–46. |
| [8] | ORIHUELA S, NIN M, SAN ROMÁN S, NOBOA O, CURI L, SILVARIÑO R, et al. Successful pregnancies in kidney transplant recipients: experience of the national kidney transplant program from uruguay[J]. Transplant Proc, 2016, 48: 643–645. DOI: 10.1016/j.transproceed.2016.03.020 |
| [9] | NAFAR M, KHATAMI F, KARDAVANI B, FARJAD R, POUR-REZA-GHOLI F, FIROOZAN A. Atherosclerosis after kidney transplantation: changes of intima-media thickness of carotids during early posttransplant period[J]. Urol J, 2007, 4: 105–110. |
| [10] | MITSNEFES M M, KIMBALL T R, WITT S A, GLASCOCK B J, KHOURY P R, DANIELS S R. Abnormal carotid artery structure and function in children and adolescents with successful renal transplantation[J]. Circulation, 2004, 110: 97–101. DOI: 10.1161/01.CIR.0000133412.53089.26 |
| [11] | DE LIMA J J, VIEIRA M L, VIVIANI L F, MEDEIROS C J, IANHEZ L E, KOPEL L, et al. Long-term impact of renal transplantation on carotid artery properties and on ventricular hypertrophy in end-stage renal failure patients[J]. Nephrol Dial Transplant, 2002, 17: 645–651. DOI: 10.1093/ndt/17.4.645 |
| [12] | SUWELACK B, GERHARDT U, WITTA J, RAHN K H, HOHAGE H. Effect of homocysteine on carotid intima-media thickness after renal transplantation[J]. Clin Transplant, 2000, 14: 555–560. DOI: 10.1034/j.1399-0012.2000.140607.x |
| [13] |
李朝军, 罗向红, 杜联芳, 苏一巾, 邵春娟. 用超声射频技术评价2型糖尿病患者双侧颈动脉硬化程度差异及相关因素[J]. 第二军医大学学报, 2014, 35: 1333–1336.
LI C J, LUO X H, DU L F, SU Y J, SHAO C J. Ultrasound radio-frequency in evaluating atherosclerosis degrees of bilateral common carotid arteries in patients with type 2 diabetes[J]. Acad J Sec Mil Med Univ, 2014, 35: 1333–1336. DOI: 10.3724/SP.J.1008.2014.01333 |
| [14] | LIN Y C, LIN Y C, HSU C Y, KAO C C, CHANG F C, CHEN T W, et al. Effect modifying role of serum calcium on mortality-predictability of PTH and alkaline phosphatase in hemodialysis patients: an investigation using data from the Taiwan renal registry data system from 2005 to 2012[J/OL]. PLoS One, 2015, 10: e0129737. doi: 10.1371/journal.pone.0129737. eCollection 2015. |
| [15] | BANSAL N, MCCULLOCH C E, RAHMAN M, KUSEK J W, ANDERSON A H, XIE D, et al. Blood pressure and risk of all-cause mortality in advanced chronic kidney disease and hemodialysis: the CRIC study[J]. Hypertension, 2015, 65: 93–100. DOI: 10.1161/HYPERTENSIONAHA.114.04334 |
| [16] | AFSHINNIA F, ZAKY Z S, METIREDDY M, SEGAL J H. Reverse epidemiology of blood pressure in peritoneal dialysis associated with dynamic deterioration of left ventricular function[J]. Perit Dial Int, 2016, 36: 154–162. DOI: 10.3747/pdi.2014.00264 |
| [17] | LI Z J, DU L F, LUO X H. Evaluation of ventricular-vascular coupling in patients with type 2 diabetes mellitus using 2-dimensional speckle tracking imaging[J]. J Huazhong Univ Sci Technol[Med Sci], 2014, 34: 929–934. DOI: 10.1007/s11596-014-1376-z |
| [18] | SENEVIRATNE A N, COLE J E, GODDARD M E, PARK I, MOHRI Z, SANSOM S, et al. Low shear stress induces M1 macrophage polarization in murine thin-cap atherosclerotic plaques[J]. J Mol Cell Cardiol, 2015, 89: 168–172. DOI: 10.1016/j.yjmcc.2015.10.034 |
| [19] | LUO X, YANG Y, CAO T, LI Z. Differences in left and right carotid intima-media thickness and the associated risk factors[J]. Clin Radiol, 2011, 66: 393–398. DOI: 10.1016/j.crad.2010.12.002 |
 2016, Vol. 37
2016, Vol. 37


