2. 上海市中西医结合医院医学影像科, 上海 200082;
3. 上海市中西医结合医院脉管科, 上海 200082
2. Department of Medical Imaging, Shanghai TCM-integrated Hospital, Shanghai 200082, China;
3. Department of Traditional Chinese Surgery, Shanghai TCM-Integrated Hospital, Shanghai 200082, China
糖尿病足是糖尿病的慢性并发症之一,是糖尿病患者致残、死亡的主要原因之一[1~2]。按照国际通用的糖尿病足Wagner分级法,糖尿病足隐性期是指Wagner 0级(即存在发生溃疡的危险因素,但尚未出现足部溃疡的糖尿病足)。该期患者症状隐匿,临床容易忽视。研究认为肌腱病变在糖尿病足的发生、发展中发挥着重要作用[3]。在糖尿病足尚未发生足部溃疡时可能已出现肌腱病变[4]。如果能通过影像学检查在糖尿病足隐性期发现足部肌腱病变,将有助于临床早期诊断、治疗糖尿病足。
足部肌腱病变检查以往主要采用超声和磁共振成像(magnetic resonance imaging,MRI)。近年来,随着CT软硬件技术的发展,多排螺旋CT (multi-slice spiral CT,MSCT) 已具有良好的图像分辨率和强大的后处理功能,通过曲面重建(curved planar reconstruction,CPR)、多平面重建(multi-planar reconstruction,MPR)及容积再现(volume rendering,VR)等后处理软件能直观立体的显示肌腱和周围组织。CT图像分辨率高于超声,能提供和MRI同样可靠的肌腱图像,而且CT能快速且大范围扫描的特点弥补了MRI肌腱扫描耗时长及扫描范围受线圈影响的缺点[5]。目前国内外尚未见有关糖尿病足隐性期肌腱病变的MSCT研究。本研究回顾性分析了63例经上海市中西医结合医院脉管科确诊为糖尿病足但尚未出现足部溃疡患者的临床及影像学资料,旨在提高对糖尿病足隐性期足部肌腱MSCT改变的认识,为临床早期诊治糖尿病足提供客观、有效的影像学依据。
1 资料和方法 1.1 一般资料搜集2011年1月至2013年12月间上海市中西医结合医院脉管科诊断为糖尿病足且尚未发生足部溃疡的患者63例,其中男性37例、女性26例,年龄45~86岁(中位年龄63岁)。63例患者2型糖尿病病史6~11年(中位病史8年),其中35例采用胰岛素治疗,28例口服降糖药治疗。选取同期血糖正常并与该组糖尿病足隐性期患者性别及体质量指数(body mass index,BMI)匹配的33例单侧下肢骨折患者的健侧下肢作为对照组,其中男性19例、女性14例,年龄48~82岁(中位年龄62岁)。
1.2 MSCT检查63例糖尿病足患者及33例正常对照者均行MSCT平扫。使用Toshiba Aqullion 64排螺旋CT扫描仪。扫描参数:管电压120 kV,管电流80 mAs,FOV 200 mm,重建间隔3 mm,层厚3 mm。患者取仰卧位,扫描范围从胫腓骨上段至足底。在VITER 2.0工作站上进行图像重组,采用的后处理技术包括VR、MPR及CPR。
足部肌腱中跟腱和足底腱膜是足部生物力学最重要的影响因素,这两根肌腱的解剖和功能改变是导致足部溃疡产生的重要原因[6]。因此,本研究以跟腱和足底腱膜为研究对象,结合横断面、MPR、CPR及VR图像进行综合评价。由2位有10年以上影像诊断经验的高年资医师共同阅片:(1) 分析肌腱影像学改变。评价肌腱的厚度、密度(CT值)和边缘情况,测量肌腱最厚处的厚度和测量密度最低处的CT值;(2) 观察邻近软组织、血管及骨骼的改变。
1.3 实验室检查糖尿病足患者的肌腱病变与持续高血糖有关[7]。为进一步明确足部肌腱改变与患者血糖值的相关性,研究分别检测了两组患者的空腹血糖及糖化血红蛋白。分析患者跟腱和足底腱膜的厚度、CT值与空腹血糖及糖化血红蛋白的相关性。采用德国ROCHE优越Ⅱ型血糖仪及试纸检测空腹血糖。采用Bio-Rad DiaSTAT血红蛋白A1c测定仪检测糖化血红蛋白。
1.4 统计学处理采用SPSS 17.0软件进行数据分析。用独立样本t检验比较两组跟腱、足底腱膜的厚度、CT值的差异。将糖尿病足组患者跟腱、足底腱膜的厚度、CT值分别与该组患者的空腹血糖及糖化血红蛋白进行相关性分析,相关系数│r│<0.4为低度相关,0.4≤│r│<0.7为中度相关,│r│≥0.7为高度相关。检验水准(α)为0.05。
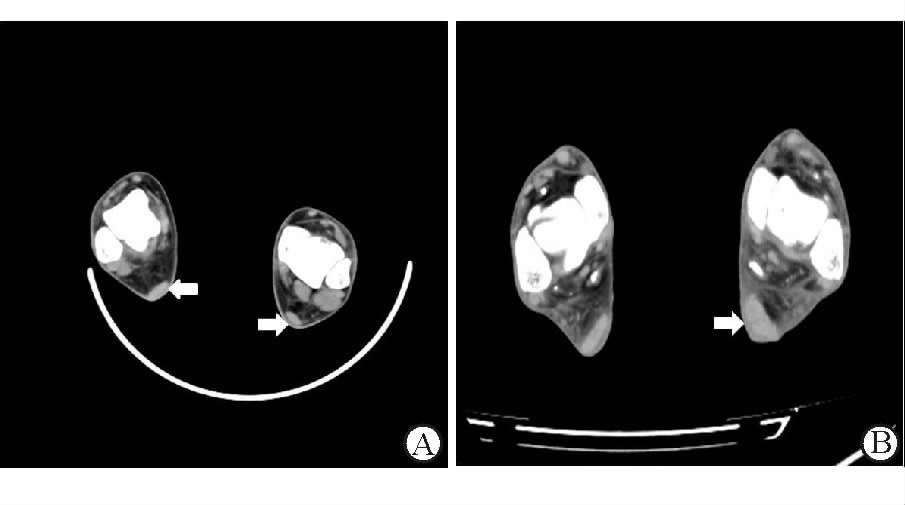
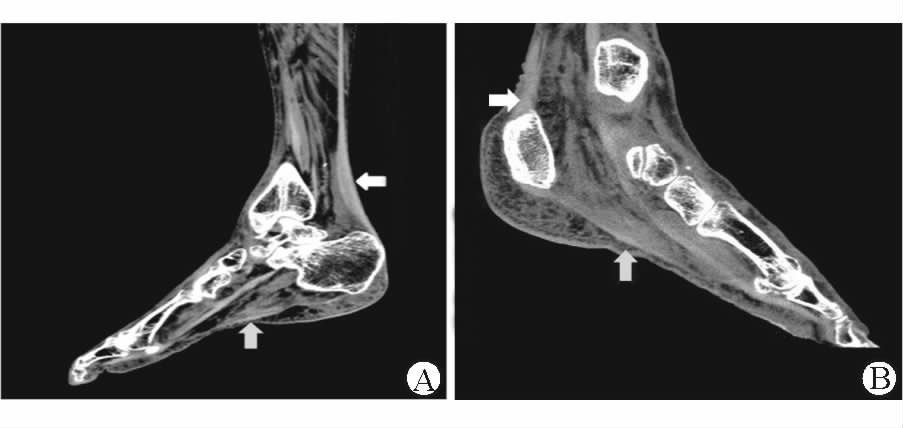
2 结 果 2.1 MSCT表现 2.1.1 肌腱厚度对照组患者跟腱连续性完整,厚度均匀(图 1A);糖尿病足组患者跟腱较对照组厚[(0.55±0.13) cm vs (0.47±0.06) cm],差异有统计学意义(t=3.157,P<0.05),其中41例跟腱局限性增厚、22例弥漫增厚(图 1B)。对照组患者足底腱膜连续性完整,厚度均匀;糖尿病足组患者足底腱膜较对照组厚[(0.24±0.08) cm vs (0.16±0.06) cm],差异有统计学意义(t=4.462,P<0.05),其中46例足底腱膜局限性增厚(图 2A)、17例弥漫增厚(图 2B)。
|
图 1 多排螺旋CT (MSCT)平扫横断面图 A: 对照组69岁男性患者,两侧跟腱(箭头)厚度相仿、密度均匀、边界清楚,邻近软组织未见明显异常; B: 糖尿病足组54岁男性患者,糖尿病病史6年,右侧跟腱密度均匀、边界清楚,左侧跟腱(箭头)增厚、密度均匀、边界模糊 |
|
图 2 多排螺旋CT (MSCT)平扫曲面重建图 A: 55岁男性糖尿病足患者,糖尿病病史8年,患者左侧跟腱(箭头)局限性增厚、密度不均匀、边界模糊,周围软组织弥漫肿胀;左侧足底腱膜局限性增厚(箭头)、密度不均匀、边界模糊,邻近足底皮下脂肪模糊,周围软组织弥漫肿胀; B: 69岁女性糖尿病足患者,糖尿病病史9年,患者右侧跟腱(箭头)弥漫增厚、密度不均匀、边界模糊,周围软组织肿胀;右侧足底腱膜弥漫增厚(箭头)、密度均匀、边界模糊,邻近足底皮下脂肪模糊,周围软组织弥漫肿胀 |
2.1.2 肌腱密度
33例对照组患者跟腱密度均匀。63例糖尿病足组患者中51例(80.95%)跟腱密度均匀,12例(19.05%)跟腱密度不均匀;有4例跟腱出现不同程度的钙化。糖尿病足组患者跟腱CT值低于对照组[(84.12±6.96) HU vs (87.64±6.47) HU],差异有统计学意义(t=2.176,P<0.05)。对照组患者足底腱膜密度均匀。糖尿病足组患者中47例(74.60%)足底腱膜密度均匀,16例(25.40%)密度不均匀,其中有2例足底腱膜出现不同程度的钙化。 糖尿病足组患者足底腱膜CT值低于对照组[(84.01±6.64) HU vs (88.24±5.53) HU],差异有统计学意义(t=2.815,P<0.05)。
2.1.3 肌腱边缘及周围软组织情况33例对照组患者跟腱及足底腱膜边界清楚,周围软组织未见异常。63例糖尿病足组患者中跟腱边界清楚的有6例(9.52%),边界模糊57例(90.48%);足底腱膜边界清楚3例(4.76%),边界模糊60例(95.24%)。糖尿病足组患者中有47例(占74.60%)出现肌腱周围软组织肿胀,其中16例软组织肿胀局限于跟腱周围,19例局限于足底腱膜周围,其余患者跟腱、足底腱膜周围均出现弥漫性软组织肿胀(图 2)。
2.2 足部肌腱改变与血糖的相关性糖尿病足组患者的空腹血糖值为(12.86±4.48) mmol/L,糖化血红蛋白百分比为(15.88±10.17)%。相关性分析显示,跟腱及足底腱膜厚度均与糖化血红蛋白呈高度正相关(r=0.812,r=0.719),而与血糖呈低度正相关(r=0.374,r=0.396);跟腱及足底腱膜CT值均与糖化血红蛋白呈高度负相关(r=―0.961,r=―0.938),而与血糖呈低度负相关(r=―0.256,r=―0.246)。
3 讨 论糖尿病是造成足部肌腱改变的主要原因,持续高血糖导致晚期糖基化终末产物(advanced glycation end-product,AGEs)过量积聚,引起胶原纤维交联、扭曲、重叠、结构紊乱,最终导致肌腱组织重构、肌腱增厚[8~10]。研究发现肌腱增厚会导致足部解剖及功能力学改变,进而使得足底软组织压力增高,进一步加剧肌腱增厚,最终导致足部溃疡产生[3]。本研究选择肌腱厚度作为评价糖尿病足肌腱影像学改变的指标之一,通过MSCT检查及统计学分析后发现,在尚未出现足部溃疡的糖尿病足隐性期患者中已出现跟腱和足底腱膜增厚。进一步研究糖尿病足隐性期患者足部肌腱厚度与患者空腹血糖和糖化血红蛋白的相关性,结果显示跟腱和足底腱膜厚度与患者空腹血糖的相关性较小,但是与患者糖化血红蛋白高度相关。这可能与糖尿病足肌腱病变是一个长期慢性高血糖的刺激过程,糖化血红蛋白较空腹血糖更能反映一段较长时期内患者血糖的变化有关[11]。本研究还发现,糖尿病足隐性期患者足部肌腱厚度与糖化血红蛋白呈正相关,即糖化血红蛋白越高的患者MSCT显示跟腱和足底腱膜越厚,这进一步证实了糖尿病足患者持续高血糖加重足部肌腱病变是一个恶性循环过程。
本研究发现糖尿病足隐性期患者增厚的跟腱和足底腱膜边缘模糊,周围软组织肿胀,这可能和局部炎症关系密切。炎症是造成糖尿病足溃疡、坏疽的主要危险因素[12]。在糖尿病足隐性期足部溃疡尚未出现时,足部炎症改变已经出现。由于足部浅层炎症早期抗炎效果较好,MSCT对糖尿病足隐性期患者足部肌腱及炎症情况的良好显示有助于临床早期诊断、治疗糖尿病足,预防足部溃疡、坏疽的发生。
本研究还分析了糖尿病足隐性期患者跟腱和足底腱膜的密度变化,结果显示糖尿病足组患者肌腱密度低于对照组患者,大部分跟腱和足底腱膜密度不均匀。肌腱密度减低、不均匀是肌腱变性坏死的影像学表现,这一征象提示在糖尿病足隐性期患者中已经存在足部肌腱变性、坏死改变,这证实了张磊等[4]的研究结果。统计分析糖尿病足隐性期患者肌腱密度与空腹血糖及糖化血红蛋白的相关性,发现隐性期患者跟腱、足底腱膜密度与患者空腹血糖的相关性较小,但是与患者糖化血红蛋白呈高度负相关,即糖化血红蛋白越高的患者MSCT显示跟腱和足底腱膜密度越低,提示足部肌腱变性坏死程度越重。
综上所述,MSCT能良好显示糖尿病足隐性期患者的足部肌腱改变,主要表现为肌腱增厚、密度减低、边界模糊,肌腱周围软组织肿胀。在糖尿病足隐性期,通过MSCT检查可正确评价患者足部肌腱改变,有助于临床早期诊断、治疗糖尿病足,预防足部溃疡、坏疽的发生,改善糖尿病足患者的预后。
| [1] | 李永恒, 何利平, 王椿, 刘关键, 陈大伟, 陈利鸿, 等. 糖尿病足危险因素分析[J]. 中华糖尿病杂志, 2012, 4: 155–158. |
| [2] | 费扬帆, 王椿, 陈大伟, 李永恒, 林双, 刘关键, 等. 住院糖尿病足患者截肢率与截肢危险因素分析[J]. 中华医学杂志, 2012, 92: 1686–1689. |
| [3] | LUU C A, LARSON E, RANKIN T M, PAPPALARDO J L, SLEPIAN M J, ARMSTRONG D G. Plantar fat grafting and tendon balancing for the diabetic foot ulcer in remission[J/OL]. Plast Reconstr Surg Glob Open, 2016, 4: e810. doi: 10.1097/GOX.0000000000000813. |
| [4] | 张磊, 刘立昌, 王义成, 曹烨民, 奚九一. 糖尿病足肌腱坏死隐性病变机制研究[J]. 中国糖尿病杂志, 2010, 18: 515–518. |
| [5] | OHASHI K, RESTREPO J M, EL-KHOURY G Y, BERBAUM K S. Peroneal tendon subluxation and dislocation: detection on volume-rendered images-initial experience[J]. Radiology, 2007, 242: 252–257. DOI: 10.1148/radiol.2421050921 |
| [6] | ABATE M, SCHIAVONE C, DI CARLO L, SALINI V. Achilles tendon and plantar fascia in recently diagnosed type Ⅱ diabetes: role of body mass index[J]. Clin Rheumatol, 2012, 31: 1109–1113. DOI: 10.1007/s10067-012-1955-y |
| [7] | ABATE M, SCHIAVONE C, SALINI V, ANDIA I. Occurrence of tendon pathologies in metabolic disorders[J]. Rheumatology (Oxford), 2013, 52: 599–608. DOI: 10.1093/rheumatology/kes395 |
| [8] | BATISTA F, NERY C, PINZUR M, MONTEIRO A C, DE SOUZA E F, FELIPPE F H, et al. Achilles tendinopathy in diabetes mellitus[J]. Foot Ankle Int, 2008, 29: 498–501. DOI: 10.3113/FAI.2008.0498 |
| [9] | DE OLIVEIRA R R, LEMOS A, DE CASTRO SILVEIRA P V, DA SILVA R J, DE MORAES S R A. Alterations of tendons in patients with diabetes mellitus: a systematic review[J]. Diabet Med, 2011, 28: 886–895. DOI: 10.1111/dme.2011.28.issue-8 |
| [10] | DE MAESENEER M, BOULET C, POULIART N, KICHOUH M, BULS N, VERHELLE F, et al. Assessment of the long head of the biceps tendon of the shoulder with 3T magnetic resonance arthrography and CT arthrography[J]. Eur J Radiol, 2012, 81: 934–939. DOI: 10.1016/j.ejrad.2011.01.121 |
| [11] | 鞠海兵, 舒子正, 李丽凤, 宋洁, 陈志娟, 阮兆娟, 等. 2型糖尿病患者不同时间血糖与糖化血红蛋白的相关性及其贡献[J]. 中华糖尿病杂志, 2014, 6: 32–36. |
| [12] | 许蕾, 钱鸿洁, 张杉杉, 顾雪明, 蔡慧丽, 顾俊义, 等. 不同程度感染的糖尿病足溃疡患者临床特点及预后分析[J]. 中华内分泌代谢杂志, 2013, 29: 116–119. |
 2016, Vol. 37
2016, Vol. 37


