2. 第二军医大学长海医院骨科, 上海 200433
2. Department of Orthopedics, Changhai Hospital, Second Military Medical University, Shanghai 200433, China
现代战争的武器杀伤力逐渐增大,而头盔和胸腹防护装置的发展也非常迅速, 战伤中四肢伤尤其是下肢伤的比例依然会增加[1]。尽早抢救、分级救治是我军战伤救治的总原则[2]。然而下肢手术救治中最常用的椎管内麻醉方法不仅增加了抗休克治疗的困难,还延长了伤员救治时间,不利于分台流水作业和分级后送等抢救。近年将超声等现代化手段运用到区域外周神经阻滞中的技术进展迅速,并且开始在野战麻醉与镇痛中得以应用[3-4]。本研究通过回顾总结第二军医大学长海医院麻醉科近期采用神经阻滞麻醉法对下肢胫腓骨开放性骨折患者的麻醉处理经验,模拟并探讨此技术在未来战伤分级救治麻醉镇痛中的应用。
1 资料和方法 1.1 病例资料选取2014年6月至2015年5月间第二军医大学长海医院收治的车祸、砸伤等单侧下肢开放性骨折拟接受急诊手术治疗的胫腓骨骨折创伤患者,按照麻醉方法将患者随机分为蛛网膜下隙阻滞复合硬膜外麻醉组(S组)和区域外周神经阻滞麻醉组(P组),进行相关比较。
1.2 麻醉方法所有患者入院后立即开放静脉予以输液抗休克,同时进行相关术前准备。S组患者入手术室后立即予以吸氧和继续输血、输液抗休克,当麻醉医师根据血压、心率和血常规等指标综合判断循环稳定后,在外科医师牵引协助下将患者体位由仰卧位变为侧卧位,实施蛛网膜下隙阻滞并予以硬膜外置管用于术中持续麻醉需求。蛛网膜下隙阻滞注射药物为等比重的0.75%布比卡因1.5~1.8 mL;硬膜外注射药物为0.5%罗哌卡因,根据患者麻醉平面和手术时间调节给药。手术后拔除硬膜外导管以利于术后抗凝,防止深静脉血栓。
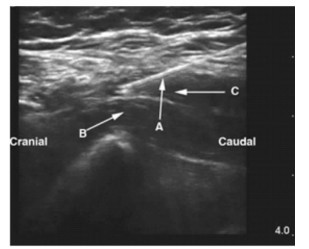
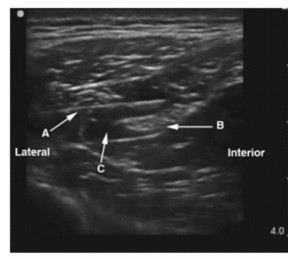
P组患者入手术室后立即接常规监护并予以吸氧和继续输血、输液抗休克,同时立即在超声引导下实施髂筋膜阻滞。具体方法:将超声探头垂直于腹股沟韧带置于腰大肌正上方,在超声引导下将0.375%罗哌卡因30 mL注入腹股沟韧带附近的髂筋膜下方髂腰肌的表面,使局麻药物自由扩散以同时阻滞股神经、股外侧皮神经和闭孔神经(图 1)。操作完毕后待患者伤部疼痛程度减轻,立即将下肢足部垫高,使腘窝部分悬空至少30 cm,使用超声探头从腘窝处寻找到胫神经后向头端滑动,找到坐骨神经主干,并且在高于止血带、远离手术消毒区域的位置使用超声引导技术将0.375%罗哌卡因30 mL注射到股骨上段的坐骨神经周围(图 2)。
|
图 1 髂筋膜阻滞超声图像 |
|
图 2 坐骨神经阻滞超声图像 Fig 2 Ultrasound image of sciatic nerve block |
两组患者都做好抢救局麻药物中毒的相关措施。所有推注局麻药物过程中均不断回抽以防止局麻药物入血,同时不断观察局麻药物中毒的相关指标(患者主诉、临床表现等)。如麻醉后效果不满意或患者呼吸、循环情况难以控制时,改为全身麻醉行气管插管继续进行手术并退出本研究。
药物注射后患者疼痛感消除,将体位改为手术要求的体位,消毒铺单进行手术。
1.3 手术方式主要采用外固定支架固定骨折部位,并对坏死组织进行彻底清创。
1.4 术后镇痛方式术后采用多模式镇痛,待患者主观感到疼痛后开始使用非类固醇类药物(帕瑞昔布钠40 mg静脉推注)予以镇痛,并根据镇痛效果决定是否加用阿片类镇痛药物(盐酸哌替啶50 mg肌注)。
1.5 观察指标记录两组患者的一般情况,检测入手术室后患者的平均动脉压、心率和红细胞比容。记录麻醉实施时间、从入手术室到手术切皮开始前耗费的时间、围手术期输液量、术中麻醉效果、麻醉手术中意外情况(呼吸循环抑制)发生率,以及从停止麻醉给药后到术后第1次使用镇痛药物时间。在术后第2天询问患者整体感受,进行视觉模拟评分(VAS),满意为0分,非常不满意为10分,由患者根据自己主观感受评分。
1.6 统计学处理组间定量资料采用SPSS 21.0软件进行非配对t检验。检验水准(α)为0.05。
2 结果S组和P组共计有58例胫腓骨开放性骨折患者接受了手术治疗,每组29例,其中S组1例女性患者由于腰麻后呼吸不稳定而改全身麻醉行气管插管退出研究。两组患者术前一般情况见表 1,各项指标间的差异无统计学意义。
术中情况见表 1。麻醉实施后,S组患者术中有20例(71%)麻醉后出现血压明显下降(低于入室基础值20%),需加大输液量和使用血管活性药物麻黄碱,甚至有2例患者需持续输注多巴胺以稳定循环功能。2例(7%)患者麻醉后主诉胸闷,阻滞平面升高到胸6以上,1例予以短暂(约20 min)面罩加压给氧辅助呼吸后症状缓解,1例(女性)直接改全身麻醉而退出研究。而P组患者中无一例在麻醉后发生低血压等循环不稳现象和(或)呼吸困难等症状。两组患者均无局麻药中毒情况发生。
|
|
表 1 患者术前一般资料及术中、术后情况 Tab 1 Pre-operative general data, intra-and post-operative situations of patients |
由表 1可见,P组患者从入手术室到切皮前的耗费时间短于S组(P < 0.01);麻醉期间输液量也少于S组患者(P < 0.01);术后P组患者要求使用镇痛药的时间比S组晚(P < 0.01);术后第2天回访患者,P组患者整体满意度高于S组(P < 0.01)。S组患者相对不满意的地方在于实施麻醉时由仰卧位变为侧卧位接受椎管内麻醉需要忍受剧烈疼痛;手术结束后数小时就感受到疼痛;导尿管的刺激引起不适感;术后需要平卧,不能马上进食;健康的下肢也被麻醉,不能自由活动。而P组患者则无上述主诉。
3 讨论下肢开放性损伤包括下肢火器战伤,是一种严重的创伤, 往往伴有不同程度的失血性休克[5-6]。在救治上,初期主要是稳定生命体征、抗休克、清创和固定骨折,进行分期处理、分级救治。因此本研究回顾处理的开放性骨折过程类似于战伤的处理过程。
传统的麻醉处理方式主要是稳定生命体征、抗休克,循环稳定后实施椎管内麻醉。如同本研究中S组处理方式,实施蛛网膜下隙阻滞复合硬膜外麻醉的麻醉方式。然而椎管内麻醉方式有以下缺点[7]:(1)安全性方面。阻滞平面以下的双下肢交感神经同时被阻滞,造成血管扩张,加重患者失血性休克的症状。本研究结果中S组71%的患者在麻醉后出现明显的血压下降,不能马上进行手术处理,需要加大输液量和使用血管活性药物。此外,由于个体差异和用药量调控问题,阻滞平面可能过高,影响患者的呼吸功能。这些问题在战伤麻醉处理中无疑会增加意外的风险和处理的复杂程度。(2)麻醉过程中的不适感明显。骨折患者需要由仰卧位变成侧卧位才能实施椎管内麻醉,这一体位变动过程让骨折患者体验到难以忍受的痛苦。本研究中S组25例患者在麻醉后2 d询问满意度时都会抱怨体位变动时的痛苦。患者受伤往往是一侧的下肢,然而椎管内麻醉技术同时麻醉双侧下肢,健康侧下肢也被麻醉而使活动受限,增加了患者的不适感。尽管近年来也有报道将单侧蛛网膜下隙阻滞技术应用于下肢手术,但单侧蛛网膜下隙阻滞的实用性仍有争议,主要是面临平面控制困难、不能保证健康侧肢体完全不受影响,同时要求麻醉完成后患者依然要保持侧卧姿势15~20 min,不能立即开始手术反而延长麻醉时间等问题[8]。另外由于椎管内麻醉会影响患者排尿功能,留置导尿管会增加患者的不适感觉。
近年来随着超声引导实施外周神经阻滞技术的发展,以美国为代表的军事强国已经开始探索将外周神经阻滞技术应用到战伤手术麻醉中,并于2005年报道了世界首例采用外周神经阻滞技术实施在战伤分级救治麻醉处理中的经验[4]。随后外周神经阻滞技术在战伤麻醉和镇痛中的应用得到进一步研究[9-10]。由本研究可发现,实施外周神经阻滞麻醉处理下肢开放性骨折患者其优势(与椎管内麻醉相比)主要体现在:(1)在安全性方面,不会影响患者交感神经功能,不会加重患者的休克症状,甚至可以在抗休克的同时实施神经阻滞。本研究观察到P组患者无一例实施麻醉后血压出现明显下降,需要加大输液量甚至使用血管活性药物处理的病例。P组患者平均输液量低于S组,同时由于节约了麻醉后处理低血压等抢救时间,P组患者麻醉后直接行消毒手术,从入手术室到手术开始切皮前的耗费时间要短于S组。(2)在麻醉操作舒适度方面,由于患者在仰卧位下就可以完成髂筋膜和坐骨神经的阻滞,避免了体位变动带来的骨折端痛苦,而且麻醉范围仅限于受伤侧肢体,健康侧肢体不受影响,不会影响排尿功能,不需要由于麻醉原因留置导尿管。(3)局麻药聚集在下肢外周神经周围的时间要远长于聚集在椎管内神经根周围的时间,因此术后P组患者的麻醉镇痛时间要长于S组,术后第一次使用镇痛药时间晚于S组。由于P组患者感知疼痛时间晚于S组,术后其疼痛程度低于S组。
综上,外周神经阻滞麻醉技术虽然具有依赖于超声等昂贵设备和需要专门训练才能掌握等弊端,但可以大大提高麻醉的安全性、减少麻醉处理时间和提高伤员围手术期的舒适性,有利于术后患者在安全、无痛的状态下康复或继续后送分级治疗,配合置管镇痛技术[5, 9]还会进一步提高野战麻醉镇痛的效率和效果,是未来野战和灾害救治中麻醉与镇痛技术的重要发展方向。
| [1] | GAWANDE A. Notes of a surgeon:casualties of war-military care for the wounded from Iraq and Afghanistan[J]. N Engl J Med, 2004, 351: 2471–2475. DOI: 10.1056/NEJMp048317 |
| [2] | 邓月仙, 陈千, 陈国良. 刍议未来高技术局部战争中军医的素质[J]. 中国医学伦理学, 2005, 18: 76–77. |
| [3] | 马宇, 万小健, 熊源长, 邓小明. 外周神经阻滞技术在未来战伤救护中的应用[J]. 人民军医, 2013, 56: 1395–1396. |
| [4] | BUCKENMAIER C C, MCKNIGHT G M, WINKLEY J V, BLECKNER L L, SHANNON C, KLEIN S M, et al. Continuous peripheral nerve block for battlefield anesthesia and evacuation[J]. Reg Anesth Pain Med, 2005, 30: 202–205. DOI: 10.1097/00115550-200503000-00012 |
| [5] | 蒋建新, 李磊. 战伤创伤救治新进展与展望[J]. 解放军医学杂志, 2010, 35: 781–784. |
| [6] | DOUCET J J, GALAMEAU M R, POTENZA B M, BANSAL V, LEE J G, SCHWARTZ A K, et al. Combat versus civilian open tibia fractures:the effect of blast mechanism on limb salvage[J]. J Trauma, 2011, 70: 1241–1247. DOI: 10.1097/TA.0b013e3182095b52 |
| [7] | 米勒.米勒麻醉学[M].曾因明, 邓小明, 译.北京:北京大学医学出版社, 2006:1671. |
| [8] | IMBELLONI L E. Spinal hemianesthesia:unilateral and posterior[J]. Anesth Essays Res, 2014, 8: 270–276. DOI: 10.4103/0259-1162.143108 |
| [9] | MERRIDEW G M. Field anesthesia training for the Australian defence force[J]. ADF Health, 2009, 10: 31–33. |
| [10] | STOJADINOVIC A, AUTON A, PEOPLES G E, MCKNIGHT G M, SHIELDS C, CROLL S M, et al. Responding to challenges in modern combat casualty care:innovative use of advanced regional anesthesia[J]. Pain Med, 2006, 7: 330–338. DOI: 10.1111/j.1526-4637.2006.00171.x |
 2016, Vol. 37
2016, Vol. 37


