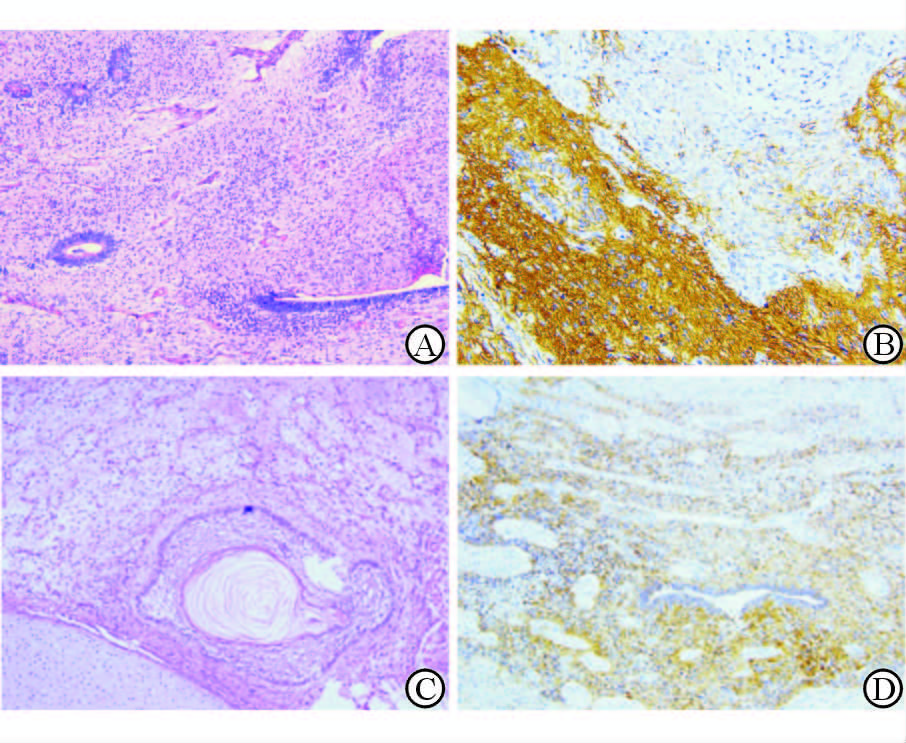
病例1为28岁女性患者,已婚已育,因“记忆力减退18 d,加重伴胡言乱语、意识减退1周”收入我院神经内科。患者入院前30 d前出现进行性的记忆力减退、幻听,进而出现哭闹、唱歌、手舞足蹈等异常行为,并伴有呕吐、发热、抽搐等症状。曾于当地医院检查脑电图未见癫癎间波,全腹部CT平扫示:盆腔巨大占位,考虑畸胎瘤可能。胸部CT提示:双肺炎症伴双侧胸腔积液。为进一步治疗于2015年6月18日至我院神经内科就诊,拟“颅内感染:继发性癫癎间 ,畸胎瘤?肺部感染”收入院。入院后检查:神志浅昏迷,言语不能;双侧瞳孔直接、间接对光反射均迟钝;眼泪多,口水多,四肢肌张力减弱,肌力不配合,颈软稍微抵抗,Kernig征(+)。血清肿瘤标记物CA125 119.8 U/mL,SCC-Ag 3.9 ng/mL,血清抗N-甲基-D-天冬氨酸(anti-N-methyl-D-aspartate,NMDA)受体抗体阳性,脑脊液抗NMDA受体抗体阳性。妇科超声检查提示:盆腔巨大混合性包块(约12 cm×9 cm),畸胎瘤可能。修正诊断:抗NMDA受体脑炎,畸胎瘤。入院后予以头孢曲松钠抗感染,更昔洛韦抗病毒,氯硝西泮、托吡酯控制癫癎间 发作,同时予以甲泼尼龙、丙种球蛋白、环磷酰胺免疫抑制,血浆置换2次。患者经治疗后无癫癎间 持续发作,但仍处于昏睡状态,治疗效果欠满意。经我院妇 产科、神经内科、麻醉科专家会诊后于2015年7月10日行全麻下剖腹探查术。术中见:左侧卵巢肿瘤,直径约25 cm,表面有破口,子宫大小正常,活动可,右侧卵巢表面见约2 cm×1.5 cm囊肿,双侧输卵管外观正常。故行左侧附件切除术+右侧卵巢囊肿剥除术+盆腔病灶多点活检术。术后病理示:(左侧卵巢)未成熟型畸胎瘤,病理组织学Ⅲ级(图 1A、1B)。术后继续抗感染、免疫抑制及预防癫癎间治疗。术后第1天,患者神志明显改善,可正确对答,部分记忆力恢复,病情逐日好转。因术中见左侧卵巢表面有破口且病理组织学Ⅲ级,故建议化疗,于术后第9天开始行BEP方案(博莱霉素+依托泊苷+顺铂)化疗,治疗5 d。患者术后第19天出院,出院时神志清楚,言语流利,记忆力恢复,四肢活动正常,未见不自主运动,出院后在当地医院定期化疗。术后随访6个月,患者无神经系统症状后遗症,全腹及盆腔CT扫描未见肿瘤复发,但未能进行相关抗体的复测随访。
|
图 1 病例1、2病理结果 A,B: 病例1的H-E染色 (A) 和免疫组化染色 (B) 结果; C,D: 病例2的H-E染色 (C) 和免疫组化染色 (D) 结果. Original magnification: ×100 (A),×200 (B,D),×400 (C) |
病例2为25岁女性患者,未婚,2015年8月13日因“下腹胀20余天”收入我院,肿瘤指标:AFP 48.6 ng/mL,CA125 50.4 U/mL,CA19-9 132.1 U/mL。 CT提示盆腔内巨大囊实性包块,大小约12 cm×14 cm,多房囊性改变。入院后于2015年8月17日在全麻下行右侧卵巢囊肿剥除术,术中冰冻病理示:(右卵巢)囊性成熟型畸胎瘤,术后病理示:右卵巢未成熟型畸胎瘤,病理组织学Ⅱ级(图 1C、1D)。2015年9月9日患者至我院再次行人工智能臂辅助腔镜下卵巢癌分期术(右侧附件切除术+左侧卵巢活检术+盆腔淋巴结清扫+腹主动脉旁淋巴结活检术),手术分期诊断为:右卵巢未成熟型畸胎瘤Ⅰa期,病理组织学Ⅱ级。患者补诉手术后1周因“失恋”出现意识错乱,记忆力减退,伴有面部及四肢不自主抽搐,继而精神异常症状逐渐加重,间歇性躁狂发作。查体示:神志清楚,精神萎靡,近记忆力、定向力减退,对答尚切题,体检欠合作,四肢肌力Ⅴ级,下肢腱反射减弱,双侧病理征(-)。血清抗NMDA受体抗体阳性,诊断为:抗NMDA受体脑炎。复查CA19-9及CA125均高于9月9日手术前水平,经患者家属同意后于2015年10月8日开始行BEP方案化疗。化疗结束后患者转至神经内科进一步治疗:予以甲泼尼龙冲击治疗,奥拉西坦营养神经,利培酮及奥氮平抗精神异常治疗,病情逐日好转。于2015年10月26日出院,出院后定期随访及化疗。患者经两次正规化疗后肿瘤标记物AFP、CA125、CA19-9均恢复正常,术后2个月时血清抗NMDA受体抗体IgG仍为阳性,2016年1月复查转为阴性。
2 讨 论 2.1 抗NMDA受体脑炎的病因及发病机制NMDA受体是一种重要的兴奋性神经迷质——谷氨酸的受体[1],NMDA受体激活作用于神经元,启动细胞免疫,产生NMDA受体抗体,从而引起抗NMDA受体脑炎并出现相应的临床表现[2]。目前学者们认为其发病机制主要是:(1)机体某一部位肿瘤发生可表达与大脑组织相同的NMDA受体,从而打破免疫平衡,引发中枢神经系统炎性疾病[4]。本组病例1患者接受手术治疗切除肿瘤后症状及体征迅速改善,可支持这一观点。(2)感染和遗传机制与抗NMDA受体脑炎发病相关[5]。病例1患者胸部CT提示双肺炎症。病例2患者在术后1周出现意识错乱、记忆力减退等精神症状,手术引起的炎性改变可能是该患者抗NMDA受体脑炎发病的诱因。
2.2 卵巢未成熟型畸胎瘤并发抗NMDA受体脑炎的临床表现及诊断抗NMDA受体脑炎可发生于各年龄段,年轻女性较多见,其临床表现多样,但通常会存在相对一致的临床过程[6]。首先表现为非特异性的类感染前驱症状如头疼、低热或胃肠道不适等,随后出现类似精神分裂的症状,继而出现癫癎间 发作、低通气、运动障碍或意识水平下降,逐渐认识到罹患器质性脑病变,部分病例可合并肿瘤表现。卵巢未成熟型畸胎瘤是起源于原始生殖细胞的少见肿瘤。Dalmau等[7]分析了100例抗NMDA受体脑炎病例,合并肿瘤有58例患者,其中35例为卵巢成熟型畸胎瘤,14例为卵巢未成熟型畸胎瘤,其余肿瘤发生于肺部、纵隔、睾丸等部位。我院2例患者临床表现与文献报道基本一致但也有不同,病例1患者首先表现出记忆减退和精神异常,约1周后表现出呕吐及低热感染症状,进而出现语言障碍、癫癎间 发作、运动障碍、意识丧失、自主神经症状等,病例2患者则在手术后才出现意识错乱、记忆力减退,伴有面部及四肢不自主抽搐等症状,表明病程的各阶段没有明确的先后顺序及界限。
卵巢未成熟型畸胎瘤的诊断需病理证实。抗NMDA受体脑炎尚无统一诊断标准,依据其特殊的临床表现及脑脊液和(或)血清抗NMDA受体抗体阳性即可诊断,其中脑脊液中抗NMDA受体抗体阳性更有意义,抗体滴度与患者症状严重程度成正相关性[8]。抗NMDA受体脑炎患者的头颅磁共振成像(MRI) 通常正常,脑电图常显示非特异性的慢波和混乱的电活动,有时可见脑电图的癫癎间 发作。
2.3 卵巢未成熟型畸胎瘤并发抗NMDA受体脑炎的治疗及预后免疫抑制治疗包括应用皮质类固醇激素制剂、静脉注射免疫球蛋白或血浆置换,此为一线治疗[9]。利妥昔单抗、环磷酰胺或两个共用的强化治疗则作为二线免疫治疗,药物血脑屏障透过率更高[10]。神经内科专家认为应尽早进行足量、足疗程的免疫球蛋白和激素免疫治疗,对于2周内即出现意识障碍及疗效不明显患者,1个月后可重复治疗。
抗NMDA受体脑炎合并有肿瘤的患者,减瘤手术可缓解其症状、提高治疗的有效性,与未行肿瘤切除手术的患者相比,尽早手术治疗能够缩短运动障碍和通气不足的持续时间[11]。对于年轻患者,应尽可能保留其生育功能,手术切除肿瘤后需定期随访以防复发。未成熟型畸胎瘤切除后,应根据病理分期酌情给予化疗,否则疾病复发或残余的病灶也可诱发神经系统症状,加用化疗可改善症状、控制疾病复发[12],最常见的化疗方案为BEP方案。查阅目前国内报道的10余例卵巢未成熟型畸胎瘤合并抗NMDA受体脑炎的病例,发现均因肿瘤分期早或患者经济条件受限等原因,未行化疗,故化疗对于患者疾病的影响仍需通过增加病例数进一步研究探讨。
卵巢未成熟型畸胎瘤的预后主要取决于组织学分级、临床分期,一般来说,组织学级别越高,生存率越低。抗NMDA受体脑炎是一种“危重但可治愈”的疾病,其治愈率在80%,少部分留有记忆力减退、行为轻度异常等症状,而病死率约4%[11]。部分危重死亡病例究其原因,是在早期表现出非特异性和多样性的特点,误诊为病毒性脑炎而仅采用抗感染及抗病毒治疗,待疗效不明显时才进一步行相关抗体检测,延误了治疗,预后差。此外,部分患者伴潜在肿瘤,在诊断为抗NMDA受体脑炎若干年后才罹患肺癌、畸胎瘤等,合并肿瘤患者需行外科手术切除肿瘤后才能获得较好的疗效。
综上所述,临床女性患者无明显诱因出现神经系统症状,在全面检查的同时需进行妇科相关检查,发现合并卵巢肿瘤的患者应考虑有神经系统脑病如抗NMDA受体脑炎可能,早期诊断及治疗尤其重要。
| [1] | 蒋志浩, 陶领钢, 李启斌. NMDA受体与精神分裂症的研究进展[J]. 北方药学 , 2014, 11 :64–65. |
| [2] | MOSCATO E H, PENG X, JAIN A, PARSONS T D, DALMAU J, BALICE-GORDON R J. Acute mechanisms underlying antibody effects in anti-N-methyl-D-aspartate receptor encephalitis[J]. Ann Neurol , 2014, 76 :108–109. DOI:10.1002/ana.24195 |
| [3] | DABNER M, MCCLUGGAGE W G, BUNDELL C, CARR A, LEUNG Y, SHARMAR R, et a1. Ovarian teratoma associated with anti-N-methyl D-aspartate receptor encephalitis: a report of 5 cases documenting prominent intratumoral lymphoid infiltrates[J]. Int J Gynecol Pathol , 2012, 31 :429–437. DOI:10.1097/PGP.0b013e31824a1de2 |
| [4] | SPMMELING C, SANTENS P. Anti-N-methyl-D-aspartate (anti-NMDA) receptor antibody encephalitis in a male adolescent with a large mediastinal teratoma[J]. J Child Neurol , 2014, 29 :688–690. DOI:10.1177/0883073813520499 |
| [5] | 乔娜娜, 孙若鹏. 抗N-甲基-D-天门冬氨酸受体脑炎的病因学[J]. 中国当代儿科杂志 , 2014, 16 :567–570. |
| [6] | BARRY H, BYRNE S, BARRETT E, MURPHY K C, COTTER D R. Anti-N-methyl-D-aspartate receptor encephalitis: review of clinical presentation,diagnosis and treatment[J]. BJPsych Bull , 2015, 39 :19–23. DOI:10.1192/pb.bp.113.045518 |
| [7] | DALMAU J, TVZVN E, WU H Y, MASJUAN J, ROSSI J E, VOLOSCHIN A, et al. Paraneoplastic anti-N-methyl-D-aspartate receptor encephalitis associated with ovarian teratoma[J]. Ann Neurol , 2007, 61 :25–36. DOI:10.1002/ana.v61:1 |
| [8] | POLLAK T A, MCCORMACKL R, PEAKMAN M, NICHOLSON T R, DAVID A S. Prevalence of anti-N-methyl-D-aspartate (NMDA) receptor antibodies in patients with schizophrenia and related psychoses: a systematic review and meta-analysis[J]. Psychol Med , 2014, 44 :2478–2487. |
| [9] | MATHIS S, PIN J C, PIERRE F, CIRON J, ILJICSOV A, LAMY M, et al. Anti-NMDA receptor encephalitis during pregnancy: a case report[J]. Medicine (Baltimore) , 2015, 94 :1–6. |
| [10] | 白莹莹, 韩雄, 袁丽品, 姚勇, 卢芬, 张钱林, 等. 抗N-甲基-D-天冬氨酸受体脑炎3例临床分析[J]. 中国实用神经疾病杂志 , 2014, 17 :44–46. |
| [11] | TITULAER M J, MCCRACKEN L, GABILONDO I, ARMANGUE T, GLASER C, IIZUKA T, et al. Treatment and prognostic factors for long-term outcome in patients with anti-NMDA receptor encephalitis: an observational cohort study[J]. Lancet Neurol , 2013, 12 :157–165. DOI:10.1016/S1474-4422(12)70310-1 |
| [12] | STEIN-WEXLER R, WOOTTON-GORGES S L, GRECO C M, BRUNBERG J A. Paraneoplastic limbic encephalitis in a teenage girl with an immature ovarian teratoma[J]. Pediatr Radiol , 2005, 35 :694–697. DOI:10.1007/s00247-005-1402-1 |
 2016, Vol. 37
2016, Vol. 37


