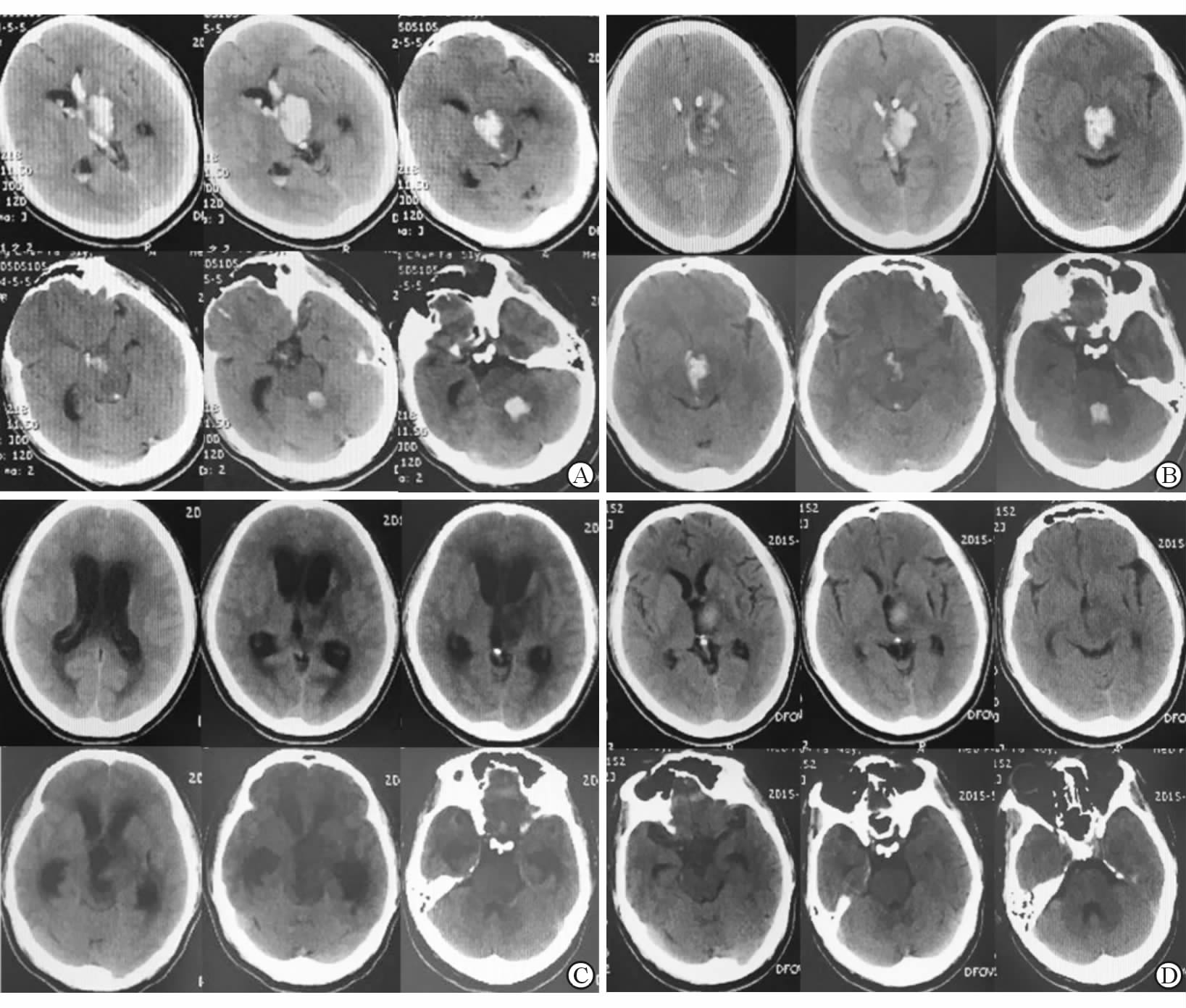
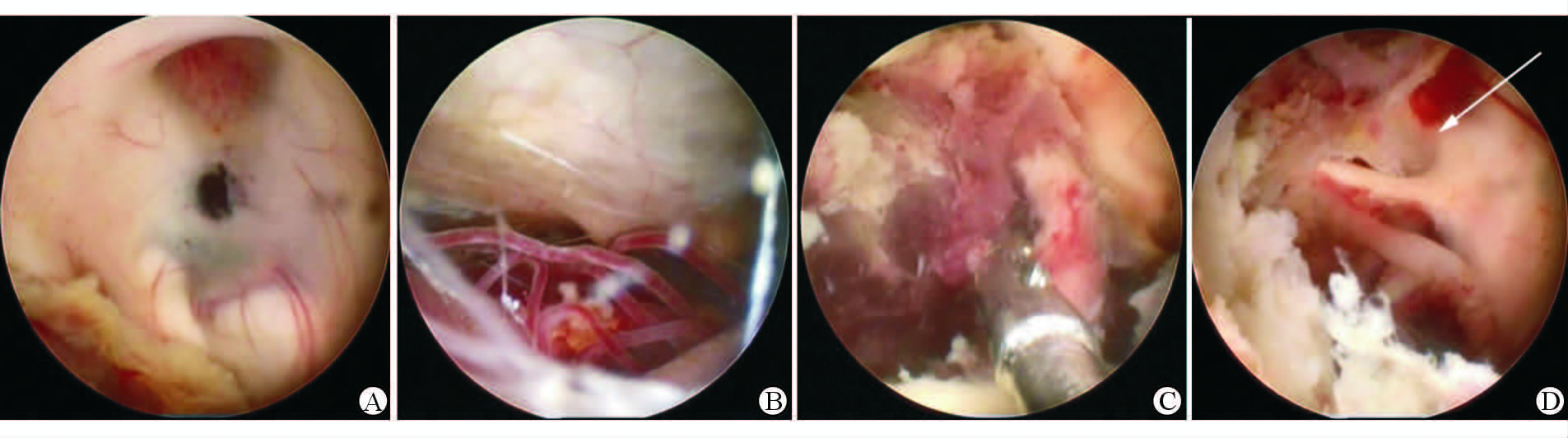
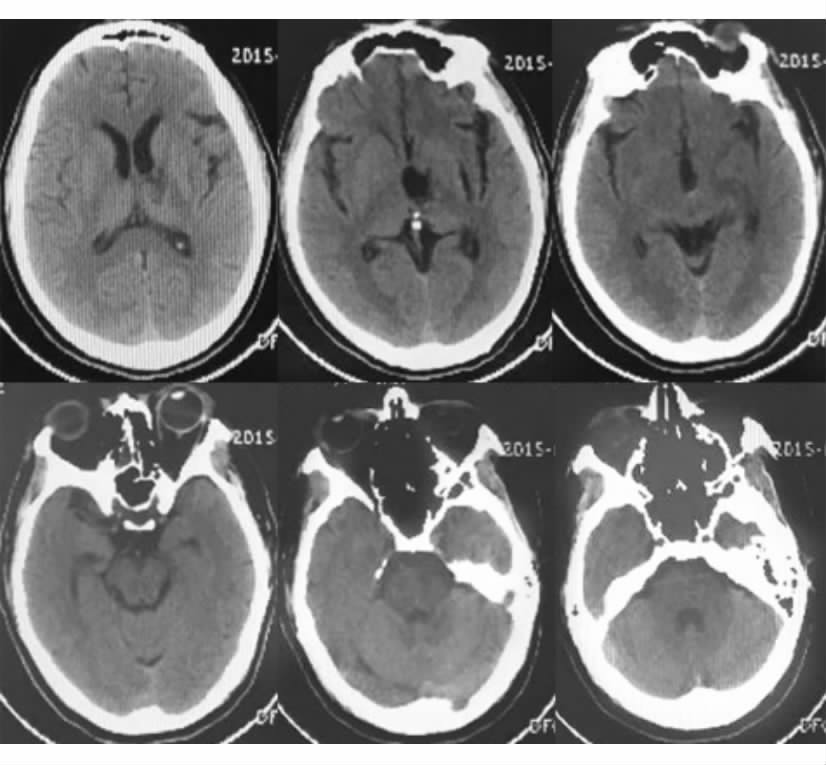
患者,男,42岁,因“突发意识不清5 h”入院。既往高血压史5年余,未规律服药,血压控制情况不详。查体:血压180/110 mmHg (1 mmHg=0.133 kPa),浅昏迷,左侧瞳孔3.5 mm,右侧瞳孔2.5 mm,光反射均未引出,双眼向右侧凝视,颈抵抗阳性,刺痛左侧肢体可定位,右侧肢体略屈曲。头颅CT示:左侧丘脑出血破入脑室(图 1A)。予急诊行双侧脑室钻孔引流术,手术顺利,术后复查CT引流管位置良好(图 1B),术后给予脱水、止血、抗感染等治疗,并予脑室内注射尿激酶,患者意识逐渐好转,分别于术后第2天、第10天拔除右侧及左侧引流管,第2次拔管前将引流管挂至外耳道上40 cm处24 h,可见脑脊液搏动良好,仅引流出脑脊液20 mL。术后1~9 d的引流量分别为165、180、100、130、170、140、185、170、110 mL。术后第18天复查CT可见左丘脑血肿吸收期(图 1C)。术后3周患者出院,当时患者为嗜睡状态,可简单言语,于当日回当地医院继续治疗。在当地医院治疗1 d后患者突发昏迷,给予保守治疗无效,再次来我院就诊。查体:浅昏迷,刺痛左侧肢体可定位,右侧肢体略屈曲;头颅CT示:左丘脑出血吸收期,幕上脑积水(图 1D)。予急诊行内镜下三脑室底造瘘+脑室血肿清除术。术中见三脑室内有机化血凝块,行三脑室底造瘘术(endoscopic third ventriculostomy,ETV;图 2A、图 2B),然后向后观察可见机化血凝块完全堵塞中脑导水管入口,予清除部分血凝块后,显露导水管口(图 2C、图 2D),留置脑室引流管,手术结束。术后患者意识逐渐好转,3 d后拔除引流管,1周后复查CT可见幕上积水消失,脑室大小恢复正常(图 3)。
|
图 1 第1次住院及第2次入院时CT A: 第1次入院头颅CT示左侧丘脑出血破入脑室,侧脑室稍扩张;B: 钻孔引流术后CT可见引流管位置良好;C: 钻孔术后第18天复查CT示左丘脑血肿吸收期;D: 第2次入院时CT示左丘脑出血吸收期,幕上脑积水 |
|
图 2 三脑室底造瘘术中情况 A:在三脑室底漏斗和乳头体之间造瘘;B:打开Liliequist 膜,可见鞍背及脚间池内结构;C:清除三脑室内机化血凝块;D:中脑导水管口显露(白色箭头示) |
|
图 3 三脑室底造瘘术后1周复查CT可见幕上积水消失,脑室大小恢复正常 |
脑室出血(intraventricular hemorrhage,IVH)常引起脑脊液循环通路受阻,致脑室系统扩张,目前临床常采用单侧或双侧脑室外引流术(extra ventricular drainage,EVD)治疗IVH[1]。对于丘脑出血并发的IVH,常因血肿压迫三脑室及中脑导水管开口,导致引流管拔除困难;而长期脑室外引流极易并发颅内感染,成为该类患者死亡的首要原因。研究者对于伴有脑室扩张的IVH患者(脑实质内血肿30~60 mL)提出了一种新型手术方式:急诊行双侧额部钻孔,原发出血侧行EVD,并尽可能在内镜下清除脑室内积血;对侧行ETV[2, 3]。患者术后仅需EVD 3 d可有效避免术后长期带管而导致的颅内感染,而早期ETV还可有效防止后期脑积水的发生。且该手术方式与传统的双侧EVD同为微创钻孔手术,并无明显扩大手术创伤。Longatti等[2]对25例并发脑室扩张的IVH患者实行了该术式,获得了良好效果。
本例患者经长时间EVD后虽病情有所好转,但拔管后再次出现急性梗阻性脑积水,保守治疗无效而不得不再次手术。反思,本患者如第1次入院即行ETV+EVD,则可避免继发的脑损害及二次手术,更早得到康复。另外本例患者脑室积血较多,术前三、四脑室铸型,脑室钻孔引流术后每日引流量偏小,脑积水的发生也可能与此有关。
因此,对于并发脑室扩张的IVH患者,尤其是脑实质内血肿量较小的患者,一期行ETV+EVD,并术中在内镜下尽量清除脑室内积血应作为其首选的治疗方法;若行脑室钻孔引流术,应注意根据脑室积血多少调整脑脊液引流量。
| [1] | Gaberel T, Magheru C, Parienti J J, Huttner H B, Vivien D, Emery E.Intraventricular fibrinolysis versus external ventricular drainage alone in intraventricular hemorrhage: a meta-analysis[J].Stroke,2011,42:2776-2781. |
| [2] | Longatti P, Fiorindi A, Martinuzzi A.Neuroendoscopic aspiration of hematocephalus totalis: technical note[J].Neurosurgery,2005,57(4 Suppl):E409. |
| [3] | Horváth Z, Veto F, Balás I, K vér F, Dóczi T.Biportal endoscopic removal of a primary intraventricular hematoma: case report[J].Minim Invasive Neurosurg, 2000,43:4-8. |
 2016, Vol. 37
2016, Vol. 37


