2. 第二军医大学长海医院影像医学科, 上海 200433
2. Department of Medical Imaging, Changhai Hospital, Second Military Medical University, Shanghai 200433, China
Co-first authors.
前列腺穿刺活检是临床诊断前列腺癌的主要手段,目前活检方案主要为12点经直肠引导下前列腺系统穿刺活检术,穿刺阳性率约为32.4%[1]。如何进一步提高前列腺穿刺活检的阳性率和准确性对前列腺癌的诊断和治疗非常重要。Marks等[2]采用磁共振超声(MR-US)融合前列腺穿刺技术明显提高前列腺癌阳性率,但该系统需特殊设备和专用融合软件,穿刺成本高,不易普及。本研究尝试采用磁共振成像(magnetic resonance imaging,MRI)分区定位联合经直肠B超引导对可疑前列腺癌患者进行前列腺穿刺活检,取得初步成效。 1 资料和方法 1.1 一般资料 2013年8月至2014年8月,我院收治的因前列腺特异抗原(prostate specific antigen,PSA)升高(PSA>4 ng/mL)而直肠指检阴性,临床怀疑前列腺癌的患者50例。所有患者均接受前列腺穿刺活检,穿刺前行前列腺MRI检查并行12分区,对可疑区域进行标注。患者年龄50~79岁,平均(65.6±10.2)岁,PSA 4.5~25.6 ng/mL。 1.2 MRI分区及标识
常规MRI扫描序列包括前列腺轴位、矢状位、冠状位三方位2-D T2WI 快速自旋回波 (TSE)序列扫描,DWI扫描序列。前列腺扫描定位时,对扫描层面方向进行调整,使得扫描方向与前列腺穿刺进针方向层面平行,再根据临床系统12针穿刺对MRI前列腺进行12分区。通过MRI读片,对可疑区域进行标识。见图 1。
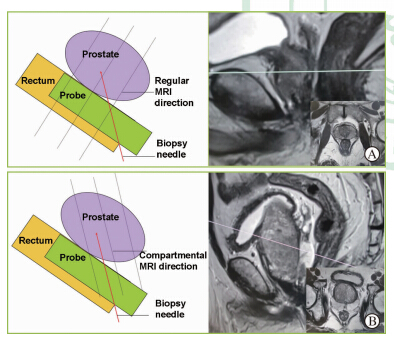 | 图 1 MRI常规及调整扫描序列后示意及影像图 Fig 1 Regular and compartmental MRI scan guiding biopsy under the same direction with scanning A: Regular MRI scanning; B: Compartmental MRI scanning to guide the biopsy under the same direction with the scanning |
使用BK彩色超声诊断仪,探头频率10 MHz,配有专用穿刺引导器,美国Bard公司自动弹射式活检枪,18 Gbard活检钳。患者术前常规肠道药物准备3 d,穿刺当天晨起及穿刺前使用开塞露进行肠道准备,取左侧胸膝卧位,常规消毒、铺单,先用直肠超声探头在二维灰阶图像上仔细观察前列腺大小、形态、结构,在矢状位明确MRI 12分区及超声定位下对前列腺先行系统12针前列腺穿刺(图 2),然后再对每个分区可疑位点增加1针穿刺,穿刺标本用10%甲醛固定后送病理检查。穿刺患者术后常规口服抗生素3 d。
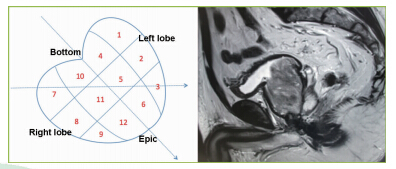 | 图 2 MRI分区联合经直肠B超下前列腺穿刺示意及影像图 Fig 2 Biopsy guided by ultrasound combined with compartmental MRI scanning |
采用SPSS 18.0统计软件,统计传统穿刺及联合穿刺法前列腺癌穿刺阳性率,两样本率的比较采用 χ2检验,检验水准(α)为0.05。 2 结 果 2.1 穿刺效果
50例患者均顺利完成MRI分区联合经直肠超声引导前列腺穿刺活检,共穿刺713针,前列腺组织标本取材良好。病理诊断前列腺癌21例,检出率42.0%;其中如果仅采用传统12针前列腺穿刺活检,则检出前列腺癌阳性例数18例,检出率36.0%;MRI分区可疑区域穿刺检出前列腺癌3例(14.3%)。联合穿刺阳性率高于传统穿刺法,差异有统计学意义(P<0.05)。 2.2 并发症发生率 穿刺并发症主要有血尿5例(10.0%),大便带血13例(26.0%),发热1例(2.0%)。无前列腺脓肿、尿潴留、败血症等严重并发症。 3 讨 论
经直肠超声引导的前列腺穿刺活检作为确诊前列腺癌的重要手段已得到广泛应用,如何提高前列腺穿刺的阳性率是目前关注的重点。目前常用的系统穿刺法为12点穿刺法,即在前列腺两侧旁正中线的矢状面上,分别于前列腺基底部、中间部及尖部各穿刺点共6针,同时在前列腺外周带底部、中部、尖部穿刺点6针。该方法明显增加了前列腺穿刺的阳性率,因为70%~80%的前列腺癌发生在前列腺外周带[3]。而后期的多点穿刺或饱和穿刺法的出现有较高的前列腺检出率。但该法并不适合首次活检患者,因为这些穿刺方法与12点穿刺法相比并不能提高前列腺癌的检出率,患者需接受麻醉或更多的穿刺针数,因此只有对那些其他检查发现或高度怀疑前列腺癌的区域可进行增加穿刺点数穿刺。
影像技术的发展提高了前列腺穿刺活检阳性率,提高了前列腺癌定位的准确性,为靶向穿刺提供了可能,如超声影像技术中的彩色多普勒超声、能量多普勒超声、超声造影、三维超声、超声弹性成像等[4]。MRI具有较好的软组织对比度,T2WI可清楚显示前列腺解剖结构及周围组织结构。随着MRI技术的发展,功能成像在前列腺癌诊断中的作用也越来越重要,可以从组织血供、组织结构及代谢方面去鉴别良恶性组织,对前列腺癌定位具有很高准确性。因此,为了提高前列腺活检的准确性,MRI逐渐开始用于前列腺癌可疑区域的指导穿刺。Sciarra等[5]将可疑前列腺癌患者分成常规穿刺及联合MRI靶向穿刺两组,结果提示联合MRI靶向穿刺组前列腺癌检出率45.5%高于常规穿刺组24.4%。Park等[6]研究应用3.0 T DWI联合T2WI对43例初次穿刺阴性的可疑前列腺癌患者进行穿刺活检,检出率为39.5%,DWI和T2WI提供了病变的定位信息,可提高病变的检出率和减少穿刺针数。由于前列腺癌结节与增生结节在超声成像中不能区分开来,这就要求我们将MRI病灶定位与超声成像定位统一起来,并且要求MRI扫描层面的定位与超声引导下穿刺平面平行,这样穿刺的准确性会更高。许多学者将MRI与超声图像进行融合,并进行实时引导穿刺活检,减少了进针次数和穿刺带来的不良反应[7, 8],但由于其操作过程复杂、费用较高,并且需要专门的融合软件和设备,在临床中未能普遍应用。
本研究在系统12点穿刺的基础上结合MRI分区定位的优势,即通过MRI检测并进行12分区,使该分区与经直肠B超引导12点穿刺方向、区域相同,增加了前列腺癌可疑区域的穿刺点,提高了穿刺阳性率,从而减少前列腺癌漏诊率。如果本组仅用系统12点穿刺法,将有3例前列腺癌患者漏诊(14.3%,3/21)。同时该穿刺方法并不增加并发症的发生,仅有血尿5例,大便带血13例,发热1例,无前列腺脓肿、尿潴留、败血症等严重并发症。
综上所述,MRI分区定位联合经直肠B超引导前列腺穿刺活检法,穿刺针数覆盖前列腺整个区域,可疑区域定位准确,操作简单,安全可靠,明显提高前列腺癌穿刺阳性率,且不增加并发症发生率,是诊断前列腺癌的可靠办法,值得进一步研究以应用于临床。
| [1] | 山刚志,金 杰,郭应禄.不同前列腺穿刺活检方案检出前列腺癌的比较[J].中华泌尿外科杂志,2006,27:40-42. |
| [2] | Marks L, Young S, Natarajan S. MRI-ultrasound fusion for guidance of targeted prostate biopsy[J].Curr Opin Urol,2013,23:43-50. |
| [3] | 王文营,邵 强,杜林栋.超声引导前列腺12针系统穿刺活检术[J].中华泌尿外科杂志,2005,26:270-273. |
| [4] | 付 帅,唐宇哲,张明博,唐 杰.超声弹性成像技术在诊断前列腺疾病中的应用进展[J].中华医学超声杂志,2014,11:185-187. |
| [5] | Sciarra A, Panebianco V, Ciccariello M, Salciccia S, Cattarino S, Lisi D, et al. Value of magnetic resonance spectroscopy imaging and dynamic contrast-enhanced imaging for detecting prostate cancer foci in men with prior negative biopsy[J]. Clin Cancer Res,2010,16:1875-1883. |
| [6] | Park B K, Lee H M, Kim C K, Choi H Y, Park J W. Lesion localization in patients with a previous negative transrectal ultrasound biopsy and persistently elevated prostate specific antigen level using diffusion-weighted imaging at three Tesla before rebiopsy[J]. Invest Radiol, 2008,43:789-793. |
| [7] | Singh A K, Kruecker J, Xu S, Glossop N, Guion P, Ullman K, et al. Initial clinical experience with real-time transrectal ultrasonography-magnetic resonance imaging fusion-guided prostate biopsy[J].BJU Int,2008, 101: 841-845. |
| [8] | Xu S, Kruecker J, Turkbey B, Glossop N, Guion P, Ullman K, et al. Real-time MRI-TRUS fusion for guidance of targeted prostate biopsies[J]. Comput Aided Surg,2008,13:255-264. |
 2015, Vol. 36
2015, Vol. 36


