2. 解放军203医院泌尿外科, 齐齐哈尔 161000
2. Department of Urology, No. 203 Hospital of PLA, Qiqihar 161000, Heilongjiang, China
患者男性,46岁。10年前发现左腘窝一鸽卵大小肿物,无不适感。近日肿物逐渐增大伴左小腿麻木、疼痛和感觉异常等症状,门诊以“左腘窝囊肿”收入院。体格检查:左腘窝偏上方可触及包块,质坚韧、界限清晰,纵向移动度弱,横向移动度较大,屈膝时包块变小,有压痛,疼痛向四周放射,膝关节活动自如。超声影像检查显示:左侧腘窝偏上方皮下可见一实性混合回声团块,边缘区域回声较低,中央区域回声较强,具有波纹状表现。肿块包膜较厚,因受超声探头大小影响,包块的上、下极未能同时显示,但包块总体界限清晰,包膜光滑,呈橄榄核样表现。肿块后方未见明显回声衰减。彩色多普勒超声血流图显示:肿物内部可见星点状血流信号(图 1)。行手术切除,术中见:腓总神经外膜生长一大小约3 cm×3 cm黄色实性肿物,有完整被膜,部分神经纤维长入肿物内(图 2)。沿肿物外膜钝性分离神经后给予完整切除。术后病理光镜下见瘤细胞呈梭形,细胞间界限不清,部分瘤细胞排列呈栅栏状或不完全的旋涡状(图 3),诊断:左腘窝神经鞘瘤。
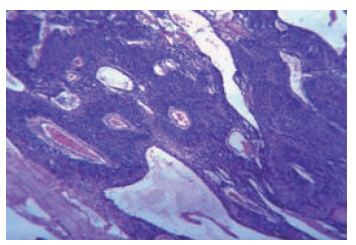 | 图 1 超声影像显示实性混合回声团块,内部可见星点状血流信号 |
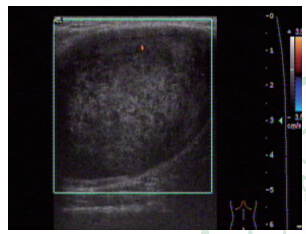 | 图 2 腘窝神经鞘瘤术中大体图 |
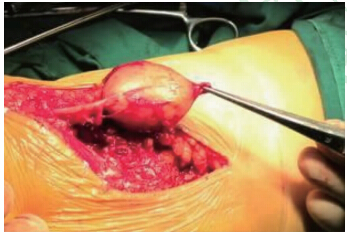 | 图 3 腘窝神经鞘瘤镜下病理图 |
腘窝部肿物分为囊性和实性两大类,尤以囊性多见。腘窝囊肿可分为先天性和继发性,后者常继发于某些关节疾病,如骨性关节炎、类风湿性关节炎、游离体、半月板撕裂、前交叉韧带撕裂、关节内感染及关节内创伤等[1]。腘窝实性肿物相对少见,分为神经源性和非神经源性两类。神经鞘瘤是来源于神经鞘细胞的良性肿瘤,可单发或多发于身体任何部位的神经干或神经根。临床上多发生于颅内、纵隔和椎管,而发生于腘窝处则极为罕见[2, 3]。
腘窝肿物首先要区分囊性与实性。超声检查可实时动态观察且可重复操作,对于腘窝病变诊断的准确性、敏感性及特异性较高,可为诊断及鉴别诊断提供重要线索,因而成为影像学检查首选方法。在声像图上,囊性肿物内部主要以无回声为主,实性肿物根据其内部组织不同可表现为等回声、低回声、略高回声以及不均质回声等特点。确定为实性肿物后,通过体格检查及影像学手段相结合的方法鉴别出肿物是否为神经系统来源,为临床治疗提供进一步完整细致的信息。临床上,神经鞘瘤可压迫周围神经,故可引起麻木、疼痛及触电感等神经受累症状,这是区别于腘窝囊肿及其他非神经源性肿物的显著特征。另有报道称有经验的医生利用高频超声有时能够探查到肿瘤两端呈低回声的尾状神经回声,此时则基本上可以明确肿物来源于神经[4]。
腘窝囊肿与神经鞘瘤各自具有较为明显的超声表现,现总结如下:(1)位置不同。腘窝囊肿实质为膨胀的腓肠肌半膜肌的滑囊,故其位置应靠近腘窝区内侧偏下方;神经鞘瘤多位于股二头肌内侧坐骨神经走行处,故其位置一般位于腘窝内侧偏上方。(2)形状不同。腘窝囊肿多呈椭圆形或茄形,体积偏大者可向腘窝上下方延伸,超声可动态显示其是否与关节腔相通;神经鞘瘤多呈椭圆形,不与关节腔相通。(3)内部回声不同。腘窝囊肿内囊液回声为无回声,后方常见回声增强,囊肿内有时可见点状回声漂浮或条状分隔;神经鞘瘤由神经细胞及神经纤维组成,内部回声一般为均质性低回声,肿瘤生长缓慢,内部有时会出血、坏死或囊性变,因而,其内部有时会出现散在的低或无回声区。(4)包膜形态不同。腘窝囊肿囊壁一般较厚,内壁较为光滑;神经鞘瘤一般有明显包膜。(5)彩色多普勒超声表现不同。腘窝囊肿内部一般无明显血流信号;神经鞘瘤内部如有新生小血管生成时,其内部可见血流信号。
本例超声检查时,首先确定肿物为实性,排除囊肿可能,但未能提示肿物的组织来源,主要原因在于诊断医师对腘窝实性肿瘤的经验较少,尤其是对神经鞘瘤的诊断意识不强。总结此案例对超声界同行具有一定的借鉴价值。MRI也可作为诊断腘窝囊肿和神经鞘瘤的影像学检查方法,可以观察肿物与周围神经的关系,一定程度上弥补超声探查神经对医生经验水平及仪器分辨率要求较高的不足。
| [1] | 朱 敏,丁 晶. 腘窝囊肿的研究现状[J]. 中国矫形外科杂志,2010,18: 565-567. |
| [2] | Komurcu E, Golge U H, Kaymaz B, Erdogan N. Popliteal schwannoma mimicking baker cyst: an unusual case[J]. J Surg Case Rep,2013,2013:rjt066. |
| [3] | 陈思浩, 陆 明. 腘窝神经鞘瘤一例[J]. 放射学实践,2005,20:69. |
| [4] | 钱拥民, 吴嗣泽. 彩色多普勒高频超声对外周神经鞘瘤的诊断价值[J]. 海南医学院学报,2009,15:1092-1093. |
 2015, Vol. 36
2015, Vol. 36


