2. 上海交通大学医学院附属新华医院麻醉与重症医学科, 上海 200092
2. Department of Anesthesia and Intensive Care Unit, Xinhua Hospital, Shanghai Jiaotong University School of Medicine, Shanghai 200092, China.
面神经微血管减压术是近年来治疗面肌痉挛的新兴方法[ 1 ]。手术需在显微镜辅助下裸露面神经,切开神经鞘膜,垫开责任血管,使神经纤维得以减压,改善血液供应,促进面神经功能的恢复,由于术野小且手术部位较深,故对术野制动的要求极高[ 2,3 ]。因此,控制患者脑搏动,以利于术者在显微镜下操作尤为重要。本研究拟比较艾司洛尔和乌拉地尔两种药物在面神经微血管减压术中出现脑搏动时的处理效果,并探讨处理脑搏动的最佳方法。 1 资料和方法 1.1 病例选择
择期行面神经微血管减压术患者226例,美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级,年龄30~60岁,其中男性102例、女性124例,31例既往有高血压病史,无哮喘、房室传导阻滞和冠心病病史。226例手术由同一医师主刀,其中32例患者出现明显脑搏动,影响显微镜下面神经微血管减压操作,将其作为研究对象。
1.2 麻醉方法入手术室后常规监护(Phillip MP20监护仪),开放外周静脉,气管内麻醉: 咪达唑仑(江苏恩华药业股份有限公司)0.06 mg/kg、丙泊酚(阿斯利康,意大利)2 mg/kg、瑞芬太尼(宜昌人福药业有限责任公司) 1 μg/kg和顺式阿曲库铵(江苏恒瑞医药股份有限公司)0.2 mg/kg快速静脉诱导,气管插管后连接麻醉机(Drage Fabis),以氧气流量2 L/min、潮气量10 mL/kg、呼吸频率12/min进行机械通气,术中以七氟烷(雅培,中国)1%~2%、丙泊酚3~8 mg/(kg·h)、瑞芬太尼0.05~0.1 μg/(kg·min)滴注泵(Graseby 3500)静脉维持并控制性降压,桡动脉穿刺监测动脉血压及心排量(Edwards Lifesciences,美国),维持平均动脉压(MAP)在55~65 mmHg(1 mmHg=0.133 kPa),脑电双频指数(bispectral index,BIS)值40~60之间,MAP或BIS变化超出预定值时调整瑞芬太尼或丙泊酚输注速度。手术划皮后静脉内快速滴注20%甘露醇250 mL以降低颅内压。
1.3 患者分组及给药方法运用简单随机化分组方法将32例出现明显脑搏动的患者随机分成3组,A组(11例)静脉内单次给予艾司洛尔10 mg,B组(11例)静脉内单次给予乌拉地尔5 mg,C组(10例)静脉内单次给予生理盐水2 mL。如给药后MAP<50 mmHg,静脉单次给予麻黄碱2~6 mg干预; 如心率(heart rate,HR)<50/min,静脉单次给予阿托品0.3~0.5 mg干预。
1.4 数据采集记录3组患者在给药前、给药后1 min、5 min、10 min及30 min时的HR、MAP及心输出量(cardiac output,CO)变化,记录主刀医师对于脑搏动的主诉(改善: 无脑搏动; 好转: 轻微脑搏动,但不影响手术操作; 无改善: 严重影响手术操作; 改善和好转均计为缓解)、显微镜下操作时间以及给药后有无发生血压心率骤降等需紧急干预的情况。 1.5 统计学处理
采用SPSS 17.0统计软件包进行数据统计分析,计量资料以x±s表示,组间比较采用成组t检验,组内比较采用重复测量数据的方差分析;计数资料采用χ2检验。检验水准(α)为0.05。 2 结 果 2.1 面神经微血管减压术中脑搏动的发生率
本组226例行择期面神经微血管减压术的患者中,有32例患者术中发生脑搏动,发生率为14.2%(32/226); 其中既往有高血压病史的患者术中脑搏动的发生率为12.9%(4/31),既往无高血压病史的患者术中脑搏动的发生率为14.4%(28/195),两组间差异无统计学意义。
2.2 一般资料和手术情况出现脑搏动的3组患者年龄、性别、体质量差异均无统计学意义(P>0.05); A组有2例患者有既往高血压史,B组和C组各有1例患者有既往高血压史,3组间差异无统计学意义。所有患者手术期间血氧饱和度(SpO2)>99%,未发生HR<40/min、MAP<40 mmHg、术中大出血以及苏醒延迟等不良反应,3组间住院天数差异无统计学意义。详见表1。
| 表 1 三组患者间一般资料、手术情况及脑搏动缓解率的比较 |
给药前3组患者组间HR、MAP和CO的差异均无统计学意义。与给药前相比,A组患者静脉注射艾司洛尔10 mg后,组内各时间点HR和CO的变化值差异有统计学意义(P<0.01),而MAP的变化值差异无统计学意义; B组静脉注射乌拉地尔5 mg后,组内MAP的变化值差异有统计学意义(P<0.05),而HR和CO的变化值差异无统计学意义; C组患者给药后HR、CO和MAP的变化值差异均无统计学意义(P>0.05)。A组与C组比较,HR和CO在给药后的4个时间点差异均有统计学意义(P<0.01); B组与C组比较,MAP在给药后1 min和5 min差异有统计学意义(P<0.05)。
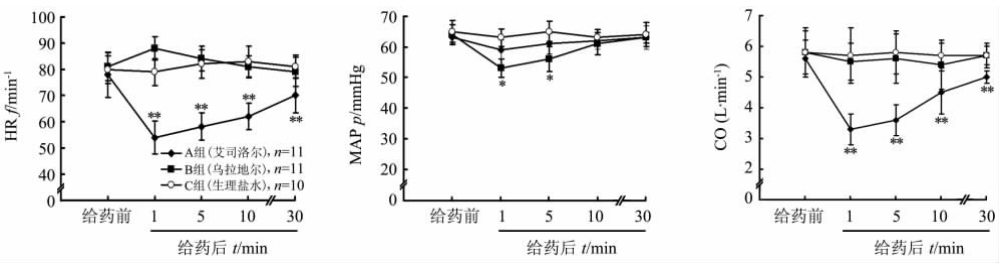 | 图1 给药前后3组患者心率(HR)、平均动脉压(MAP)和心输出量(CO)的比较1 mmHg=0.133 kPa. 重复测量数据的方差分析: A组组内各时间点HR和CO的变化值差异有统计学意义(P<0.01), B组组内MAP的变化值差异有统计学意义(P<0.05). 成组t检验: *P<0.05, **P<0.01与C组比较 |
给药后,脑搏动改善(无脑搏动)A组10例,B组2例,C组0例; 好转(有轻微脑搏动,但不影响手术操作)A组1例,B组0例,C组0例,A组脑搏动缓解率(改善+好转)明显高于B组和C组。A组显微镜操作时间明显短于B组和C组(P<0.01)。详见表1。 3 讨 论
脑搏动即脑血管搏动,是由脑动脉系统血管搏动引起脑组织的震动[ 4 ]。神经外科开颅手术中出现脑搏动的原因尚不清楚,可能与脑组织高血流灌注、颅内压过高、大血管位置表浅有关[ 5,6 ]。本研究中行面神经微血管减压手术的226例患者中,有32例患者术中发生脑搏动,发生率为14.2%(32/226)。面神经微血管减压手术出现脑搏动时,由于脑组织伴随颅内大血管节律性搏动,在显微镜视野下严重干扰手术医师对面神经伴行微血管松解分离等精细操作,甚至可能出现神经血管及脑组织的损伤,故对手术视野的制动要求非常高[ 7 ]。
艾司洛尔是一类常见的β肾上腺素受体阻滞剂,主要作用是减慢窦性或室上性心率,减少心室射血分数,降低CO和心指数,常用于控制快速室上性心律失常、围术期心动过速或高血压[ 8 ]。艾司洛尔能抑制肾上腺素对心脏起搏点的刺激,减慢房室结传导[ 9,10 ]。在国内外文献中,尚未见艾司洛尔用于改善脑搏动的报道。乌拉地尔是临床上常用于治疗高血压的α肾上腺素受体阻滞剂,对静脉的舒张作用大于对动脉的作用,乌拉地尔静脉注射后降低心脏的前后负荷,改善心搏量和心排量,临床上有极个别报道称乌拉地尔可能会增加颅内压[ 11 ]。本研究中,我们分别采用艾司洛尔和乌拉地尔两种药物改善脑搏动对手术操作的影响,结果表明艾司洛尔在改善脑搏动、缩短手术操作时间方面明显优于乌拉地尔,且所有患者手术期间SpO2>99%,未发生HR<40/min、MAP<40 mmHg、术中大出血以及苏醒延迟等不良反应,具有较好的安全性。
本研究对226例患者在划皮后均静脉快速输注20%甘露醇250 mL以降低颅内压,结果仍有14.2%(32/226)的患者术中发生脑搏动,推测脑搏动的发生机制可能与颅内压的高低并无直接联系。既往有高血压病史的患者术中脑搏动的发生率为12.9%(4/31),既往无高血压病史的患者术中脑搏动的发生率为14.4%(28/195),两组间差异无统计学意义,说明高血压病史可能不是术中发生脑搏动的危险因素。乌拉地尔静脉注射后1 min,MAP平均下降(11±4) mmHg,但脑搏动改善仍不明显,缓解率仅为18.2%(2/11),提示血压可能并非引起脑搏动的主要因素。艾司洛尔静脉注射后1 min,HR和CO下降明显,显微镜视野下脑组织固定,11例患者脑搏动均得到改善(100%,11/11),由此推测,脑搏动的缓解可能与左心室射血分数降低、CO减少有直接联系。
综上所述,艾司洛尔能显著改善面神经微血管减压术中显微镜视野下的脑搏动,为术者提供一个相对固定、安全、可靠的手术条件,且不引起患者HR及MAP骤降、苏醒延迟等并发症。但本研究术中未进行左室射血分数和心指数测定,未与其他降低CO的药物进行横向比较,因此关于艾司洛尔改善脑搏动的机制尚不能肯定,仍需进一步研究。
4 利益冲突所有作者声明本文不涉及任何利益冲突。
| [1] | Miller L E, Miller V M.Safety and effectiveness of microvascular decompression for treatment of hemifacial spasm:a systematic review[J].Br J Neurosurg, 2011, 26:438-444. |
| [2] | Habeych M E, Shah A C, Nikonow T N, Balzer J R, Crammond D J, Thirumala P D, et al.Effect of botulinum neurotoxin treatment in the lateral spread monitoring of microvascular decompression for hemifacial spasm[J].Muscle Nerve, 2011, 44:518-524. |
| [3] | Cohen-Gadol A A.Microvascular decompression surgery for trigeminal neuralgia and hemifacial spasm:naunces of the technique based on experiences with 100 patients and review of the literature[J].Clin Neurol Neurosurg, 2011, 113:844-853. |
| [4] | Feng B, Zheng X, Zhang W, Yang W, Yang M, Tang Y, et al.Surgical treatment of pediatric hemifacial spasm patients[J].Acta Neurochir (Wien), 2011, 153:1031-1035. |
| [5] | Shulev IuA, Trashin A V, Gordienko K S, Posokhina O V.[Long-term results of microvascular decompression in treatment of hemifacial spasm][J].Zh Vopr Neirokhir Im N N Burdenko, 2010(3):42-47. |
| [6] | Ray D K, Bahgat D, McCartney S, Burchiel K J.Surgical outcome and improvement in quality of life after microvascular decompression for hemifacial spasms:a case series assessment using a validated disease-specific scale[J].Stereotact Funct Neurosurg, 2010, 88:383-389. |
| [7] | Hyun S J, Kong D S, Park K.Microvascular decompression for treating hemifacial spasm:lessons learned from a prospective study of 1, 174 operations[J].Neurosurg Rev, 2010, 33:325-334. |
| [8] | Kawashima M, Yamada M, Sato S, Oka H, Fujii K, Matsushima T.Hemifacial spasm caused by vascular compression of the distal portion of the facial nerve associated with configuration variation of the facial and vestibulocochlear nerve complex[J].Turk Neurosurg, 2009, 19:269-275. |
| [9] | Wiest D B, Haney J S.Clinical pharmacokinetics and therapeutic efficacy of esmolol[J].Clin Pharmacokinet, 2012, 51:347-356. |
| [10] | de Oliveira F C, Feitosa-Filho G S, Ritt L E.Use of beta-blockers for the treatment of cardiac arrest due to ventricular fibrillation/pulseless ventricular tachycardia:a systematic review[J].Resuscitation, 2012, 83:674-683. |
| [11] | Santiveri X, Ledesma M.[Urapidil in anesthesiology:pharmacology and indications].Rev Esp Anestesiol Reanim, 1998, 45:189-197. |
 2014, Vol. 35
2014, Vol. 35


