超声引导下经皮穿刺治疗技术严格意义上应归属外科学治疗范畴,但因其不切开皮肤、无开放术野,传统的外科分离、结扎、止血等基本手术技法在经皮穿刺治疗过程中无法实施,而这些步骤又恰恰是寻找病灶、切除病灶、有效止血的重要措施。积极吸收外科手术技法的核心内涵,将其转化为或构建出非开放性手术过程中的新技法,对促进超声引导下微创治疗的安全、高效发展具有积极意义。依托超声引导下经皮穿刺注射的液体隔离法具有钝性分离的作用,在甲状腺结节经皮穿刺热消融治疗中是重要的安全保障措施之一[1]。因射频和微波热消融技术在颈部结节性病变治疗中逐步拓展[2, 3],本研究回顾性分析近8年来本院单中心采用超声引导下经皮穿刺射频或微波消融治疗术患者的临床资料,深入探讨液体隔离法在颈部多器官、多疾病热消融过程中的技术要点和潜在价值,为其临床推广提供依据。
1 资料和方法 1.1 研究对象2005年5月至2013年4月因颈部多器官结节性病变在本院实施超声引导下经皮穿刺射频或微波消融治疗术患者共1 146例。其中男526例、女620例;年龄21~85岁,平均(49.58±17.33)岁。结节来源构成:甲状腺结节902例、甲状旁腺结节117例、颌下腺结节2例、颈部淋巴结转移癌125例。消融手段构成:射频消融325例,微波消融808例、射频联合微波消融13例。消融形式构成:单一器官结节消融1 113例,多器官结节联合消融33例(颌下腺与甲状腺联合消融2例、甲状腺与甲状旁腺联合消融17例、甲状腺与颈部淋巴结联合消融14例)。消融过程中1 126例使用液体隔离法(2006年以来),20例未使用液体隔离法(2006年以前)。本研究通过第二军医大学长征医院医学伦理委员会审批,所有患者均知情同意并签署手术同意书。
1.2 液体隔离法的实施及步骤使用超声仪全面扫查颈部拟消融结节及其周围结构,观察它们之间的潜在间隙,在超声实时引导下将细针(19~22 G PTC针)准确、安全地穿刺到目标间隙处,退出针芯,接上装有隔离液的注射器,在超声实时监测下将液体注射至目标间隙内,可见到潜在间隙迅速扩大为充斥液体的区带,原本紧贴在一起的病灶和周围结构被人工分离(artificially separated)。所使用的隔离液通常为2%利多卡因与生理盐水的1∶1混合溶液,或者生理盐水,最大注射量通常为15~60 mL。
1.3 液体隔离法的效果观察超声下观察液体隔离带的形状、范围,液体隔离时病灶或周围结构移动的方向与幅度,隔离带对热传导的阻隔情况,以及隔离带范围的动态变化等。记录不同解剖部位液体隔离法的难易程度(包括穿刺进针的难易度和注射隔离液的难易度)。液体隔离法对消融安全及效果的影响:以血管损伤致出血、喉返神经或喉上神经损伤致声音嘶哑和呛咳、颈交感神经损伤致上眼睑下垂、臂丛神经损伤致上肢感觉或运动异常、食管或气管损伤致食管瘘或气管瘘等作为消融安全性的评价指标,对比是否采用液体隔离法对上述安全指标的影响;比较组间首次消融残余率的差异。
1.4 统计学处理采用SPSS 18.0统计软件包,热消融副损伤发生率及病灶首次消融残余率的组间比较采用χ2检验,检验水准(α)为0.05。
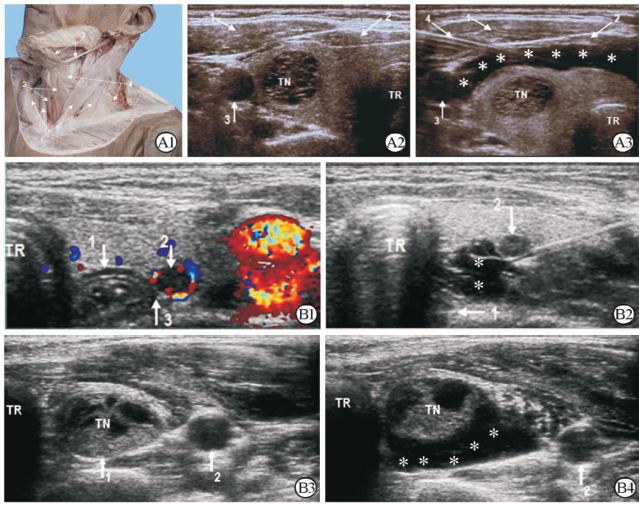
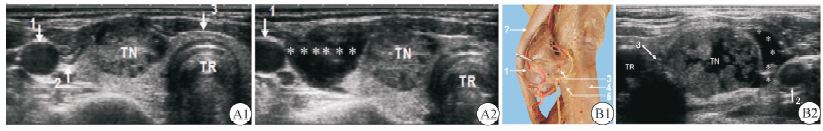
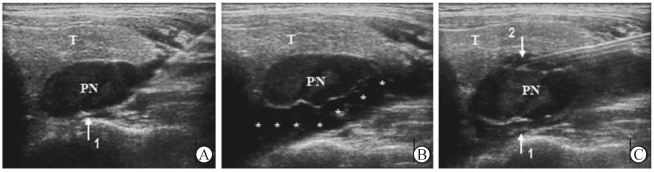
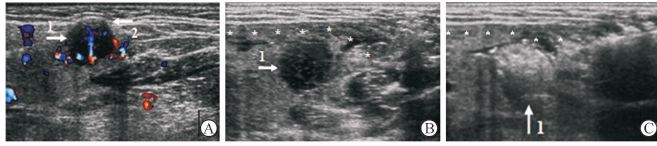
2 结 果 2.1 颈部液体隔离法实施的解剖学基础(1)甲状腺周围:甲状腺前间隙(图 1A),即甲状腺前包膜与颈前肌群(包括胸骨甲状肌、甲状舌骨肌)之间;甲状腺后间隙(图 1B),即甲状腺后包膜与甲状旁腺、颈长肌、食管、喉返神经之间;甲状腺外侧间隙(图 2A),即甲状腺外侧包膜与颈总动脉之间;甲状腺内侧间隙(图 2B),即甲状腺内侧包膜与气管之间。(2)甲状旁腺周围:甲状旁腺后间隙(图 3B),即甲状旁腺后包膜与食管、喉返神经、颈长肌之间;甲状旁腺前间隙(图 3C),即甲状旁腺前包膜与甲状腺后包膜之间。(3)颌下腺周围:前间隙(图 4),即颌下腺与皮下组织之间;后间隙,即颌下腺与颈外静脉之间及深部的舌神经之间。(4)淋巴结周围:淋巴结与颈总动脉(图 5A)或颈内静脉之间隙(图 5B),与气管或食管之间隙,与臂丛神经之间隙,与锁骨下动脉或锁骨下静脉之间隙(图 6A)以及与腋静脉之间隙(图 6B)。
|
图 1 甲状腺前间隙(A)和后间隙(B)液体隔离法声像图 Fig 1 Hydro-dissection of anterior space (A) with posterior space (B) of the thyroid A1: Atlas of muscles anterior to thyroid (1: Sternocleidomastoid; 2: Sternohyoid; 3: Digastric; 4: Omohyoid); A2: Transverse section of thyroid isthmus (1: Sternocleidomastoid; 2: Sternohyoid; 3: Right common carotid artery); A3: The space between thyroid and anterior muscles and the lateral common carotid artery was markedly broadened by hydro-dissection (1: Sternocleidomastoid; 2: Sternohyoid; 3: Right common carotid artery; 4: Needle); B1: Transverse section of a thyroid nodule (1: Esophagus; 2: Thyroid nodule; 3: Latent space between the nodule and esophagus); B2: The broadened interspace filled with liquid (1: Esophagus; 2: Thyroid nodule); B3: Transverse section of another thyroid nodule (1: Latent space between the posterior thyroid capsule and the area where recurrent laryngeal nerve courses passing; 2: Left common carotid artery); B4: The broadened interspace separates the thyroid nodule and the recurrent laryngeal nerve-coursing area as well as the common carotid artery (2). TN: Thyroid nodule; TR: Trachea; *: Liquid-filling zone |
|
图 2 甲状腺外侧间隙(A)和内侧间隙(B)液体隔离法声像图 Fig 2 Hydro-dissection of space lateral (A) and space medial (B) to the thyroid A1: Transverse section of thyroid isthmus (1: Right common carotid artery; 2: Space between thyroid and common carotid artery; 3: Isthmus); A2: Lateral shift occurred to common carotid artery and medial shift occurred to thyroid,causing the interspaces markedly broadened (1: Right common carotid artery); B1: Figure of suspending ligament of thyroid (left lateral posterior view) (1: Left thyroid lobe; 2: Left common carotid artery; 3: Thyroid suspending ligament; 4: Esophagus; 5: Trachea); B2: Ultrasonogram at the transverse section of thyroid suspending ligament. Liquid was injected into the medial interspace (3) but liquid-filling zone (*) was formed in the lateral interspace other than the medial interspace (2: Left common carotid artery). TN: Thyroid nodule; TR: Trachea |
|
图 3 甲状旁腺周围间隙液体隔离法声像图 Fig 3 Hydro-dissection of space peripheral to parathyroid A: Transverse section of PN (1: Interspace posterior to PN); B: Liquid was injected into the interspace posterior to PN and liquid-filling zone was formed (*); C: Fine needle was adjusted to inject liquid into the interspace anterior to the PN (1: Narrowed postierior liquid-filling zone; 2: Formation of anterior liquid-filling zone). T: Left thyroid lobe; PN: Parathyroid nodule |
|
图 4 颌下腺周围间隙液体隔离法声像图 Fig 4 Hydro-dissection of space peripheral to sub-mandibular gland A: Longitudinal section of right sub-mandibular gland (1: Nodule in the mandibular; 2: Latent interspace of the nodule and subcutaneous layers); B: Liquid-filling zone (*) separated the nodule (1) and the subcutaneous layers; C: Liquid-filling zone keep the heat power (hyperechogenic area) within the nodule (1) away from the sub-cutaneous layers |

|
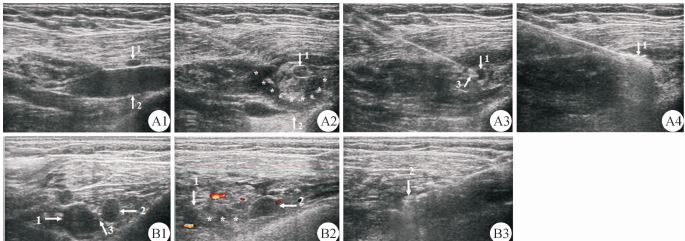
图 5 甲状腺癌转移之淋巴结与颈总动脉(A)和颈内静脉(B)液体隔离法声像图 Fig 5 Hydro-dissection of thyroid cancer metastatic lymph node from common carotid artery (A) and internal jugular vein(B) A1 (before dissection),A2 (after dissection): Transverse section of left common carotid artery (1: Thyroid cancer metastatic lymph node; 2: Left common carotid artery; 3: Latent interspace between common carotid artery and lymph node); B1: Transverse section of right internal jugular vein under contrast-enhancement (1: Metastatic lymph node from papillary thyroid cancer; 2: Natural internal jugular vein; 3: Common carotid artery; *: Latent interspace between the jugular vein and lymph node); B2: In the procedure of hydro-dissection (1: Lymph node; 2: Compressed jugular vein; 3: Common carotid artery; *: Liquid-filling zone); B3: RF electrode was introduced into the metastatic lymph node (1: Thyroid cancer metastatic lymph node; 2: Compressed jugular vein; 3: Latent interspace between common carotid artery and lymph node); B4: RF ablation was started and the liquid-filling zone kept heat power (1,hyper-echogenic area) away from the jugular vein (2) and carotid artery (3) |
|
图 6 乳腺癌转移淋巴结与锁骨下静脉(A)和腋静脉(B)液体隔离法声像图 Fig 6 Hydro-dissection of breast cancer metastatic lymph node from subclavian vein (A) and axillary vein(B) A1: Natural status of subclavian vein (1: Metastatic lymph node from breast cancer; 2: Longitudinal section of subclavian vein); A2: Hydro-dissection completed (1: Metastatic lymph node; 2: Severely compressed subclavian vein; *: Liquid-filling zone); A3: Microwave ablation needle was introduced into the lymph node (1: Metastatic lymph node; 3: Needle tip); A4: Microwave ablation was started and the lymph node was heated entirely as the hyper-echoes indicated (1); B1: Natural status of axillary vein (1: Axillary vein; 2: Metastatic lymph node from breast cancer; 3: Interspace between the vein and lymph node); B2: Hydro-dissection completed (1: Axillary vein; 2: Metastatic lymph node; *: Liquid-filling zone); B3: Microwave ablation was started and the lymph node was heated entirely as the hyper-echoes indicated (2) |
液体隔离带形状受正常潜在解剖间隙的自然形状影响,几乎没有规则形态。隔离带呈无回声区带(图 1A3、图 2A2);如穿刺针造成轻微出血,则可在透声良好的区带内见到絮状回声;如果液体被注入到疏松的结缔组织内,则呈透声不良的区带(图 4B)。
2.3 液体隔离法致邻近器官移动的特点(1)甲状腺周围隔离:前间隙隔离后,以甲状腺向深部移动为主,肌群可向浅表隆起;外侧间隙隔离后,以颈总动脉向外侧移动为主;后间隙隔离后,甲状腺向前方移动为主,食管向后内侧移位。(2)甲状旁腺周围隔离:前间隙隔离后,甲状腺向前方移动为主;后间隙隔离后,甲状旁腺向前外方移位为主。(3)颌下腺周围隔离:前间隙隔离后,颌下腺向深部移动为主;后间隙隔离后,颌下腺向浅部移动为主。(4)淋巴结周围隔离:淋巴结与颈总动脉、锁骨下动脉、 腋动脉隔离后,以淋巴结移位为主,相关动脉移位幅度较小;淋巴结与颈内静脉、锁骨下静脉、腋静脉隔离后,以相关静脉壁塌陷为主,兼有淋巴结移位;淋巴结与臂丛神经隔离后,以淋巴结移位为主,而神经移位幅度较小;淋巴结与气管隔离后,以淋巴结移位为主,气管移位极小。
2.4 颈部液体隔离法实施难点(1)隔离液的注射量:1 126患者的隔离液最大注射量为15~60 mL,平均(35.8±14.33) mL。在各个隔离部位中,以甲状腺后间隙隔离液用量最多,平均(40.0±8.72) mL。(2)液体隔离法较难实施的部位:穿刺难度最大的为颈总动脉与其后方淋巴结的间隙,最容易损伤的部位为贴附在颈内静脉壁、锁骨下静脉壁上的淋巴结与静脉的间隙,最难注射隔离液的部位是甲状腺内侧包膜与气管之间,尤其是甲状腺悬韧带处(图 2B1、2B2)。
2.5 颈部液体隔离法临床疗效 2.5.1 声音嘶哑表 1列举了颈部热消融相关的3种并发症在使用液体隔离法前后发生率的差异及其统计学分析。使用液体隔离法前,2例声音嘶哑分别持续4个月和6个月,1例消融侧上眼睑下垂持续了8个月。使用液体隔离法后,由于开展的消融治疗病种除了甲状腺结节外,还包括了甲状旁腺、颌下腺和Ⅵ区淋巴结病灶,共7例发生声音嘶哑,但程度和持续时间均相对较轻,且均于3个月内恢复。统计学检验表明液体隔离法对降低声音嘶哑的发生率和减轻其程度差异有统计学意义(P<0.01)。
|
|
表 1 使用液体隔离法前后颈部热消融并发症对比 Tab 1 Hydro-dissection in reducing complications associated with neck thermal ablation procedures |
用液体隔离法前,共有2枚病灶消融不完全,首次消融残余率为7.4%(2/27)。使用液体隔离法后,除对11枚病灶主动采取分期消融外(6枚较大甲状腺结节、3枚黏附颈动脉壁的淋巴结转移癌、2枚胸骨后甲状旁腺腺瘤),首次消融残余率为0.29%(11/3 828),液体隔离法明显降低了首次消融残余率(0.29% vs 7.4%,P=0.001)。
2.5.3 其他使用液体隔离法前,因对局部交感神经节超声影像的不熟悉,导致误损伤致发生1例上眼睑下垂。之后通过对交感神经节声像图表现的研究,结合液体隔离法对神经节予以特别保护,未再发生损伤。使用液体隔离法后反而出现了1例气管瘘,经分析查证认为并非热量直接损伤所致,而是在阻断甲状腺结节滋养动脉时连带了该动脉的气管分支,造成了气管局部缺血性坏死而致。该例气管瘘后经手术成功修补。
2.6 液体隔离法常见不良反应 颈部紧迫感:注射隔离液过程中4.2%(47/1 126)患者主诉颈部紧迫感,以甲状腺前间隙隔离时最为明显,约占38.3%(18/47)。在暂停注射或减慢注射速度后,颈部紧迫感明显缓解,有2例自觉呼吸困难,予吸氧后改善,未中断消融治疗。咽部不适或刺痒:18.2%(205/1 126)患者诉咽部异物感或刺痒感,隔离液为单纯生理盐水时无此异常感觉,可能与利多卡因作用于气管表面的感觉神经有关。静脉闭塞或血栓:尽管颈内静脉、锁骨下静脉、腋静脉受到隔离液的压迫产生暂时性的管腔塌陷,但是管壁本身没有受损,无静脉闭塞或血栓形成病例。
3 讨 论内镜下或开放性外科手术中切除病灶前必须将病灶与周围组织结构安全、可靠地分离。经皮穿刺热消融治疗时虽然不需要切除病灶,亦无需结扎、剪切等锐性分离操作,但是仍旧需要将病灶与周围组织有效分离,营造出安全的穿刺路径和消融区间,保护好重要的邻近结构。液体隔离法就是在相邻器官或结构间的自然间隙内注射一定量的生理盐水或利多卡因生理盐水溶液,利用液体的张力使得原本潜在的间隙被扩大,从而使病灶与周围结构分开,达到必要的安全操作间距,具有钝性分离的特点,创伤较小。
颈部狭小的空间内分布着气管、食管、丰富的血管、多种腺体、丰富的神经以及肌肉群等众多器官和结构,有效隔离病灶,保护其周围正常结构意义重大。值得庆幸的是,颈部各器官结构之间具有丰富的潜在自然间隙,并在高频超声影像上能够清晰显示,为超声引导下穿刺注射液体、实施液体隔离法提供了可行性。
超声实时引导和监测是准确、安全、有效地实施颈部液体隔离法的重要保障。注射隔离液后,声像图显示原本紧贴在一起的病灶和周围结构被人工分离,原本的潜在间隙变为充满液体的区带,即隔离带。本研究在甲状腺周围、甲状旁腺周围、颌下腺周围、淋巴结周围等颈部14个部位成功实施了液体隔离法。隔离的部位主要在病灶与周围需要保护的结构之间,如病灶与血管、病灶与气管、病灶与食管、病灶与神经、病灶与肌肉、病灶与皮肤,但是并非每个消融治疗过程都需要对上述间隙进行分离,而是根据病灶的具体位置和穿刺操作时的实际情况来定。需要特别关注的是,随着热消融技术在甲状腺、甲状旁腺结节治疗应用的日渐增多,应用液体隔离法对喉返神经、喉上神经、气管、食管、血管的保护逐渐引起重视[1, 2, 3, 4, 5]。但是在颈部淋巴结、颌下腺肿瘤的热消融治疗时[6],对既往关注不够的神经应给予必要的重视。
穿刺路径最需要回避颈外静脉、颈内静脉、颈总动脉、甲状腺上动脉、甲状腺下动脉、甲状腺下静脉、颈横动脉。液体隔离法能够使得上述血管移位,离开穿刺进针路径,增加穿刺窗口的安全宽度。尤其是对于贴附在颈总动脉、颈内静脉、锁骨下动脉、锁骨下静脉、腋动脉、腋静脉壁上的淋巴结,借助液体隔离带可与血管分离达到穿刺针安全进入淋巴结内而又不伤及血管的程度。当射频电极针或微波天线针在淋巴结病灶内开始工作时,热量迅速从针尖部向外周播散,液体隔离带可将热量阻隔在病灶区域内,保护周围结构。
液体隔离法显著提升了穿刺活检和消融治疗的安全性。该方法可将穿刺路径上影响进针的重要结构推挤到一旁,腾挪出安全的穿刺路径。例如采用由外向内路径穿刺甲状腺或甲状旁腺病灶时[5],颈内静脉、颈总动脉常横亘于最佳进针路径上,液体隔离法可使得它们向外侧移位,为穿刺针留出安全路径。另一种情形是病灶贴附在血管壁上,粗针切割活检或者热消融时的热量传导极有可能伤及血管,借助液体隔离法可使二者明显分离,保持安全操作间距。液体隔离法尚可以改善目标病灶在超声影像上的显露性,更加有利于安全、有效地穿刺。液体隔离带具有隔热作用,防止微波、射频产生的热量波及到周围的组织结构,引起热损伤。此外,隔离液中的利多卡因可镇痛,确保消融治疗顺利完成。
自2006年采用液体隔离法以来,虽然也时有患者发生声音嘶哑,但多数均在30 min内缓解,这主要是利多卡因对喉返神经和喉上神经的短暂麻醉作用所致。有部分患者在消融术后数日逐渐出现声音嘶哑,但在3个月之内又完全缓解,有可能是喉返神经分支与消融区发生粘连之后又解粘连使然。穿刺过程中难以做到完全不出血,即便是少量出血逐渐凝固后也可能导致神经与消融区发生粘连、牵拉进而引起声音改变,当粘连自然解除后神经恢复正常状态,声音嘶哑自然缓解。
采用液体隔离法过程中,发生1例气管瘘。经过对消融过程超声影像记录的回顾,发现并非是液体隔离不到位使得气管直接受到热损伤,而是由于该患者的结节性甲状腺肿范围较大,血供丰富,有一支来源于甲状腺下动脉从甲状腺后方绕行共同滋养甲状腺结节和气管壁的动脉分支在消融时被热阻断,当时热阻断血流的目的是为了减轻对该结节实施粗针切割活检时的出血风险,结果却意外地导致了气管壁局部组织缺血,在消融术后约2个月时气管坏死组织脱落,形成气管瘘,后经手术修补愈合。经与解剖学专家共同探讨查明了这支血管的存在,并应在后续的治疗工作中保持高度警惕,确保该血管分支始终显现不断流。
液体隔离法有助于提升术者的操作信心,对改善消融效果具有积极意义。本组资料显示,采用液体隔离法使得病灶首次消融残余率从7.4%降至0.29%。在隔离法建立之前,术者常担心热传导不好控制而伤及周围结构,因而宁可少消融一些,以致残余。采用隔离法后,安全性明显提高,而对于一些大病灶或者高危部位的病灶,常主动采取分期消融的策略。
颈部热消融时采用液体隔离法有诸多的优点。(1)利用液体的张力钝性分离,避免了锐器分离的损伤;(2)借助超声图像实时监测,提高针对性,对分离不足处可随时补充隔离液以增加分离宽度;(3)主要成分为生理盐水,不改变局部生理环境;(4)液体消散较快,吸收完全,不留痕迹。对气管、食管、神经等结构不造成压迫,不影响生命体征,受挤压而短暂塌陷的静脉腔在液体消散后完好复原。
颈部液体隔离法与肝癌射频或微波消融时的人工腹水、人工胸水有异曲同工之妙。位居肝脏表面的一些癌结节在射频或微波热消融过程中容易发生肺、膈肌、胆囊、结肠、胃等邻近脏器的副损伤,严重者可形成胃肠道和胆囊穿孔,甚至可致患者死亡[7]。借助胸腔、腹腔穿刺技术人为注入生理盐水,形成人工胸水、人工腹水可使得肝癌结节与周围重要结构分离,一方面改善癌结节的影像可视性,提升治疗效果,另一方面减弱或阻止热传导损伤邻近重要结构。但人工腹水的量约需300~500 mL甚至更多,吸收时间可长达7 d,有时为促进人工腹水的吸收还需要使用利尿剂[8, 9, 10]。
笔者注意到某些解剖学因素不利于液体隔离法的实施。一种情形是病灶与周围结构连接或粘连紧密,注射隔离液时阻力较大,难以有效分离。这种情形多发生在甲状腺内侧包膜与气管环之间,该处同时为甲状腺悬韧带与气管的紧密连接处,因此在拟消融治疗靠近气管侧的甲状腺结节时,应该充分考虑到液体隔离法的难度,做好替代方案。另一种情形是隔离液流失和被淋巴系统吸收,不能在目标区域维持足够的有效隔离时间,这种情形多见于甲状腺后间隙,当隔离带随着时间延长变窄后,可根据需要及时重复注射以维持必要的宽度,诸多间隙中甲状腺后间隙隔离液用量最多,平均需35.8 mL,需引起重视。
综上所述,随着超声引导技术的深入挖潜和拓展应用,液体隔离法还会有更为广阔的应用领域,预计不仅可以在非开放性外科治疗中发挥重要作用,也可被开放性外科手术借鉴使用。
4 利益冲突所有作者声明本文不涉及任何利益冲突。
( 志谢 本研究人体实物解剖图由第二军医大学基础部人体解剖学教研室纪荣明教授提供,解放军210医院功能科马娜医师、长江大学附属医院超声科刘灿医师也参与了部分工作,在此一并表示感谢!)| [1] | 章建全,马 娜,徐 斌,刘 灿,宋家琳,刁宗平.超声引导监测下经皮射频消融甲状腺腺瘤的方法学研究[J].中华超声影像学杂志,2010,19:861-865. |
| [2] | 章建全,仇 明,盛建国,卢 峰,赵璐璐,张 航,等.超声引导下经皮穿刺热消融治疗甲状旁腺结节[J].第二军医大学学报,2013,34:362-370. Zhang J Q,Qiu M,Sheng J G,Lu F,Zhao L L,Zhang H,et al.Ultrasound-guided percutaneous thermal ablation for benign parathyroid nodules[J].Acad J Sec Mil Med Univ,2013,34:362-370. |
| [3] | 郭建琴,章建全.超声引导下经皮射频消融治愈颌下腺肿瘤1例[J].中华超声影像学杂志,2012,21:620. |
| [4] | 王淑荣,章建全,徐庆玲,于守君,张永林,王锡菊,等.甲状腺结节性病变经皮热消融治疗的近期疗效评价[J].第二军医大学学报,2011,32:1316-1321. Wang S R,Zhang J Q,Xu Q L,Yu S J,Zhang Y L,Wang X J,et al.Percutaneous thermal ablation for nodular thyroid diseases:an assessment of short-term effects[J].Acad J Sec Mil Med Univ,2011,32:1316-1321. |
| [5] | 徐 斌,张梅香,章建全.超声引导下甲状腺良性结节经皮热消融的临床研究[J].第二军医大学学报,2011,32:1189-1192. Xu B,Zhang M X,Zhang J Q.Ultrasound-guided percutaneous thermal ablation of benign thyroid nodules:a clinical study [J].Acad J Sec Mil Med Univ,2011,32:1189-1192. |
| [6] | 赵璐璐,章建全,盛建国,潘 倩.甲状腺与下颌下腺结节同期微波消融治疗的初步尝试[J].第二军医大学学报,2013,34:994-998. Zhao L L,Zhang J Q,Sheng J G,Pan Q.Percutaneous microwave for simultaneous ablation of concomitant thyroidal and submandibular nodules [J].Acad J Sec Mil Med Univ,2013,34:994-998. |
| [7] | Koda M,Murawaki Y,Hirooka Y,Kitamoto M,Ono M,Sakaeda H,et al.Complications of radiofrequency ablation for hepatocellular carcinoma in a multicenter study:An analysis of 16 346 treated nodules in 13 283 patients[J].Hepatol Res,2012,42:1058-1064. |
| [8] | Iwai S,Sakaguchi H,Fujii H,Kobayashi S,Morikawa H,Enomoto M,et al.Benefits of artificially induced pleural effusion and/or ascites for percutaneous radiofrequency ablation of hepatocellular carcinoma located on the liver surface and in the hepatic dome[J].Hepatogastroenterology,2012,59:546-550. |
| [9] | Nishimura M,Nouso K,Kariyama K,Wakuta A,Kishida M,Wada N,et al.Safety and efficacy of radiofrequency ablation with artificial ascites for hepatocellular carcinoma[J].Acta Med Okayama,2012,66:279-284. |
| [10] | Kang T W,Rhim H,Lee M W,Kim Y S,Choi D,Lee W J,et al.Radiofrequency ablation for hepatocellular carcinoma abutting the diaphragm:comparison of effects of thermal protection and therapeutic efficacy[J].AJR Am J Roentgenol,2011,196:907-913. |
 2014, Vol. 35
2014, Vol. 35


