文章信息
- 同步放化疗联合rhAd-p53治疗局部进展期宫颈癌的疗效观察
- Efficacy of Concurrent Chemoradiotherapy Combined with rhAd-p53 on Locally Advanced Cervical Cancer
- 肿瘤防治研究, 2021, 48(10): 979-982
- Cancer Research on Prevention and Treatment, 2021, 48(10): 979-982
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2021.21.0273
- 收稿日期: 2021-03-15
- 修回日期: 2021-08-04
2. 230000 合肥,安徽医科大学第一附属医院胃肠外科
2. Department of Gastrointestinal Surgery, The First Affiliated Hospital of Anhui Medical University, Hefei 230000, China
宫颈癌是第四大女性常见恶性肿瘤,2018年世界范围内约有570 000例新确诊患者和310 000例患者死于宫颈癌[1]。在一些经济欠发达地区宫颈癌发病率往往偏高,而这些地区的人群关于疾病的筛查和健康教育知识较为欠缺,部分患者确诊时即为局部进展期宫颈癌(locally advanced cervical cancer, LACC),即国际妇产科联盟(International Federation of Gynaecology and Obstetrics, FIGO)分期为ⅠB3~ⅣA期宫颈癌[2]。同步放化疗是LACC的经典治疗方案,但仍存在治疗效果不理想及预后欠佳等问题,其有效治疗方案仍需进一步探索。
野生型p53基因是一种抑癌基因,当细胞缺氧、自由基损伤、DNA损伤或核苷酸缺失时可以发挥抑制细胞分裂和转录的作用,继而导致细胞周期停止和诱导细胞凋亡。高危型人乳头瘤状病毒(human papilloma virus, HPV)16/18型的持续感染与宫颈癌的发病密切相关[3],并且HPV感染的肿瘤细胞可诱导p53抑癌基因的失活,p53的变异或失活不仅可以促进宫颈上皮向浸润性宫颈癌的转变,并且可降低肿瘤细胞对放疗的敏感度,与宫颈癌的不良预后有关[4-6]。通过瘤体内注射rhAd-p53注射液可增加野生型p53的表达,进而提高野生型p53的表达,促进肿瘤细胞的凋亡,增强治疗效果。已有研究表明rhAd-p53联合放疗或化疗均较单独治疗方案的疗效更有效[6-7]。因此,本实验拟进一步明确rhAd-p53在治疗LACC患者临床实践中的近远期疗效。
1 资料与方法 1.1 病例资料及治疗方法研究对象为2015年2月—2016年2月在安徽医科大学第一附属医院放疗科就诊的宫颈癌患者。入组条件:(1)年龄18~80岁,经宫颈组织活检病理证实为宫颈癌,并且有影像学可测量病灶;(2)2009版FIGO分期为ⅡA~ⅣA期;(3)卡氏评分 > 70分;(4)血常规、肝肾功能检查无放化疗禁忌证;(5)患者自愿参加临床试验,并签署知情同意书;(6)配合随访。排除条件:(1)怀孕或哺乳期患者;(2)存在严重心肺基础疾病;(3)有放化疗史。将入组的患者根据简单随机分组方法分为实验组和对照组。
实验组在治疗期间接受重组人腺病毒p53(recombinant human adenovirus-p53, rhAd-p53)瘤体内注射。rhAd-p53注射液生产厂家为深圳赛百诺基因技术有限公司,每支为1×1012病毒颗粒(virus particle, VP)规格,每次注射剂量为1支,每周注射1次(注射当天不行外照射),治疗期间总计注射2~4次。每次注射方法为:于放疗前72 h,在扩阴器辅助下,充分暴露宫颈病灶,于肿瘤体内多点注射。实验组(RCT-p53组)与对照组(RCT组)均接受同步放化疗。放疗包括外照射和近距离放疗。外照射为调强适形放疗,放射野包括宫颈癌瘤床区及相关淋巴引流区,PTV 50 Gy/25 f,期间于外照射10次后穿插后装近距离放疗,每周1至2次,每次剂量5~6 Gy,总计5~6次。A点剂量达到75~80 Gy。于放疗期间每周行顺铂化疗,具体为顺铂30 mg/次,1次/周,连用5周。
1.2 随访及疗效评价同步放化疗完成后2月复查盆腔MRI或盆腔CT,测量肿瘤最大截面长径。之后2年内每3月、第3至5年内每半年、5年以上每年各进行一次随访。随访内容包括妇科检查、宫颈涂片细胞学、宫颈癌肿瘤指标(CEA、SCC、CA125)、盆腔MRI或CT、腹部超声及胸部CT或胸片。治疗前后结合影像学检查,对目标病灶(宫颈病灶及15 mm以上的盆腔淋巴结)最大截面长径进行测量并记录,依据实体肿瘤疗效评价指南(RECIST 1.1)[8]定量分析宫颈病灶治疗效果,分为完全缓解(complete remission, CR)、部分缓解(partial remission, PR)、稳定(stable disease, SD)及进展(progressive disease, PD)。客观缓解率(objective response rate, ORR)为CR+PR,作为近期疗效依据。远期疗效包括5年无进展生存率(5-year progression free survival, 5-year PFS)和5年总生存率(5-year overall survival, 5-year OS)。
治疗相关早期不良反应采用CTCAE 4.0标准进行分级,分为Ⅰ~Ⅴ级,早期不良反应主要包括血液学毒性、消化道反应、肝功能损伤和肾功能损伤。
1.3 统计学方法利用R软件(version 3.6.2,Platform: x86_64-w64-mingw32/x64(64-bit))对结果进行分析。定量数据应用t检验,定性数据进行卡方检验。生存分析使用R软件的survminer和survival数据包采用Kaplan-Meier法比较5-year PFS及5-year OS。P < 0.05为差异有统计学意义。
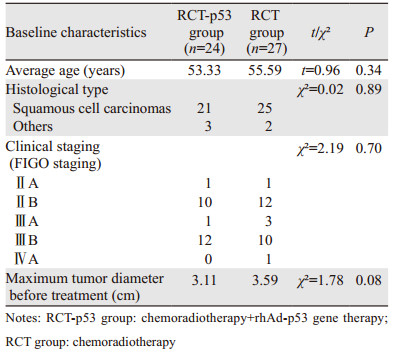
2 结果 2.1 RCT-p53组与RCT组的临床病理特征共纳入51例局部进展期宫颈癌患者,RCT-p53组24例,RCT组27例。两组在年龄、组织学类型、临床分期及治疗前宫颈病灶平均最大截面直径的差异均无统计学意义,见表 1。
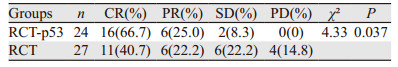
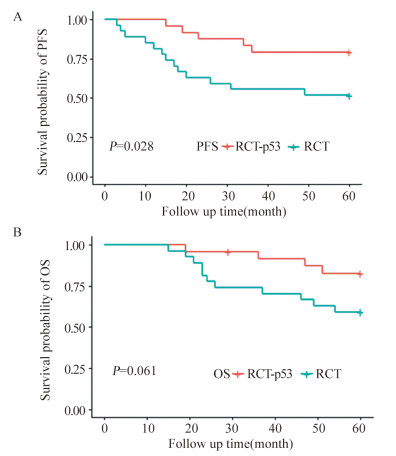
治疗结束后2月复查,通过影像学(盆腔CT或MRI)检查前后对比,RCT-p53组的ORR为91.7%,RCT组的ORR为62.9%,差异有统计学意义(P=0.037),RCT-p53组ORR优于RCT组,见表 2。两组的5年PFS分别为79.8%和51.3%,差异有统计学意义(P=0.028),RCT-p53组五年生存率高于RCT组,两组5年OS分别为81.6%和60.3%,差异无统计学意义(P=0.061),见图 1。
|
|
| 图 1 RCT-p53组和RCT组的PFS(A)及OS(B)比较 Figure 1 Comparison of PFS(A) and OS(B) between RCT-p53 and RCT group |
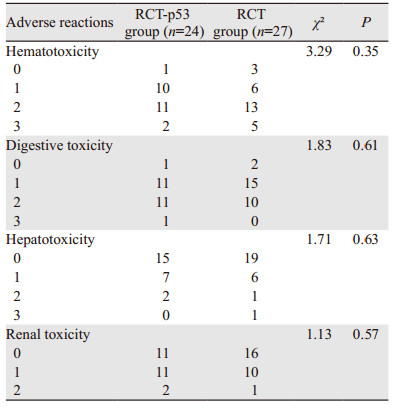
两组在早期不良反应(放疗后半年内)包括血液学毒性、消化系统、肝功能损伤和肾功能损伤方面的差异均无统计学意义(P < 0.05),见表 3。
宫颈癌的治疗方式包括手术、放疗、化疗以及生物治疗等手段。基因治疗手段是一种具有明确靶向性的生物治疗方式,能精准地作用于肿瘤细胞的异常基因,发挥抗肿瘤作用,而周围正常组织不会产生不良反应。p53基因是近年来研究较多的抑癌基因,野生型p53基因可激活细胞凋亡诱导因子,促进细胞凋亡,发挥旁观者效应,阻碍肿瘤内皮血管的生成,抑制肿瘤的增殖。放疗可引起肿瘤细胞的DNA损伤,顺铂可抑制肿瘤细胞放疗损伤后的修复,以及促进肿瘤细胞同步化,增加M期细胞的比例,p53基因激活能诱导肿瘤细胞凋亡,阻止肿瘤细胞的修复,进一步增强肿瘤细胞对放化疗的敏感度。重组人p53腺病毒注射以腺病毒为载体,可局部作用于宫颈病灶,激活野生型p53基因的表达,发挥放化疗增敏作用。
体外实验表明rhAd-p53注射液可抑制宫颈癌HeLa细胞增殖及诱导凋亡[9-12],并且放疗联合p53腺病毒对宫颈癌细胞的抑制作用大于单独治疗方案[10]。突变的p53基因表达的蛋白不仅局限于丢失抑癌功能,而且可以发挥加快肿瘤进展、转移、改变靶基因转录活性、抑制细胞凋亡等促癌作用[13]。由于野生型p53表达的蛋白不稳定,而突变型p53表达的蛋白半衰期较长,易于堆积,故可通过免疫组织化学进行检测。p53蛋白是头颈部鳞癌及直肠癌放射敏感度的预测指标[8, 12]。一项Meta分析[14]显示宫颈癌患者中的P53蛋白过表达与OS具有负相关,但主要表现在白种人宫颈癌患者,而对亚裔宫颈癌患者则无明显相关性。一项对于可手术的ⅠB~ⅡB宫颈癌患者的研究[15]显示术前采用后装治疗+p53腺病毒注射液治疗后,术后宫颈癌组织p53蛋白水平较单纯后装治疗联合手术者明显下降,前者的细胞凋亡指数明显升高,并且前者的5年以上生存率达到90%左右,而对照组则下降到70%。在一项纳入约100例宫颈癌患者的临床试验[7]中,联合rhAd-p53注射液组和单纯放化疗组相比有着更高的5年PFS和5年OS,其中在5年OS上有明显获益(76.7% vs. 59.6%, HR=0.485, P=0.047)本研究也有相似结果,提示对于局部进展期的宫颈癌患者,在采取经典的同步放化疗治疗的同时加入rhAd-p53治疗不仅可取得较好的短期疗效,在长期无病生存方面也有获益。
近来研究发现p53状态可能不是影响宫颈癌放射敏感的唯一因素,在放射反应中,p53基因活化可激活Mdm2基因、p21基因、BAX基因等,p53基因的信号调控可以影响放射敏感度,而非绝对依赖p53状态,因此单独促进野生p53的表达可能具有一定局限性。对于局部中晚期宫颈癌的治疗,治疗的目的是在提高疗效的同时降低正常组织的损伤,以期达到最大疗效,因此依据患者个体情况的综合治疗才是最优的治疗手段。本研究由于受样本量的限制,p53基因治疗联合放化疗的疗效尚需大规模临床研究进行验证,并且若能加入不依赖p53的信号通路的联合治疗方案,可能获得更大的临床获益。
作者贡献
董亚勤:病例收集、随访及文章撰写
许星宇:数据统计及统计部分撰写
陈博:指导试验设计及文章审查
杨林:总体试验思路及文章终审
| [1] |
Bray F, Ferlay J, Soerjomataram I, et al. Global Cancer Statistics 2018: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries[J]. CA Cancer J Clin, 2018, 68(6): 394-424. DOI:10.3322/caac.21492 |
| [2] |
Matsuo K, Machida H, Mandelbaum RS, et al. Validation of the 2018 FIGO cervical cancer staging system[J]. Gynecol Oncol, 2019, 152(1): 87-93. DOI:10.1016/j.ygyno.2018.10.026 |
| [3] |
Wang X, Huang X, Zhang Y. Involvement of Human Papillomaviruses in Cervical Cancer[J]. Front Microbiol, 2018, 9: 2896. DOI:10.3389/fmicb.2018.02896 |
| [4] |
许坚吉, 王爽, 寇卜心, 等. 肿瘤基因治疗的研究进展[J]. 中华全科医学, 2017, 15(4): 655-658. [Xu JJ, Wang S, Kou BX, et al. Research progress of tumor gene therapy[J]. Zhonghua Quan Ke Yi Xue, 2017, 15(4): 655-658.] |
| [5] |
Balasubramaniam SD, Balakrishnan V, Oon CE, et al. Key Molecular Events in Cervical Cancer Development[J]. Medicina (Kaunas), 2019, 55(7): 384. DOI:10.3390/medicina55070384 |
| [6] |
Arians N, Nicolay NH, Brons S, et al. Carbon-ion irradiation overcomes HPV-integration/E2 gene-disruption induced radioresistance of cervical keratinocytes[J]. J Radiat Res, 2019, 60(5): 564-572. DOI:10.1093/jrr/rrz048 |
| [7] |
Su X, Chen WJ, Xiao SW, et al. Effect and Safety of Recombinant Adenovirus-p53 Transfer Combined with Radiotherapy on Long-Term Survival of Locally Advanced Cervical Cancer[J]. Hum Gene Ther, 2016, 27(12): 1008-1014. DOI:10.1089/hum.2016.043 |
| [8] |
Eisenhauer EA, Therasse P, Bogaerts J, et al. New response evaluation criteria in solid tumours: Revised RECIST guideline (version 1.1)[J]. Eur J Cancer, 2009, 45(2): 228-247. DOI:10.1016/j.ejca.2008.10.026 |
| [9] |
Liu YG, Zheng XL, Liu FM. The mechanism and inhibitory effect of recombinant human P53 adenovirus injection combined with paclitaxel on human cervical cancer cell HeLa[J]. Eur Rev Med Pharmacol Sci, 2015, 19(6): 1037-1042. |
| [10] |
Han H, Chen W, Yang J, et al. Inhibition of cell proliferation and migration through nucleobase-modified polyamidoamine-mediated p53 delivery[J]. Int J Nanomedicine, 2018, 13: 1297-1311. DOI:10.2147/IJN.S146917 |
| [11] |
Zhang SD, Yu L, Wang P, et al. Inotodiol inhibits cells migration and invasion and induces apoptosis via p53-dependent pathway in HeLa cells[J]. Phytomedicine, 2019, 60: 152957. DOI:10.1016/j.phymed.2019.152957 |
| [12] |
Kuo TN, Lin CS, Li GD, et al. Sesamin inhibits cervical cancer cell proliferation by promoting p53/PTEN-mediated apoptosis[J]. Int J Med Sci, 2020, 17(15): 2292-2298. DOI:10.7150/ijms.48955 |
| [13] |
李平, 陈敏斌. p53基因在宫颈癌发病中的意义及对放射敏感性的影响[J]. 中华放射肿瘤学杂志, 2017, 26(5): 593-597. [Li P, Chen MB. Significance of p53 in cervical cancer and its influence on radiosensitivity[J]. Zhonghua Fang She Zhong Liu Xue Za Zhi, 2017, 26(5): 593-597. DOI:10.3760/cma.j.issn.1004-4221.2017.05.025] |
| [14] |
Zhou R, Wei CY, Liu J, et al. The prognostic value of p53 expression for patients with cervical cancer: a meta analysis[J]. Eur J Obstet Gynecol Reprod Biol, 2015, 195: 210-213. DOI:10.1016/j.ejogrb.2015.10.006 |
| [15] |
李雪梅, 郑丽娥, 王金华, 等. 宫颈癌术前联合重组人p53腺病毒注射液及放射治疗的有效性[J]. 福建医科大学学报, 2021, 55(1): 13-17. [Li XM, Zheng LE, Wang JH, et al. Efficacy of Combined rhAd-p53 and Radiotherapy in Cervical Cancer Patients[J]. Fujian Yi Ke Da Xue Xue Bao, 2021, 55(1): 13-17. DOI:10.3969/j.issn.1672-4194.2021.01.003] |
 2021, Vol. 48
2021, Vol. 48