文章信息
- 磁共振改良DIXON定量技术在椎体转移瘤中的诊断价值
- Diagnostic Value of mDIXON Quant MRI for Vertebral Metastasis
- 肿瘤防治研究, 2021, 48(9): 888-892
- Cancer Research on Prevention and Treatment, 2021, 48(9): 888-892
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2021.21.0193
- 收稿日期: 2021-02-23
- 修回日期: 2021-05-08
2. 650011 昆明,云南省第三人民医院放射医学影像科;
3. 650018 昆明,昆明医科大学第三附属医院病理科
2. Department of Radiology Medical Imaging, The Third People's Hospital of Yunnan Province, Kunming 650011, China;
3. Department of Pathology, The Third Affiliated Hospital of Kunming Medical University, Kunming 650118, China
骨是恶性肿瘤最常见的转移部位之一,椎体转移在骨转移中发生率较高,常会导致病理性骨折、脊髓压迫等恶性相关事件,早期诊断椎体转移对于肿瘤患者具有至关重要的意义。转移椎体在病理组织学上表现为肿瘤组织取代了正常骨髓脂肪,从而使椎体脂肪含量下降[1],因此定量分析骨髓脂肪对于诊断椎体转移瘤具有重要意义[2]。MRI是一项客观、敏感、无创评价骨髓的影像学检查技术[3]。随着MRI技术的发展,改良DIXON定量技术(modified dixon quantification, mDIXON Quant)作为定量分析脂肪含量的新技术,为椎体病变的分析提供新方法。本研究旨在探讨MRI mDIXON Quant技术对转移椎体定性评价的诊断效能,评估脂肪分数(fat fraction, FF)定量分析椎体转移瘤的临床价值,为椎体转移瘤的诊断提供新思路及新方法,为后续的研究提供基础支撑。
1 资料与方法 1.1 一般资料收集2019年4月—2020年1月在昆明医科大学第三附属医院确诊为恶性肿瘤并胸腰椎椎体转移的患者152例,其中男64例、女88例; 年龄32~85岁,中位年龄55.3岁。入组患者原发肿瘤包括肺癌56例、乳腺癌34例、前列腺癌17例、肝癌14例、宫颈癌6例、其他恶性肿瘤25例。所有患者临床资料完整,均签署知情同意书。纳入标准:(1)具有非骨原发恶性肿瘤病史; (2)患者接受MRI mDIXON Quant序列及T1WI压脂增强检查; (3)扫描序列完整,图像清晰,符合诊断标准。排除标准:(1)合并有血液系统疾病、骨代谢性疾病患者,如多发性骨髓瘤等; (2)有手术、创伤、炎性反应等病变椎体; (3)有MRI检查禁忌证及不能配合检查者。
1.2 诊断标准椎体转移瘤诊断标准(满足以下三条中任意一条):(1)经手术或穿刺活检,具有病理学依据; (2)有明确恶性肿瘤病史,结合多种影像学检查及临床病史诊断为椎体转移瘤; (3)随访半年,影像学检查提示病灶范围增大或临床抗肿瘤治疗后病灶体积缩小。
1.3 MRI扫描设备及参数采用Philips Ingenia 3.0T MRI扫描仪,患者取仰卧位,使用dS Base线圈及dS Posterior线圈进行采集,主要扫描序列包括T1WI平扫、STIR、mDIXON Quant、T1WI压脂增强,扫描参数见表 1,采用高压注射器经肘前静脉注射钆贝葡胺对比剂,剂量为0.1 mmol/kg。
Quant序列扫描完成后自动生成水图、脂肪图、FF图、T2*图,经后处理软件(IntelliSpace Portal v6.0.5.03900, Philips)颜色编码后生成FF伪彩图,见图 1~2。由两位具有5年以上肌骨影像诊断经验的医师分别对T1WI平扫、FF图像进行定性分析,评估每例患者是否存在椎体转移瘤,记录转移椎体数目及位置,记录结果共同协商。
|
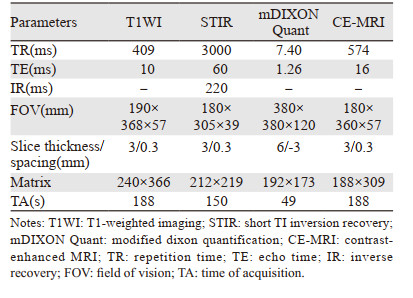
| Male, 58 years old, liver cancer with bone metastases, after T7 vertebroplasty. A: T1WI: lesions in T6 and L2 showed low signal intensity; B: FF images: normal vertebral body was orange, decreased fat content in T6, L2 and L3 were blue; C: enhanced T1WI: lesions in T6, L2 and L3 showed enhancement and were diagnosed as vertebral body metastases. FF (white arrow) and T1WI (red arrow) images clearly showed the metastasis in the posterior lower border of L3 vertebral body. T1WI showed the lesion poorly because of uneven signal in vertebral body. 图 1 1例肝癌并骨转移患者的MRI图像 Figure 1 MRI images of a patient with liver cancer and bone metastases |
|
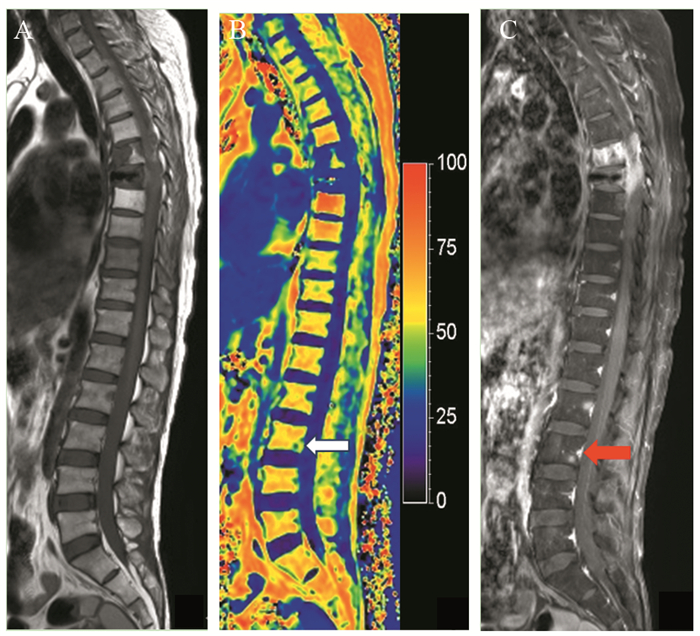
| Female, 67 years old, breast cancer with multiple bone metastases. A: T 1WI: the lesions in T11, L1, L2 and L4 showed low signal intensity and had compressive changes in L1; B: FF images: reduced fat content in the lesion area of T11-L2 and L4 vertebraes were blue; C: enhanced T1WI: enhanced lesions in T11-L2 and L4 vertebraes were diagnosed as vertebral metastases. FF images (white arrows) and enhanced T1WI (red arrows) showed more metastases in the T11 and T12 vertebraes. 图 2 1例乳腺癌并骨转移患者的MRI图像 Figure 2 MRI images of a patient with breast cancer and bone metastases |
由另外两位具有10年以上肌骨影像诊断经验的医师结合患者临床资料、穿刺结果及多种影像学检查分析,明确每例患者椎体转移瘤个数及位置。
1.4.2 mDIXON Quant FF值定量分析两位具有5年以上肌骨影像诊断经验的医师共同协商对FF图像中椎体转移瘤与正常椎体进行定量分析。T1WI增强图像显示病灶范围作为勾画ROI的参考依据; 在FF图像上手动勾画ROI(面积大于0.5 cm2),最大范围的包括整个转移灶,尽量避开骨皮质、椎基静脉,测量三次取其平均值。
1.5 统计学方法运用SPSS23.0软件进行统计学分析。对符合正态分布的计量资料以均数±标准差(x±s)表示,采用独立样本t检验比较两组间差异; 不符合正态分布的计量资料以中位数±四分位间距(M±Q)表示,采用非参数秩和检验比较两组间差异; 计数资料以例数、百分数表示。计算T1WI平扫、FF图像定性评估椎体转移瘤的敏感度、特异性、假阳性率、假阴性率、阳性预测值、阴性预测值及准确性。采用ROC曲线分析FF值对于诊断椎体转移瘤的应用价值,计算AUC及最佳临界值。P < 0.05为差异有统计学意义。
2 结果共纳入152例患者,2352个椎体,其中胸椎1691个、腰椎661个。
2.1 mDIXON Quant FF图像定性评估T1WI平扫及FF图像诊断椎体转移瘤的诊断效能见表 2; 结果显示FF图像诊断椎体转移瘤的敏感度、假阳性率、假阴性率、阴性预测值、准确性优于T1WI平扫。

|
椎体转移瘤与正常椎体FF值比较结果见表 3,结果显示椎体转移瘤FF值明显低于正常椎体FF值,差异有统计学意义(Z=-21.792, P < 0.001)。

|
不同性别组、年龄组、骨质破坏类型、椎体部位FF值比较,差异均无统计学意义(均P > 0.05),见表 4。

|
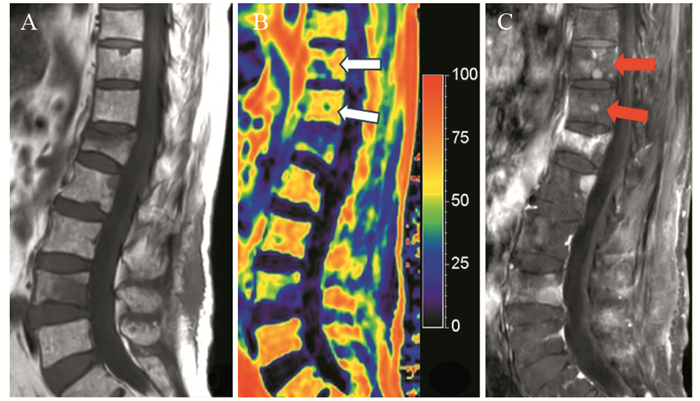
FF值诊断椎体转移瘤ROC曲线下面积为0.987(95%CI: 0.977~0.997),当FF值为9.87%时,敏感度99.6%,特异性92.0%,见图 3。
|
| 图 3 mDIXON Quant FF值的ROC曲线 Figure 3 ROC curve of mDIXON Quant FF value |
骨髓主要含三大成分:矿化的骨质基质、红骨髓及黄骨髓。红骨髓造血活跃,黄骨髓大部分不造血,红、黄骨髓之间可相互转换[4]。MRI具有良好的空间分辨率及对比分辨率,能清晰显示骨髓信号及骨髓的变化。骨髓MRI信号主要取决于脂肪和造血细胞的比例,红骨髓富含造血细胞(60%造血细胞和40%脂肪细胞),黄骨髓主要含脂肪(95%脂肪细胞和5%造血细胞)[5]。正常成年人椎体T1WI呈等信号,骨髓信号高于相邻椎间盘,T2WI呈中等、稍高信号[6]。由于各种生理及病理性原因引起椎体骨髓脂肪含量发生变化,导致椎体信号多变。因此,评估骨髓脂肪含量及其变化对于骨病变尤其是骨肿瘤病变的诊断非常重要[7]。随着MRI技术的发展,定性及定量分析骨肿瘤病变中的脂肪含量已取得巨大进展。目前,MRI mDIXON Quant技术为科研及临床诊治提供一项高效、非侵入的定量评价工具。
mDIXON Quant是一项基于化学位移水脂分离的技术,纠正T2*信号衰减的影响,改进脂肪多峰模型,提供水和脂肪的独特分离[8],使mDIXON Quant序列拥有高效的采集速度、出色的压脂效果以及精确的脂肪定量等特点,被推荐应用于临床[9]。基于颜色编码生成FF伪彩图中,正常成年人椎体因富含脂肪呈橘红色,颜色由橘红色向深蓝色的过渡,代表着脂肪含量由高向低变化,提示骨髓脂肪减低、消失。已有研究表明运用mDIXON Quant技术测定椎体脂肪含量具有较高的可靠性和可重复性[10],主要用于骨质疏松[11]研究中。
目前,利用FF图像对转移椎体的定性研究较少。本研究结果显示FF图像诊断转移椎体的敏感度、假阳性率、假阴性率、阴性预测值、准确性优于T1WI平扫,说明FF图像定性评价转移椎体具有较高的诊断效能。原因可能是平扫T1WI视觉定性评估椎体转移瘤,需将T1WI显示为低信号的转移灶与骨骼肌信号相对比,存在一定主观性[8]; 随着年龄、应激状态的改变,红黄骨髓之间相互转换,导致骨髓在T1WI上信号多样,对于低信号转移灶的检出具有一定难度。但FF图像通过彩色编码后,色彩形成鲜明对比,可根据颜色的差异及变化,直观判断骨髓脂肪的含量,更清晰地显示病变。在临床工作中,mDIXON Quant是一种快速高效成像技术,一次扫描可获得40幅FF图像,与常规MRI相比,扫描时间更短并降低了部分容积效应的影响,提高了病变的检出率。由于mDIXON Quant技术对椎体转移瘤具有较高的诊断效能,当患者MRI增强对比剂禁忌时,可辅以此序列为患者诊断椎体转移瘤提供参考。
本研究FF图像定性评价椎体转移瘤中,发现40个椎体为假阳性,假阳性率为3.03%,74个椎体为假阴性,假阴性率7.18%。假阳性病灶包括椎体边缘不典型血管瘤、许莫式结节并周围水肿、严重外伤导致的压缩性骨折并周围水肿等良性病变,由于上述病变区域的骨髓脂肪被替代或骨折后骨髓脂肪发生漂移[12],致病变区域骨髓脂肪含量减少,FF伪彩图显示颜色类似于转移瘤,造成假阳性灶。假阴性病灶主要包括一些较小的转移灶、部分成骨性转移瘤及具有原发肿瘤病史患者经放化疗后继发的椎体转移灶。当小的骨转移灶隐匿在椎体边缘凹陷的终板下,骨髓脂肪含量发生变化,区分转移灶与其他良性病变存在困难,这需要在今后的研究中扩大样本进行研究。有研究发现放化疗会抑制骨髓造血功能,导致红骨髓减少,黄骨髓增加[13],椎体内骨髓脂肪分布不均匀,当椎体发生转移瘤时,转移瘤隐藏在其内,造成假阴性。成骨性转移瘤在形成肿瘤骨样组织过程中,可保留骨小梁[14],同时包含恶性肿瘤细胞与残余脂肪,因此骨髓内仍存在脂肪,以致FF伪彩图与其他病变较难区分。在临床工作中,我们发现骨岛易被误认为成骨性转移。骨岛为骨松质内局限性骨质的生长变异,或骨发育过程中的发育错误[15],其骨质含量较椎体转移瘤的肿瘤样骨组织高,二者脂肪含量存在差异,因此通过FF检测脂肪含量的变化,可鉴别二者。
在椎体转移瘤定量分析中,本研究结果显示正常椎体的脂肪分数为(42.79±21.02)%,与既往报道结果大致相符[16]。本研究椎体转移瘤的脂肪分数为(3.93±3.37)%,较正常椎体低,原因可能是当恶性肿瘤引起骨转移时,成骨细胞与破骨细胞功能失衡,肿瘤组织侵袭性增殖,完全或部分替代正常骨髓内脂肪,使病变区域脂肪含量减低。Schmeel等[1]研究椎体恶性病变的PDFF值为(3.09±3.06)%明显低于正常椎体PDFF值(50.51±14.69)%; 张银霞[17]研究表示溶骨性椎体转移瘤脂肪含量低于正常椎体脂肪含量,本研究结果与既往研究结果一致,即椎体转移瘤脂肪含量较正常椎体低。骨髓随着年龄、性别、免疫状态而动态变化,因此引起椎体中的红黄骨髓分布不均匀,MR常规序列显示信号异常,与椎体转移瘤较难鉴别,本研究得出使用mDIXON Quant技术FF值可鉴别正常椎体与椎体转移瘤,排除了椎体中红黄骨髓再分布的干扰。研究还发现FF值可以作为一个独立因素区分良恶性病变的显著变量,并分别提出FF值可以鉴别椎体良恶性病变[8, 18]。本文研究只针对椎体转移瘤与正常椎体,今后我们将扩大研究病种,为临床诊断提供影像依据。
国内外文献研究显示正常椎体在不同年龄、性别组脂肪含量存在差异[19],但尚未在椎体转移瘤进行相关分组研究。本研究得出椎体转移瘤FF值在不同年龄、性别组及不同椎体部位之间无统计学差异,间接表明测量椎体转移瘤的FF值,数值相对稳定,影响因素较少,并可以作为客观参照。同时,本研究进一步比较溶骨性与非溶骨性椎体转移瘤FF值间的差异,结果显示两者之间无统计学差异。当恶性肿瘤细胞经血转移至椎体时,先出现骨髓浸润,随后发生骨质破坏[20]; 对于不同类型骨质破坏虽然产生机制不同,但本质上都是由肿瘤细胞浸润骨髓,替代正常骨髓,以至骨髓内脂肪发生变化,这说明本研究中FF值不能鉴别溶骨性及非溶骨性椎体转移,但目前没有关于不同类型骨质破坏间的FF值研究。
本研究存在一些不足之处:首先评阅者手动绘制ROI过程中,对于病灶边缘的确定存在一定主观性,可能会导致偏差; 第二,不同原发恶性肿瘤间椎体转移瘤是否存在差异,需进一步扩充样本数。
综上所述,mDIXON Quant作为一项快捷、无创的磁共振定量成像技术,可定量测定椎体的脂肪含量,对椎体转移瘤具有较高的诊断效能,其中椎体转移瘤中的脂肪分数较正常椎体明显减低。
作者贡献
张嘉:数据处理、统计学分析、文章撰写
陶海波、丁莹莹、李鹍:研究设计、理论指导、影像评价及文章修改
李梅:病理学指导
孙诗昀、李曼竹:病例影像资料的收集、整理
| [1] |
Schmeel FC, Luetkens JA, Wagenhäuser PJ, et al. Proton density fat fraction (PDFF) MRI for differentiation of benign and malignant vertebral lesions[J]. Eur Radiol, 2018, 28(6): 2397-2405. DOI:10.1007/s00330-017-5241-x |
| [2] |
Gee CS, Nguyen JT, Marquez CJ, et al. Validation of bone marrow fat quantification in the presence of trabecular bone using MRI[J]. J Magn Reson Imaging, 2015, 42(2): 539-544. DOI:10.1002/jmri.24795 |
| [3] |
王明瑶, 华佳. 乳腺癌骨转移瘤疗效评估的影像学进展[J]. 放射学实践, 2017, 32(11): 1200-1204. [Wang MY, Hua J. Imaging progress in the evaluation of curative effect of breast cancer with bone metastases[J]. Fang She Xue Shi Jian, 2017, 32(11): 1200-1204.] |
| [4] |
Baum T, Yap SP, Dieckmeyer M, et al. Assessment of whole spine vertebral bone marrow fat using chemical shift-encoding based water-fat MRI[J]. J Magn Reson Imaging, 2015, 42(4): 1018-1023. DOI:10.1002/jmri.24854 |
| [5] |
Alyas F, Saifuddin A, Connell D. MR imaging evaluation of the bone marrow and marrow infiltrative disorders of the lumbar spine[J]. Magn Reson Imaging Clin N Am, 2007, 15(2): 199-219. DOI:10.1016/j.mric.2007.03.002 |
| [6] |
张甫政, 刘利. CT、MRI对脊柱转移瘤的诊断价值[J]. 实用医学影像杂志, 2011, 12(4): 235-237. [Zhang FZ, Liu L. The value of CT and MRI in the diagnosis of spinal metastases[J]. Shi Yong Yi Xue Ying Xiang Za Zhi, 2011, 12(4): 235-237. DOI:10.3969/j.issn.1009-6817.2011.04.011] |
| [7] |
陈慧莹, 袁慧书. 磁共振脂肪定量技术在骨骼疾病中的应用与展望[J]. 磁共振成像, 2014, 5(2): 150-155. [Chen HY, Yuan HS. Marrow fat quantification by magnetic resonance technology: the aplication and prospect in bone diseases[J]. Ci Gong Zhen Cheng Xiang, 2014, 5(2): 150-155.] |
| [8] |
Yoo HJ, Hong SH, Kim DH, et al. Measurement of fat content in vertebral marrow using a modified dixon sequence to differentiate benign from malignant processes[J]. J Magn Reson Imaging, 2017, 45(5): 1534-1544. DOI:10.1002/jmri.25496 |
| [9] |
Maeder Y, Dunet V, Richard R, et al. Bone Marrow Metastases: T2-weighted Dixon Spin-Echo Fat Images Can Replace T1-weighted Spin-Echo Images[J]. Radiology, 2018, 286(3): 948-959. DOI:10.1148/radiol.2017170325 |
| [10] |
Zhang Y, Zhou Z, Wang C, et al. Reliability of measuring the fat content of the lumbar vertebral marrow and paraspinal muscles using MRI mDIXON-Quant sequence[J]. Diagn Interv Radiol, 2018, 24(5): 302-307. DOI:10.5152/dir.2018.17323 |
| [11] |
Zhao Y, Huang M, Ding J, et al. Prediction of Abnormal Bone Density and Osteoporosis From Lumbar Spine MR Using Modified Dixon Quant in 257 Subjects With Quantitative Computed Tomography as Reference[J]. J Magn Reson Imaging, 2019, 49(2): 390-399. DOI:10.1002/jmri.26233 |
| [12] |
樊秋菊, 于楠, 胡延静, 等. 3.0 T MRI水-脂分离Dixon技术鉴别良恶性椎体压缩性骨折的价值[J]. 中国中西医结合影像学杂志, 2019, 17(1): 6-9, 12. [Fan QJ, Yu N, Hu YJ, et al. Value of 3.0 T MRI fat-water separation Dixon technique in the differential diagnosis of benign and malignant verte-bral compression fracture[J]. Zhongguo Zhong Xi Yi Jie He Ying Xiang Xue Za Zhi, 2019, 17(1): 6-9, 12. DOI:10.3969/j.issn.1672-0512.2019.01.002] |
| [13] |
Carmona R, Pritz J, Bydder M, et al. Fat Composition Changes in Bone Marrow During Chemotherapy and Radiation Therapy[J]. Int J Radiat Oncol Biol Phys, 2014, 90(1): 155-163. DOI:10.1016/j.ijrobp.2014.05.041 |
| [14] |
Kim DH, Yoo HJ, Hong SH, et al. Differentiation of Acute Osteoporotic and Malignant Vertebral Fractures by Quantification of Fat Fraction With a Dixon MRI Sequence[J]. AJR Am J Roentgenol, 2017, 209(6): 1331-1339. DOI:10.2214/AJR.17.18168 |
| [15] |
王兵, 董越, 郑邵微, 等. CT能谱成像鉴别诊断肺癌成骨性转移瘤与骨岛的价值[J]. 中国医学影像技术, 2014, 30(10): 1552-1556. [Wang B, Dong Y, Zhen SW, et al. Spectral CT imaging in differential diagnosis of osteoblastic metastases and bone islands in patients with lung cancer[J]. Zhongguo Yi Xue Ying Xiang Ji Shu, 2014, 30(10): 1552-1556.] |
| [16] |
魏铃, 王丰哲, 殷国良, 等. PDFF和OP/IP对胸、腰椎多发性骨髓瘤骨病的诊断价值[J]. 肿瘤防治研究, 2020, 47(2): 115-118. [Wei L, Wang FZ, Yin GL, et al. Diagnostic Value of PDFF and OP/IP for Multiple Myeloma Bone Disease of Thoracic and Lumbar Spine[J]. Zhong Liu Fang Zhi Yan Jiu, 2020, 47(2): 115-118. DOI:10.3971/j.issn.1000-8578.2020.19.0906] |
| [17] |
张银霞. 磁共振IDEAL-IQ序列对椎体溶骨性转移瘤与血管瘤鉴别诊断价值的初步研究[D]. 沈阳: 中国医科大学, 2019. [Zhang YX. Preliminary Study on the differential diagnosis of vertebral osteolytic Metastases and Hemangiomas by magnetic resonance Ideal -IQ sequence[D]. Shenyang: China Medical University, 2019.]
|
| [18] |
Schmeel FC, Luetkens JA, Enkirch SJ, et al. Proton density fat fraction (PDFF) MR imaging for differentiation of acute benign and neoplastic compression fractures of the spine[J]. Eur Radiol, 2018, 28(12): 5001-5009. DOI:10.1007/s00330-018-5513-0 |
| [19] |
张勇, 程晓光, 于爱红, 等. 腰椎椎体骨髓脂肪含量与骨密度、年龄关系的定量影像评估[J]. 中华放射学杂志, 2017, 51(10): 771-776. [Zhang Y, Cheng XG, Yu AH, et al. Quantitative radiological evaluation of interaction of lumbar vertebral bone marrow fat, bone mineral density and age[J]. Zhonghua Fang She Xue Za Zhi, 2017, 51(10): 771-776. DOI:10.3760/j.issn.1005-1201.2017.10.010] |
| [20] |
Li GW, Xu Z, Chang QW, et al. Quantitative evaluation of vertebral marrow adipose tissue in postmenopausal female using MRI chemical shift-based water-fat separation[J]. Clin Radiol, 2014, 69(3): 254-262. DOI:10.1016/j.crad.2013.10.005 |
 2021, Vol. 48
2021, Vol. 48