文章信息
- 血栓分子标志物在弥漫大B细胞淋巴瘤中的检测及临床意义
- Detection and Clinical Significance of Thrombus Molecular Markers in Diffuse Large B-cell Lymphoma
- 肿瘤防治研究, 2021, 48(10): 947-951
- Cancer Research on Prevention and Treatment, 2021, 48(10): 947-951
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2021.21.0222
- 收稿日期: 2021-03-01
- 修回日期: 2021-08-19
2. 730050 兰州,甘肃省肿瘤医院检验科
2. Department of Clinical Laboratory, Cancer Hospital of Gansu Province, Lanzhou 730050, China
淋巴瘤患者体内凝血纤溶系统的激活影响疾病的发生发展和预后。弥漫大B细胞淋巴瘤(diffuse large B-cell lymphoma, DLBCL)患者的血液表现为高凝和纤溶亢进状态,这种状态会促进和加速淋巴瘤细胞的浸润[1]。近年来血栓分子标志物检测逐渐被临床医生重视,血栓分子标志物是凝血纤溶指标,不仅作为预判血栓潜在形成的早期指标,其对肿瘤的疗效评价、预后判断亦有作用[2]。本研究对弥漫大B细胞淋巴瘤进行检测分析,探讨血栓分子标志物在DLBCL检测中的实际临床意义。
1 资料与方法 1.1 临床资料收集2019年8月至2020年10月期间在我院住院的弥漫大B细胞淋巴瘤患者60例血标本,按WHO分类,免疫组织化学Hans法分型。其中男39例、女21例,中位年龄54.5(24~85)岁;未并发血栓37例、并发血栓23例;淋巴瘤初治组23例、缓解组24例、未缓解组13例;选取同期健康体检者46例作为对照组,男29例、女17例,中位年龄53(28~82)岁。所有资料均完整可靠,取得受试者知情同意。本研究经伦理委员会审核批准。
1.2 标本采集用含有0.3 ml 3.2%的枸橼酸钠真空采血管采集研究对象的清晨空腹静脉血2.7 ml,1:9抗凝,采血后立即混匀,以1 500 g离心15 min,分离血浆上机检测。采集LDH静脉血标本3~5 ml于分离胶促凝真空采血管、离心,分离血清上机检测。
1.3 试剂与仪器HISCL5000全自动免疫分析仪及配套试剂、校准品和质控品均购自日本Sysmex公司,离心机为湖南湘仪实验室仪器开发有限公司产品,罗氏Cobas 8000全自动生化免疫分析系统购自德国罗氏Cobas公司。
1.4 检测方法血栓调节蛋白(TM)、纤溶酶-α2纤溶酶抑制剂复合物(PIC)、组织型纤溶酶原激活物-抑制剂-1复合物(t-PAIC)、凝血酶-抗凝血酶Ⅲ复合物(TAT)采用化学发光免疫分析法检测,按照仪器说明书步骤操作,将试剂放置于仪器相应位置,试验前先制作标准曲线,以校准品的发光强度为纵轴,浓度为横轴,进行室内质控检测(室内质控品提前分装好),室内在控后,按照仪器的使用要求放置样本检测,对照标准曲线求出检测项目浓度。乳酸脱氢酶(LDH)釆用罗氏Cobas 8000全自动生化免疫分析系统检测,操作步骤按照仪器说明书,将试剂放置于仪器相应位置;试验前先用罗氏生化多项校准品制作标准曲线;复溶后的正常值质控品、病理值质控品进行室内质控检测;室内在控后,按照仪器的使用要求放置样本检测,对照标准曲线求出LDH浓度。
1.5 随访60例DLBCL患者均具有随访资料,无失访,从初次确诊时间开始随访到2020年10月29日,随访形式采取对患者和(或)家属进行出院患者微信群、住院就诊、电话咨询和门诊复查的形式。
1.6 统计学方法SPSS20.0软件对数据进行统计学分析。血浆TM、PIC、TAT和t-PAIC水平在各组中的比较采用四分位数(P25,P50,P75)表示,组间比较采用方差分析,单因素及多因素Cox回归模型分析影响预后的因素,TM、PIC、TAT和t-PAIC水平与LDH的相关性采用Spearman相关分析进行检验,P < 0.01为差异有统计学意义。
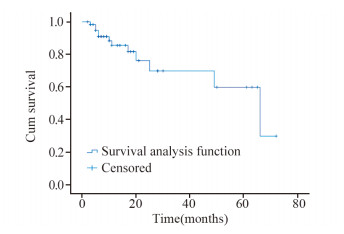
|
| 图 1 Kaplan-Meier分析弥漫大B细胞淋巴瘤患者的生存率 Figure 1 Kaplan-Meier analysis of survival of DLBCL patients |
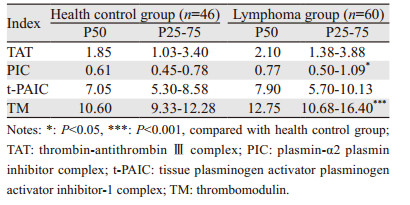
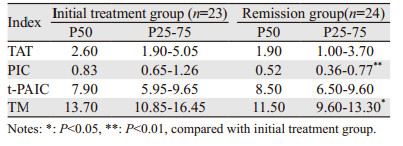
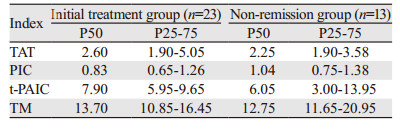
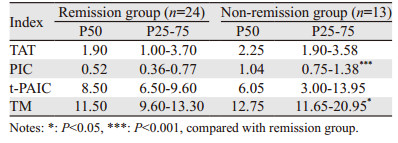
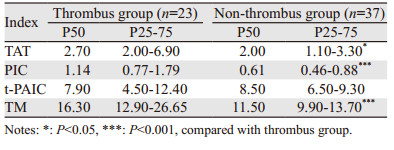
淋巴瘤组与健康对照组比较,淋巴瘤组中TM、PIC指标明显升高(P < 0.05),见表 1,TAT、t-PAIC差异无统计学意义(P > 0.05)。TM、PIC凝血、纤溶指标升高并高于对照组,表明淋巴瘤患者凝血纤溶系统异常。初治组与缓解组之间比较,初治组TM、PIC明显高于缓解组(P < 0.05),TAT、t-PAIC差异无统计学意义(P > 0.05);初治组与未缓解组比较,TM、PIC、t-PAIC、TAT各指标差异均无统计学意义(P > 0.05);未缓解组TM、PIC明显高于缓解组(P < 0.05),TAT、t-PAIC差异无统计学意义(P > 0.05),见表 2~4。淋巴瘤并发血栓组TM、PIC、TAT均明显高于未并发血栓组(P < 0.05),见表 5,t-PAIC在两组中比较差异无统计学意义(P > 0.05)。
|
|
|
|
|
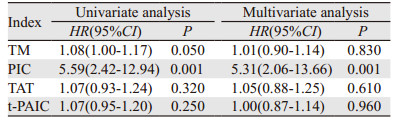
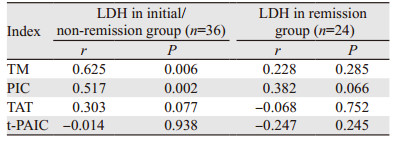
TM、PIC、TAT和t-PAIC水平与DLBCL患者预后关系分析显示:单因素Cox回归分析TM,PIC均与DLBCL患者预后密切相关(P < 0.05)。多因素Cox回归分析显示PIC是DLBCL患者的独立预后因素(P < 0.001),见表 6。进一步分析TM、PIC、TAT和t-PAIC水平与各组LDH预后指标的相关性,结果显示:血浆TM、PIC与淋巴瘤患者初治组、未缓解组的LDH存在正相关(r=0.625, r =0.517),见表 7。
|
|
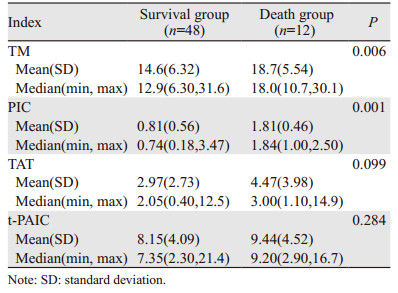
用假设检验对随访结果中死亡组的血栓分子标志物分析,结果示:死亡组中的TM、PIC、TAT和t-PAIC水平均高于生存组,其中死亡组中TM、PIC显著增高(P < 0.05),见表 8。其中随访生存 > 60月5人,48~60月之间2人,36~48月之间0人,24~36月之间5人,12~24月之间17人,< 12月31人;存活48人,死亡12人,其中死亡 < 12月7人,12~24月2人,> 24月3人;Kaplan-Meier法估计患者生存率,2年累积生存率为68%,中位生存时间为66月。
|
弥漫大B细胞淋巴瘤是非霍奇金淋巴瘤(non-Hodgkin’s lymphoma, NHL)中最常见的类型,在我国约占NHL45.8%[3]。DLBCL血栓的发生率为12.8%。原发纵隔大B细胞淋巴瘤发生率约为37.5%,中枢神经系统淋巴瘤患者形成血栓高达59.5%[4-5]。研究显示,凝血纤溶系统改变,血栓形成可能是恶性淋巴瘤患者最早期的临床表现[6]。血栓被认为是DLBCL的独立危险因素,尤其是在治疗早期。血栓的形成参与了肿瘤进展、血管生成和肿瘤转移等机制[7]。陈文欣等[8]检测呼吸系统和消化系统肿瘤患者血浆TM、TAT、t-PAIC、PIC水平,结果显示,可作为疾病疗效观察和预后判断指标。常规凝血指标PT、APTT、TT、FDP、D-Dimer等指标,不能较早体现机体真实的凝血状态,对潜在血栓形成尚缺乏早期、敏感、精确的实验室指标;而TM、TAT、t-PAIC、PIC可从凝血系统、纤溶系统和内皮系统客观评价,全面指导临床预防与治疗。
本研究结果表明,淋巴瘤患者体内凝血系统被激活,可能是瘤细胞直接作用于肿瘤反应性单核细胞、内皮细胞和血小板的促凝作用。TM作为血管内皮细胞表面的凝血酶受体发挥生物学效应。瘤细胞导致血管内皮损伤,可致血中TM水平增高[9]。文献报道,TM在肺癌、结直肠癌、膀胱癌等组织中表达[10]。DLBCL具有高度侵袭性,除发生在淋巴结、淋巴组织外,结外组织常被浸润,使周围血管、淋巴管甚至神经受侵,致使DLBCL血浆中TM水平会有不同程度升高。研究显示[11],PIC可作为恶性肿瘤患者生存预测因子,且不受疾病类型、性别、年龄、肿瘤大小和存在远处转移等因素的干扰,本研究结果与文献报道一致,淋巴瘤患者处于凝血激活状态下,又继发纤溶系统激活,纤溶系统激活在肿瘤生长、浸润及转移中起到一定作用。本研究初治组与未缓解组间比较,TM、PIC、t-PAIC、TAT各指标差异均无统计学意义;表明疾病初诊与复发进展这两个阶段,肿瘤负荷大,侵及范围广,指标之间无显著差异,与临床实际观察相符合,而缓解组TM、PIC指标明显低于初治组、未缓解组,表明经治疗后有效的患者,肿瘤缩小甚至完全代谢缓解,TM、PIC指标下降,可间接作为评判疗效指标。邹丽芳等[12]观察44例血液系统恶性肿瘤患者止凝血功能,发现TAT可作为血液系统恶性肿瘤的疾病进展指标。本研究结果显示,各组TAT、t-PAIC指标无显著差异,与文献报道[13]不相一致,分析原因,其一,可能受样本量局限,TAT、t-PAIC需大量样本来统计分析;其二,本研究检测的是血浆标本,并未检测肿瘤组织细胞标本,可能受一定因素影响。血浆TAT作为凝血酶早期形成的敏感分子标志物[14],可将TAT作为并发血栓的早期预测指标。肿瘤生物恶性程度高,内皮系统破坏程度亦高,过度活化凝血纤溶系统,形成血栓的风险高,而t-PAIC在其两组中比较无差异,t-PAIC由组织型纤溶酶原激活物(t-PA)和纤溶酶原激活物抑制剂1(PAI-1)以1:1的形式结合而成,可早期反映纤溶系统的激活,淋巴瘤患者体内处于高凝状态,首先表现高凝,纤溶活性降低,故淋巴瘤并发早期血栓形成t-PAIC值可能不明显,是造成本研究结果的可能原因,另外,t-PAIC检测更适合用于直观判断凝血紊乱急性期的内皮损伤、纤溶抑制状况,且两组间比较t-PAIC样本量少。
乳酸脱氢酶作为国际淋巴瘤预后、IPI(NCCN-IPI)评分的一项重要指标[15-16],它能反映出肿瘤负荷大小,预后判断指标敏感。TM、PIC与LDH存在正相关,说明肿瘤负荷越大,LDH升高越明显,TM、PIC指标相应越高,提示预后越差。
近来随着对DLBCL基因分型、实验室标志物的研究,如何更早期的识别出高危患者并予以精准防治来延长患者生存时间成为热点。通过对血栓分子标志物在DLBCL中的检测以及对预后相关性分析,发现血栓分子标志物中TM、PIC对淋巴瘤的疗效评判、预后评估均有实际临床意义,同时可早期发现淋巴瘤并发潜在血栓,预防性抗凝治疗,抗凝治疗的同时亦具有抗肿瘤作用,进而改善患者预后。它们有望成为预测DLBCL患者预后的有效、便捷、实用性标志物,能更好地在临床中推广应用。
作者贡献
王玉虹:研究设计和操作、文献查阅、论文撰写与修改
江秀娟:研究设计和实验实施、实验操作指导
崔杰:指导研究设计、统计分析
姜俊峰:数据资料收集、保管
段赟:收集标本、数据汇总
| [1] |
林晓燕. 凝血纤溶指标在淋巴瘤的临床应用研究[D]. 厦门大学, 2016. [Lin XY. Clinical application of coagulation and fibrinolysis indexes in lymphoma[D]. Xiamen University, 2016.]
|
| [2] |
陈冲, 吴雪. 凝血和纤溶标志物在恶性肿瘤治疗中的应用研究进展[J]. 山东医药, 2019, 59(20): 100-103. [Chen C, Wu X. Application research progress of coagula-tion and fibrinolysis markers in the treatment of malignant tumors[J]. Shandong Yi Yao, 2019, 59(20): 100-103. DOI:10.3969/j.issn.1002-266X.2019.20.029] |
| [3] |
李小秋, 李甘地, 高子芬, 等. 中国淋巴瘤亚型分布: 国内多中心性病例10002例分析[J]. 诊断学理论与实践, 2012, 11(2): 111-115. [Li XQ, Li GD, Gao ZF, et al. Distribution pattern of lymphoma subtypes in china: A nationwide multicenter study of 10002 cases[J]. Zhen Duan Xue Li Lun Yu Shi Jian, 2012, 11(2): 111-115.] |
| [4] |
Saito M, Wages NA, Schiff D. Incidence, risk factors and management of venous thromboembolism in patients with primary CNS lymphoma[J]. J Neurooncol, 2021, 154(1): 41-47. DOI:10.1007/s11060-021-03791-x |
| [5] |
兰映霞, 张翼鷟. 淋巴瘤患者静脉血栓栓塞症的研究进展[J]. 肿瘤防治研究, 2020, 47(11): 885-888. [Lan YX, Zhang YZ. Progress of Venous Thromboembolism in Lymphoma Patients[J]. Zhong Liu Fang Zhi Yan Jiu, 2020, 47(11): 885-888. DOI:10.3971/j.issn.1000-8578.2020.19.1461] |
| [6] |
刘鹏飞, 李亚妮, 李兰芳, 等. 淋巴瘤相关血栓的临床分析[J]. 中国肿瘤临床, 2013, 40(10): 596-599. [Liu PF, Li YN, Li LF, et al. Clinical features of lymphoma-related thrombosis[J]. Zhongguo Zhong Liu Lin Chuang, 2013, 40(10): 596-599. DOI:10.3969/j.issn.1000-8179.2013.10.011] |
| [7] |
Nielsen VG, Matika RW, Ley ML, et al. Tissue-type plasminog-enactivator-induc -ed fibrinolysis is enhanced in patients with breast, lung, pancreas and colon cancer[J]. Blood Coagul Fibrinolysis, 2014, 25(3): 248-253. DOI:10.1097/MBC.0000000000000040 |
| [8] |
陈文欣, 李强, 薛赢俊, 等. 恶性肿瘤患者凝血-纤溶系统标志物检测及其临床意义[J]. 检验医学, 2018, 33(8): 722-726. [Chen WX, Li Q, Xue YJ, et al. Determination of coagulation-fibrinolytic system markers in patients with malignant tumor and its role[J]. Jian Yan Yi Xue, 2018, 33(8): 722-726. DOI:10.3969/j.issn.1673-8640.2018.08.012] |
| [9] |
Akita N, Ma N, Okamoto T, et al. Host protein C inhibitor inhibits tumor growth, but promotes tumor metastasis, which is closely correlated with hypercoagulability[J]. Thromb Res, 2015, 135(6): 1203-1208. DOI:10.1016/j.thromres.2015.03.026 |
| [10] |
Wu CT, Chang YH, Lin PY, et al. Thrombomodulin expression regulates tumorigenesis in bladder cancer[J]. BMC Cancer, 2014, 14: 375. DOI:10.1186/1471-2407-14-375 |
| [11] |
张蕾, 谭榜云, 李燕平. 血浆凝血和纤溶标志物在肿瘤治疗与预后中的研究进展[J]. 临床检验杂志, 2017, 35(12): 949-951. [Zhang L, Tan BY, Li YP. Research progress of plasma coagulation and fibrinolysis markers in the treatment and prognosis of tumors[J]. Lin Chuang Jian Yan Za Zhi, 2017, 35(12): 949-951.] |
| [12] |
邹丽芳, 朱琦, 程毅敏, 等. 血液系统恶性肿瘤患者止凝血功能的研究[J]. 血栓与止血学, 2013, 19(6): 257-260, 263. [Zou LF, Zhu Q, Cheng YM, et al. The study of heamostatic function in patients with hematological malignancy[J]. Xue Shuan Yu Zhi Xue Xue, 2013, 19(6): 257-260, 263.] |
| [13] |
段雪辉, 吴伟东, 谭燕萌, 等. 血浆TAFI和TAT水平与胃癌的关系[J]. 肿瘤, 2016, 36(2): 215-219. [Duan XH, Wu WD, Tan YM, et al. Correlation of TAFI and TAT levels in plasma with gastric cancer[J]. Zhong Liu, 2016, 36(2): 215-219.] |
| [14] |
Yu X, Tian Y, Wang K, et al. Effect of ulinastatin combined rivaroxaban on deep vein thrombosis in major orthopedic surgery[J]. Asian Pac J Trop Med, 2014, 7(11): 918-921. DOI:10.1016/S1995-7645(14)60162-0 |
| [15] |
宋佳琳, 魏小磊, 张元坤, 等. IPI、NCCN-IPI及年龄调整的IPI评分系统在弥漫大B细胞淋巴瘤患者中的预后价值比较[J]. 中华血液学杂志, 2018, 39(9): 739-744. [Song JL, Wei XL, Zhang YK, et al. The prognostic value of the international prognostic index, the national comprehensive cancer network IPI and the age adjusted IPI in diffuse large B cell lymphoma[J]. Zhonghua Xue Ye Xue Za Zhi, 2018, 39(9): 739-744.] |
| [16] |
Crombie JL, Armand P. Diffuse large B-cell lymphoma's new genomics: the bridge and the chasm[J]. J Clin Oncol, 2020, 38(30): 3565-3574. DOI:10.1200/JCO.20.01501 |
 2021, Vol. 48
2021, Vol. 48


