文章信息
- 多学科诊疗模式在湖北省肿瘤医院的实践
- Practice of Multidisciplinary Treatment in Hubei Cancer Hospital
- 肿瘤防治研究, 2018, 45(7): 437-440
- Cancer Research on Prevention and Treatment, 2018, 45(7): 437-440
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2018.18.0680
- 收稿日期: 2018-05-22
- 修回日期: 2018-06-11
2. 430079 武汉,湖北省结直肠癌临床医学研究中心,湖北省肿瘤医院胃肠泌尿外科
2. Colorectal Cancer Clinical Research Center of Hubei, Department of Gastrointestinal Surgery, Hubei Cancer Hospital, Wuhan 430079, China
目前,我国癌症发病率呈持续增长态势,2015年我国癌症的新发病例数接近430万,死亡人数超过280万[1-2]。而大规模生存数据显示我国癌症5年生存率仅为30.9%[3],远低于美国同期报道的66%[4],而且我国农村患者的生存率仅约为城市的一半。分析中美及我国城乡差异的原因,除了癌症谱差异、初诊时疾病的分期差异以外,还有一个重要原因是诊治水平差异较大[3-4]。因此,如何提高肿瘤诊疗水平,改善肿瘤患者生存及生活质量,是当前亟待解决的重要课题。多学科联合诊疗(multidisciplinary treatment, MDT)是建立在循证医学基础上的治疗模式[5],多项研究证实[6-7]MDT有助于肿瘤规范化诊疗,改善患者生存,加强MDT组织管理是实现肿瘤规范化诊疗的有效保障,使患者获得最佳治疗效果的同时,也有效地减少了医疗资源的浪费,还可全面提升医务人员的诊治水平[8]。然而,由于不同地区和不同医师之间技术水平存在差异,近年来仅部分肿瘤专科医院和少数大型肿瘤中心能够常规和规范地开展MDT。湖北省肿瘤医院(以下简称我院)是国内最早开展MDT的单位之一,MDT已经历了十余年的发展历程,现将我院在建设MDT方面的探索及经验做如下阐述。
1 我院MDT的发展及实践历程MDT在欧美等发达国家实施已有数十年历史,我国在21世纪后才逐步开展。我院于2005年在省内率先从结直肠癌开始实施MDT,2006年成立了结直肠癌规范化诊疗小组,之后鼻咽癌、肺癌、恶性淋巴瘤等疾病也相继开始实施MDT工作。2008年汇集多学科专家成立了单病种规范化管理委员会,拟定出符合我院实际的结直肠癌、肺癌、恶性淋巴瘤等诊疗指南,并且每1~2年组织专家组,结合我院临床实际以及最新循证医学证据级别进行修订,以进一步总结经验,规范并引领MDT工作持续发展。随着各亚专科进展日新月异,2012年在外科亚分科的基础上,逐渐实现了内科和放疗科的亚专科化。内科划分为2个腹部内科病区、2个胸部内科病区和1个淋巴瘤内科病区,放疗科划分为3个头颈放疗病区、2个胸部放疗病区和2个腹部放疗病区,进而使得我院MDT发展亚专科化,治疗更加规范化。为了加强MDT团队的整体管理,2013年建立了单病种首席专家制度,先后遴选出15位单病种首席专家。单病种首席专家即为单病种MDT负责人,主要负责组织和协调MDT成员间的意见,制定切实可行的治疗方案,最终确保MDT诊疗决策的有效执行。另外,2015年增设了MDT门诊,为门诊患者制定高质量的诊疗策略。
2 加强行政管理,保障MDT稳定及可持续发展多学科团队领导者的作用非常重要,要求有整合医院资源的能力,特别在多学科团队建立的初期,各学科专家意见往往不统一,而多学科协作本身的内涵包含各学科相互妥协的含义,因此行政管理机制至关重要。另外,完善的管理、质量控制和考核机制对MDT可持续性地健康发展也非常重要。我院在MDT发展过程中,从院级层面,逐步制定并完善了多项MDT工作的规章制度。针对需参与MDT讨论的患者,坚持“两个必须”制度,即所有成立单病种规范化诊疗小组的病种,首次住院治疗前必须经过MDT讨论,对于疑难病例必须经过1次或多次MDT讨论。为了保证MDT讨论的治疗方案得以执行,各学科均建立了相应的质控点,由医务部组织专家定期抽查患者病历及单病种管理档案,以监督规范化治疗的实施。另外,我院MDT还设立有单病种诊疗小组及首席专家考核制度、签名制度、协调员职责、首席专家职责、病例资料提交规定、院内转诊制度、病例反馈制度等。在不断完善、细化的规章制度保障下,规范了诊治流程,促使各学科专家组密切合作,最终使得MDT工作得到良好的实施和执行。
3 我院MDT的实施流程肿瘤患者的首诊非常重要,初次治疗方式对患者的预后影响极大,故我们建立了首诊MDT讨论制度,即对初诊患者进行全面评估、精准分期后,经MDT讨论后制定个体化治疗方案。对于疑难病例,需进行多次MDT讨论,并及时反馈MDT执行情况。具体操作细节如下:
MDT讨论前需要完成实验室、影像学、内镜、病理等相关检查,经由高年资主治医师以上职称医师审核,报请MDT秘书统一安排。每次一般讨论4~8个病例,参与讨论的专家团队成员一般包括外科、内科、放疗科、影像科、病理科等专家,参与讨论专家均具有副高及以上职称,其他人员可参与旁听。会前单病种小组秘书提前将要讨论的患者资料提交给各位专家,便于影像科医师、病理科医师提前阅片,疑难病例可提前组织影像科或病理科科内讨论。门诊患者的基本资料由门诊医师收集整理,并填写MDT讨论申请单,交由单病种秘书安排。住院患者由管床住院医师收集资料,以PPT的形式汇报,如遇特殊类型或罕见疾病,需进行文献复习。汇报病史时除包括检查结果、诊治经过外,还需说明患者的疗效期望、经济状况、依从性。讨论过程中,首先由影像科、病理科专家解读影像片及病理报告,之后,在首席专家的主持下,由相关专科的专家提出自己的诊断和治疗策略。以指南及循证医学证据为指导,结合患者的具体情况(包含患者意愿),综合各学科专家的诊疗意见,由首席专家最终确定合理的个体化的治疗方案,并交由相关专科具体实施。会议记录员需完整记录MDT讨论的经过、各专家发言以及最终意见,并由首席专家签字确认,由相关科室专家负责监督实施情况。若治疗中患者病情变化或治疗效果不满意,需再次提请MDT讨论,调整治疗方案。之后,我院随访科人员会进行定期随访和MDT实施效果评估。
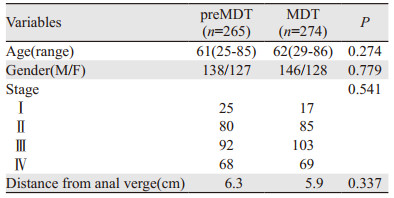
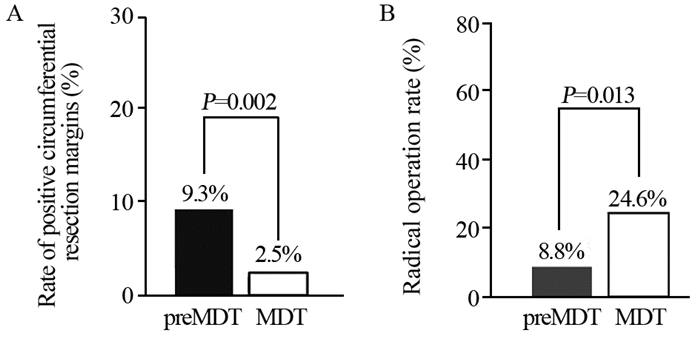
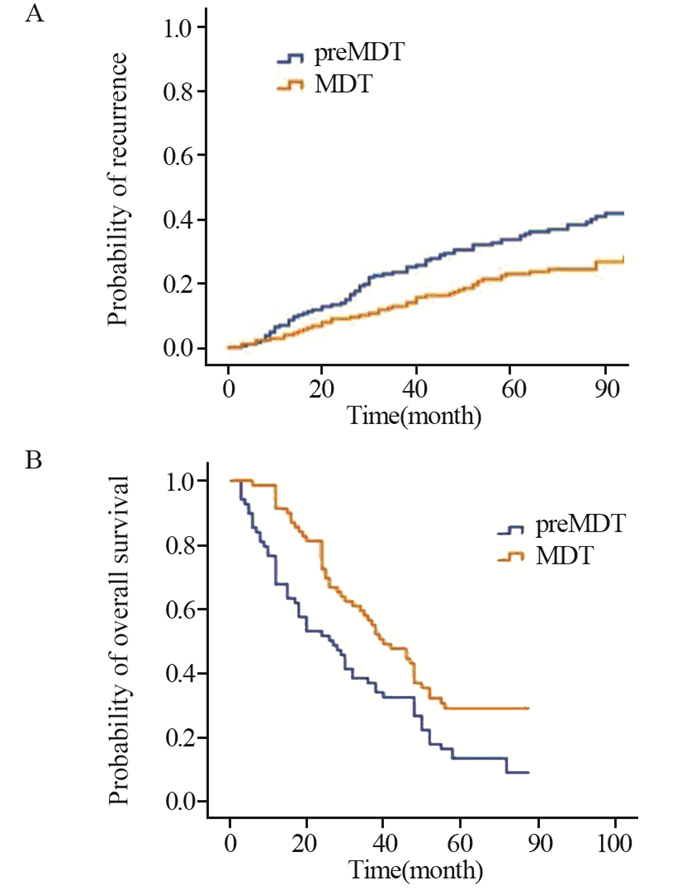
4 我院MDT实施的成效MDT模式提供“一站式”服务,提高了诊断和治疗的效率,而且随着MDT经验的成熟,患者在MDT诊疗决策中的主动参与逐渐被重视,在治疗决策过程中,更多地关注患者的治疗意愿、合并症情况以及社会心理状态等,使患者对诊疗的依从性和满意度明显提升[9-11]。通过我院十余年的MDT临床实践,成效显著。结直肠癌是我院最早开展MDT的病种,下面以结直肠癌进行说明。回顾分析我院既往中低位直肠癌的临床病理数据,2004年至2007年间收治的265例未接受MDT诊疗的中低位直肠癌患者为前MDT组(preMDT),2007年至2010年间收治的274例接受了MDT诊疗的中低位直肠癌患者为MDT组,两组患者临床病理基线资料比较差异无统计学意义,见表 1。分析显示,开展MDT后直肠癌手术患者的环周切缘阳性率从9.3%下降至2.5%(P=0.002),见图 1A。尤其对于Ⅳ期中低位直肠癌,经过MDT讨论及综合治疗后,行根治性手术的比例也显著增加,见图 1B。开展MDT后,病理科发出的报告也更加规范,直肠癌标本的淋巴结检出率也较前有明显增高(18.4枚vs. 11.6枚,P=0.000)。在生存分析方面,与未接受MDT诊疗患者相比,Ⅱ/Ⅲ期中低位直肠癌患者接受MDT诊疗后5年复发率显著降低(21.2% vs. 32.9%,P=0.005),见图 2A;Ⅳ期中低位直肠癌患者5年总生存率显著升高(28.1% vs. 16.7%,P=0.005),见图 2B。
|
|
| 图 1 前MDT组与MDT组直肠癌环周切缘阳性率(A)和Ⅳ期患者行根治性手术率(B)比较 Figure 1 Rate of positive circumferential resection margins(A) and radical operation rate in stage Ⅳ patients(B) between preMDT group and MDT group |
|
| 图 2 前MDT组与MDT组Ⅱ/Ⅲ期直肠癌根治术后5年局部复发率(A)和Ⅳ期患者总生存率(B)比较 Figure 2 5-year local recurrence rate in stage Ⅱ/Ⅲ rectal cancer patients(A) and overall survival in stage Ⅳ rectal cancer patients(B) between preMDT group and MDT group after resection |
MDT的开展加强了各专业领域间医师的协作交流,提高了医务人员的专业技术及临床诊疗水平。随着MDT工作的开展,我院逐步建立了各癌种的临床数据库及生物样本库,多中心临床研究逐渐增多,医学科研成果及科研实力显著增加。在开展MDT院际交流过程中,专科学术影响力得到明显提升。我院结直肠癌单病种小组在前期临床及科研基础上,先后成立武汉市及湖北省结直肠癌临床医学研究中心,将在肿瘤规范化诊疗、转化研究方面发挥更大作用,推动区域结直肠癌诊疗水平的提升。
5 开展MDT存在的困难尽管MDT模式已成为肿瘤诊治的发展方向,但MDT本身面临的挑战还很多[12],北京肿瘤医院[13]回顾性分析其消化系统肿瘤MDT决策执行情况显示,仅有62%(199/321)的MDT决策得到完全执行,分析原因:(1)患者依从性因素(如经济原因、治疗接受程度等);(2)在治疗尚未开始前出现某些新的病情变化,导致临床医生难以执行,如拟手术患者发现新发病灶等情况。(3)团队成员对某些问题尚难以达成一致,因此执行决策存在分歧;(4)病例资料提供不足也会影响MDT专家的判断。因此,在MDT前应尽可能将患者临床病理资料收集完整,在MDT讨论过程中应充分考虑患者的治疗意愿及经济条件,当MDT成员意见出现分歧时,应充分发挥首席专家的领导作用,以患者的最大治疗获益为重,治疗决策才能最大限度执行。同时,医院从管理层面制定的各项规章制度以及医院管理者对MDT的重视程度也直接影响了各单病种MDT的开展和实施。开展MDT存在的其他困难还包括:患者数量多与医师精力有限的矛盾;MDT决策执行后反馈率低[13],不利于患者疗效判定及后续治疗的指导。另外,如何促使患者合理恰当地参与到MDT决策中来,如何进行有效的长期管理和随访,仍需在后续工作中摸索改进。
6 小结湖北省肿瘤医院以肿瘤单病种为单元开展MDT临床实践,从医院层面制定并完善了各项相关政策及制度,切实保障了MDT的顺利开展,并取得了诸多成效。实际上,有效的MDT是一套完善的宏观医疗管理模式,需贯穿于肿瘤患者诊疗的全过程,从而使得患者诊疗过程优化、医生专业水平提高、医院学科建设发展,实现患、医、院三方“共赢”。将来,需要更注重各学科的发展,把握相关领域最新进展,建设学习型MDT团队,才能使MDT团队时刻保持先进性。不断优化现有制度体系,加大执行力度,使MDT模式可持续发展。同时,利用湖北省肿瘤医院肿瘤质控中心和癌症中心等平台,促进华中区域内MDT整体水平的提升,最终将使更多的肿瘤患者获益。
| [1] | Torre LA, Bray F, Siegel RL, et al. Global cancer statistics, 2012[J]. CA Cancer J Clin, 2015, 65(2): 87–108. DOI:10.3322/caac.21262 |
| [2] | Chen W, Zheng R, Baade PD, et al. Cancer statistics in China, 2015[J]. CA Cancer J Clin, 2016, 66(2): 115–32. DOI:10.3322/caac.21338 |
| [3] | Zeng H, Zheng R, Guo Y, et al. Cancer survival in China, 2003-2005: a population-based study[J]. Int J Cancer, 2015, 136(8): 1921–30. DOI:10.1002/ijc.29227 |
| [4] | DeSantis CE, Lin CC, Mariotto AB, et al. Cancer treatment and survivorship statistics, 2014[J]. CA Cancer J Clin, 2014, 64(4): 252–71. DOI:10.3322/caac.v64.4 |
| [5] | European Parthership Against Cancer consensus group, Borras JM, Albreht T, et al. Policy statement on multidisciplinary cancer care[J]. Eur J Cancer, 2014, 50(3): 475–80. DOI:10.1016/j.ejca.2013.11.012 |
| [6] | Basta YL, Bolle S, Fockens P, et al. The Value of Multidisciplinary Team Meetings for Patients with Gastrointestinal Malignancies: A Systematic Review[J]. Ann Surg Oncol, 2017, 24(9): 2669–78. DOI:10.1245/s10434-017-5833-3 |
| [7] | MacDermid E, Hooton G, MacDonald M, et al. Improving patient survival with the colorectal cancer multi-disciplinary team[J]. Colorectal Dis, 2009, 11(3): 291–5. DOI:10.1111/cdi.2009.11.issue-3 |
| [8] | Abbasi AN, Karim MU, Ali N, et al. Multidisciplinary Team Tumour Boards are a Lifeline for Our Cancer Patients in Lower and Middle Income Countries[J]. Clin Oncol (R Coll Radiol), 2016, 28(12): 799. |
| [9] | Hamilton DW, Heaven B, Thomson RG, et al. Multidisciplinary team decision-making in cancer and the absent patient: a qualitative study[J]. BMJ Open, 2016, 6(7): e012559. DOI:10.1136/bmjopen-2016-012559 |
| [10] | Hong NJ, Wright FC, Gagliardi AR, et al. Examining the potential relationship between multidisciplinary cancer care and patient survival: an international literature review[J]. J Surg Oncol, 2010, 102(2): 125–34. DOI:10.1002/jso.v102:2 |
| [11] | Soukup T, Lamb BW, Arora S, et al. Successful strategies in implementing a multidisciplinary team working in the care of patients with cancer: an overview and synthesis of the available literature[J]. J Multidiscip Healthc, 2018, 19(11): 49–61. |
| [12] | Munro AJ. Multidisciplinary Team Meetings in Cancer Care: An Idea Whose Time has Gone?[J]. Clin Oncol (R Coll Radiol), 2015, 27(12): 728–31. DOI:10.1016/j.clon.2015.08.008 |
| [13] | 陆明, 李佳艺, 季加孚, 等. 北京肿瘤医院消化系统肿瘤多学科专家组治疗模式的探索[J]. 中国实用外科杂志, 2012, 32(1): 73–6. [ Lu M, Li JY, Ji JF, et al. The exploration of multidisciplinay team (MDT) for digestive system cancer in Beijing Cancer Hospital[J]. Zhongguo Shi Yong Wai Ke Za Zhi, 2012, 32(1): 73–6. ] |
 2018, Vol. 45
2018, Vol. 45


