文章信息
- 全腹腔镜与辅助腹腔镜下远端胃癌根治术的近期疗效和安全性研究
- Short-term Efficacy and Safety of Total Laparoscopic and Laparoscopic-assisted Radical Gastrectomy on Distal Gastric Cancer
- 肿瘤防治研究, 2018, 45(11): 900-904
- Cancer Research on Prevention and Treatment, 2018, 45(11): 900-904
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2018.18.0427
- 收稿日期: 2018-05-21
- 修回日期: 2018-09-03
2. 350000 福州, 福建医科大学消化道恶性肿瘤教育部重点实验室
2. Key Laboratory of Ministry of Education for Gastrointestinal Cancer, Fujian Medical University, Fuzhou 350000, China
研究表明, 腹腔镜手术具有术中出血少、创伤小、术后康复时间短等优势[1]。腹腔镜远端胃癌根治术又可分为全腹腔镜和辅助腹腔镜远端胃癌根治术。辅助腹腔镜远端胃癌根治术是当下应用较为广泛和成熟的手术方式。近来, 全腹腔镜远端胃癌根治术在全国少数胃癌中心逐渐开展, 但其近期疗效和安全性是否能达到辅助腹腔镜远端胃癌根治术的效果, 还值得进一步探索。本研究回顾性分析本院收治的行腹腔镜远端胃癌根治术的80例患者临床资料, 探讨全腹腔镜远端胃癌根治术的近期疗效和安全性。
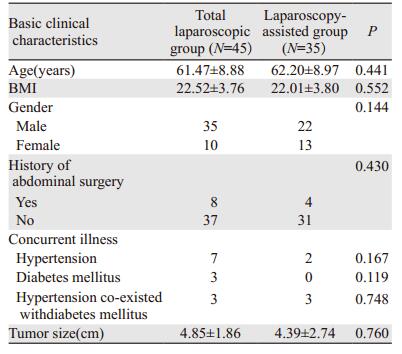
1 资料与方法 1.1 一般资料收集福建医科大学附属第一医院胃肠外科二区2016年2月—2017年8月收治的行腹腔镜远端胃癌根治术的患者临床资料80例, 根据手术方式分为全腹腔镜组45例和辅助腹腔镜组35例, 所有手术均由同一个主刀医生完成。两组患者的年龄、性别、TNM分期、肿瘤最大直径、身体质量指数(BMI)、基础疾病、腹部手术史方面比较, 差异均无统计学意义(均P > 0.05), 具有可比性, 见表 1。
|
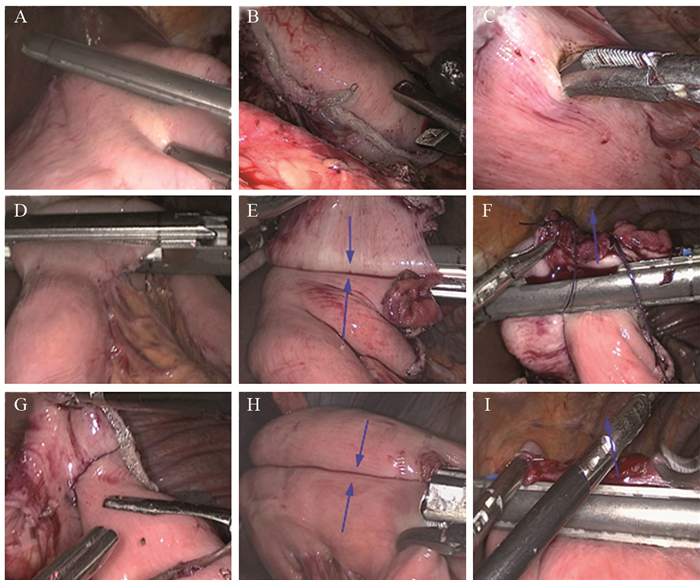
麻醉方式:气管插管全麻。体位:双腿分开“人”字形、头高脚低位。Trocar位置:脐下1 cm置观察孔、左肋下腋前线置主操作孔、反主操作孔置辅助孔、平脐左旁5 cm和平脐右旁5 cm置辅助孔。术者站于患者左侧, 第一助手站于患者右侧, 扶镜手站两腿之间。手术过程:沿结肠上缘切开胃结肠韧带, 自十二指肠球部至结肠脾曲, 在脾附近找到胃网膜左动脉根部予血管夹钳夹切断, 沿脾门向上切断胃短血管, 并清扫NO.4sa、NO.4sb、NO.11p组淋巴结。进入小网膜囊向上剔除胰腺被膜, 切断胃网膜右血管, 并清扫4sd、NO.6组淋巴结。找到胃十二指肠动脉, 沿此动脉向上分离至肝总动脉, 再向上找到并切断胃右动脉, 同时清扫NO.7、NO.8、NO.9以及NO.12a组淋巴结, 在胃左动脉起始处上血管夹, 钳夹切断胃左动脉并清扫NO.1和NO.3组淋巴结, 在十二指肠球部离断肠管, 沿肝下缘切断肝胃韧带, 直到贲门右侧, 其后切断肝胃韧带, 远端胃根据肿瘤位置决定剩余胃的多少。在屈氏韧带下约20 cm处切断空肠, 远端与残胃行侧侧吻合, 取直线切割闭合器闭合共同开口。空肠近切端在第一个吻合口远端约40 cm处作空肠侧侧吻合, 共同开口处取直线切割闭合器闭合, 在脐上3 cm处取4 cm长度切口, 取出标本。见图 1。
|
| A:resected distal part of the stomach; B:removed the specimen; C:made a hole on the residual part of the stomach; D:cut off the jejunum; E:a side-to-side functional anastomosis was formed between residual gastric and distal jejunum; F:common enterotomy closure; G:check the incision closure; H:a side-to-side anastomosis was formed about 40cm below the stoma of proximal and distal jejunum; G:common enterotomy closure was formed 图 1 全腹腔镜下远端胃癌根治术消化道重建 Figure 1 Digestive tract reconstruction of total laparoscopic gastrectomy for distal gastric cancer |
麻醉方式、体位、Trocar位置、术者站位皆与全腹腔镜组相同。手术过程:胃的游离和淋巴结的清扫过程同全腹腔镜组。清扫完成后, 用直线切割闭合器将十二指肠球部离断。取脐上切口约7 cm, 置入切口保护器, 提出远端胃, 在距离肿瘤近端约5 cm处离断胃体, 取出切除的组织, 统一采用Roux-en-Y方式完成消化道重建。
1.3 观察指标选取手术时长、切口长度、术中出血量、清扫淋巴结总数、切口感染、腹腔感染、吻合口瘘、肺部感染、吻合口狭窄、肠梗阻、腹腔出血、皮下气肿、术后排气时间、术后住院时间等作为主要观察指标。
1.4 统计学方法采用SPSS20.0统计学软件进行统计学分析。计量资料以均数±标准差(x±s)表示, 采用两独立样本比较的t检验; 计数资料分析采用成组卡方检验或Fisher确切概率法。检验水平α=0.05。
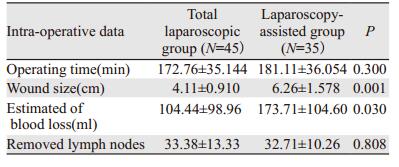
2 结果 2.1 两组术中资料比较两组术中相应指标比较发现, 全腹腔镜组手术切口长度短于辅助腹腔镜组, 差异有统计学意义(P < 0.05), 同时全腹腔镜组的术中出血量明显少于辅助腹腔镜组, 差异有统计学意义(P < 0.05);两组的手术时长和清扫淋巴结总数比较, 差异均无统计学意义(均P > 0.05), 见表 2。
|
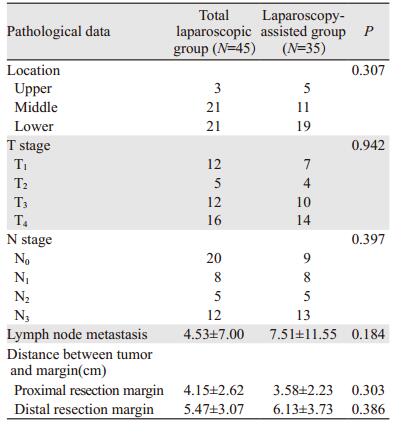
两组的肿瘤发生部位、肿瘤浸润深度、肿瘤pN分期、淋巴结阳性数、肿瘤距上切缘和下切缘距离比较, 差异均无统计学意义(均P > 0.05), 见表 3。
|
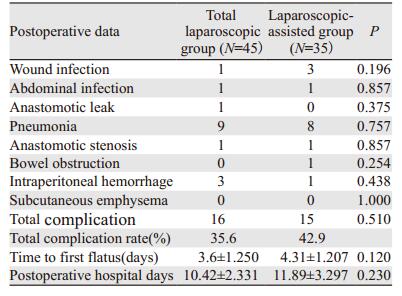
全腹腔镜组术后16例发生并发症(发生率为35.6%), 辅助腹腔镜组术后15例发生并发症(发生率42.9%), 差异无没有统计学意义(P > 0.05);两组术后排气时间和术后住院时间的差异虽然无统计学意义(均P > 0.05), 但全腹腔镜组均短于辅助腹腔镜组, 见表 4。
|
全腹腔镜组中出现3例术后腹腔出血, 其中2例在经过输血及静脉推注止血药物后均停止出血, 考虑为吻合口出血; 另外1例, 在上述治疗无效情况下, 重新行腹腔镜手术探查, 发现为胃右静脉止血夹未夹紧, 导致腹腔慢性出血, 遂在腔镜下重新用止血夹止血。辅助腹腔镜组有1例出血, 在经过输血及静脉推注止血药物无效的情况下, 再次行腹腔镜探查, 发现为胆囊粘连处大网膜出血, 遂经过电凝及止血夹止血后出血停止。另有17例患者(其中男13例, 女4例)术后出现发热、咳嗽、咳痰, 肺部听诊有湿啰音, 行肺部CT提示肺炎, 均予广谱抗生素抗感染, 待症状好转, 体征消失后即停用抗生素。
3 讨论胃癌是常见的消化道恶性肿瘤之一, 严重威胁人类的健康。我国是胃癌高发地区, 但是胃癌的规范化治疗一直是胃癌防治的重点和难点[2]。目前手术切除仍然是胃癌的主要治疗方式, 所以手术能否安全有效地进行、术后能否快速康复显得尤为重要。
近年来随着微创的概念越来越深入人心, 腹腔镜手术以创伤小、出血少、术后住院时间短及术后并发症少等优势受到人们的广泛认可而应用于腹部外科手术中。从1994年日本的Kitano等[3]报道了首例腹腔镜胃癌根治术开始, 经过20多年的发展, 腹腔镜技术的应用得到长足的发展, 其近期疗效及安全性均被证实等同甚至优于传统的腹腔开放性手术[4-9]。随着腹腔镜操作技术的成熟、手术器械的更新以及患者期望值的提高, Seiichiro等[10]在2002年首先提出了新型的腹腔镜吻合技术, 将辅助腹腔镜手术的腔外吻合技术改进为腹腔镜腔内吻合技术(即三角吻合)。该技术是利用直线切割器完成残胃与十二指肠的吻合, 使得手术得以完全在腔镜下完成, 从而减小手术切口的长度, 降低手术对患者的创伤。
本研究通过比较发现全腹腔镜组在手术切口上短于辅助腹腔镜组, 提示全腹腔镜手术较辅助腹腔镜手术具有明显的优势, 可以减轻患者术后疼痛, 缩短下地时间, 促进肠胃蠕动, 有助于患者的早期恢复; 同时全腹腔镜组的术中出血量少于辅助腹腔镜组, 能有效保持视野的清晰, 增加手术安全性和可靠性, 减少对患者的创伤, 保证手术流畅进行, 这与Han等[11]论证相印证。在手术时间上, 两组没有明显差异, 这与其他学者的论证的有所差别, 陈嵩等[12]认为全腹腔镜胃癌根治术的手术时间明显长于辅助腹腔镜胃癌根治术的手术时间, 其原因可能是在腔内行胃十二指肠三角吻合空间狭小, 操作难度大, 对术者技术及其团队的合作要求高, 而腔外直接行胃肠吻合对这些的要求较低。根据腹腔镜手术的学习曲线提示[13-14], 随着术者操作经验、熟练程度的增加以及团队协作的契合程度增加, 全腹腔镜手术能够达到与辅助腹腔镜相近的手术时间。对于术后多个患者发生肺部感染, 考虑以下可能原因:(1)患者胃癌术后应激及高龄, 免疫力较为低下容易诱发肺部感染; (2)患者均为气管插管全麻术后, 膈肌活动受限, 易致肺不张, 使表面活性物质改变, 细菌易繁殖, 从而使肺部感染概率增加; (3)远端胃癌患者术后常规应用抑酸药(PPI), 致胃内pH值升高, 造成菌群失调、移位, 增加肺部感染可能; (4)患者多为老年人, 多有长期吸烟史, 并且依从性差, 术前未按要求进行功能锻炼, 术后未遵医嘱进行早期咳嗽、咳痰, 易致肺炎发生。因此, 胃癌术后出现肺部感染风险较高, 应重点预防, 尽量减少该并发症的发生。此外, 本研究中出现了1例吻合口瘘, 占1.3%, 发生率低于王宇翔等[15]报道的采用毕Ⅰ或毕Ⅱ式的5.2%(发生3例, 总例数58), Kojima等[16]报道了采用毕Ⅰ吻合方式中65例中出现3例吻合口瘘, 占4.6%, 而68例Roux-en-y吻合的没有出现吻合口瘘。由此表明Roux-en-y吻合方式相比较于毕Ⅰ吻合方式和毕Ⅱ吻合方式在术后短期疗效上有一定的优势, 这可能与其具有较好的抗胰液和胆汁的反流作用以及吻合口处张力较小有一定的关系。在淋巴结清扫总数及其他术后并发症方面, 包括:切口感染、腹腔感染、吻合口瘘、肺部感染、吻合口狭窄、肠梗阻、皮下气肿等, 两组也没有明显差别, 说明全腹腔镜手术是可以达到与辅助腹腔镜手术相同的治疗效果。
综上所述, 全腹腔镜下远端胃癌根治的近期疗效和安全性确切, 具有术中出血少、手术切口短的优点, 有助于患者的早期恢复, 而且由于手术切口长度较短, 对机体损伤轻, 愈合的瘢痕小, 易于被患者所接受, 值得推广, 但其远期的疗效和安全性仍需要更高级别循证医学证据的支持。
| [1] | 姚国良, 俞建平, 姚琪远. 腹腔镜胃癌手术可行性与安全性评价:来自5个前瞻性随机对照研究的Meta分析[J]. 中国组织工程研究与临床康复, 2010, 14(46): 8726–31. [ Yao GL, Yu JP, Yao QY. Feasibility and safety of laparoscopic gastrectomy for gastric cancer:A Meta analysis of five prospective randomized controlled trials[J]. Zhongguo Zu Zhi Gong Cheng Yan Jiu Yu Lin Chuang Kang Fu, 2010, 14(46): 8726–31. DOI:10.3969/j.issn.1673-8225.2010.46.042 ] |
| [2] | 左婷婷, 郑荣寿, 曾红梅, 等. 中国胃癌流行病学现状[J]. 中国肿瘤临床, 2017, 44(1): 52–8. [ Zuo TT, Zheng RS, Zeng HM, et al. Epidemiology of stomach cancer in China[J]. Zhongguo Zhong Liu Lin Chuang, 2017, 44(1): 52–8. DOI:10.3969/j.issn.1000-8179.2017.01.881 ] |
| [3] | Kitano S, Iso Y, Moriyama M, et al. Laparoscopy-assisted Billroth I gastrectomy[J]. Surg Laparosc Endosc, 1994, 4(2): 146–8. |
| [4] | Haverkamp L, Brenkman HJ, Seesing MF, et al. Laparoscopic versus open gastrectomy for gastric cancer, a multicenter prospectively randomized controlled trial (LOGICA-trial)[J]. BMC Cancer, 2015, 15: 556. DOI:10.1186/s12885-015-1551-z |
| [5] | Higgins RM, Kubasiak JC, Jacobson RA, et al. Outcomes and Use of Laparoscopic Versus Open Gastric Resection[J]. JSLS, 2015, 19(4). |
| [6] | Jeong O, Jung MR, Kim GY, et al. Comparison of Short-Term Surgical Outcomes Between Laparoscopic and Open Total Gastrectomy for Gastric Carcinoma:Case-Control Study Using Propensity Score Matching Method[J]. J Am Coll Surg, 2013, 216(2): 184–91. DOI:10.1016/j.jamcollsurg.2012.10.014 |
| [7] | Lee SR, Kim HO, Son BH, et al. Laparoscopic-assisted Total Gastrectomy Versus Open Total Gastrectomy for Upper and Middle Gastric Cancer in Short-term and Long-term Outcomes[J]. Surg Laparosc Endosc Percutan Tech, 2014, 324(3): 277–82. |
| [8] | Lee JH, Han HS. A prospective randomized study comparing open vs laparoscopy-assisted distal gastrectomy in early gastric cancer:early results[J]. Surg Endosc, 2005, 19(2): 168–73. DOI:10.1007/s00464-004-8808-y |
| [9] | Katai H, Mizusawa J, Katayama H, et al. Short-term surgical outcomes from a phase Ⅲ study of laparoscopy-assisted versus open distal gastrectomy with nodal dissection for clinical stage IA/IB gastric cancer:Japan Clinical Oncology Group Study JCOG0912[J]. Gastric Cancer, 2017, 20(4): 699–708. DOI:10.1007/s10120-016-0646-9 |
| [10] | Kanaya S, Gomi T, Momoi H, et al. Delta-Shaped Anastomosis in Totally Laparoscopic Billroth I Gastrectomy:New Technique of Intraabdominal Gastroduodenostomy[J]. J Am Coll Surg, 2002, 195(2): 185:284–7. |
| [11] | Han G, Park JY, Kim YJ. Comparison of short-term postoperative outcomes in totally laparoscopic distal gastrectomy versus laparoscopy-assisted distal gastrectomy[J]. J Gastric Cancer, 2014, 14(2): 105–10. DOI:10.5230/jgc.2014.14.2.105 |
| [12] | 陈嵩, 彭北生, 邝永龙. 全腹腔镜与腹腔镜辅助远端胃癌根治术的近期疗效对比分析[J]. 中国医学创新, 2016, 13(23): 56–8. [ Chen S, Peng BS, Kuang YL. Comparative Analysis of Short Term Effect of Total Laparoscopic and Laparoscopic Assisted Radical Gastrectomy for Distal Gastric Cancer[J]. Zhongguo Yi Xue Chuang Xin, 2016, 13(23): 56–8. DOI:10.3969/j.issn.1674-4985.2016.23.016 ] |
| [13] | Gong JQ, Cao YK, Wang YH, et al. Learning curve for hand-assisted laparoscopic D2 radical gastrectomy[J]. World J Gastroenterol, 2015, 21(5): 1606–13. DOI:10.3748/wjg.v21.i5.1606 |
| [14] | Jung DH, Son SY, Park YS, et al. The learning curve associated with laparoscopic total gastrectomy[J]. Gastric Cancer, 2016, 19(1): 264–72. DOI:10.1007/s10120-014-0447-y |
| [15] | 王宇翔, 梁伟, 朱志强, 等. 全腔镜与腹腔镜辅助远端胃癌根治术安全性及近期疗效分析[J]. 中华临床医师杂志(电子版), 2013, 7(20): 9360–2. [ Wang YX, Liang W, Zhu ZQ, et al. Analysis of the Safety and Short Term Efficacy of Total Laparoscopic and Laparoscopic-assisted Radical Gastretomy for Distal Gastric Cancer[J]. Zhonghua Lin Chuang Yi Shi Za Zhi(Dian Zi Ban), 2013, 7(20): 9360–2. DOI:10.3877/cma.j.issn.1674-0785.2013.20.085 ] |
| [16] | Kojima K, Yamada H, Inokuchi M, et al. A comparison of Roux-en-Y and Billroth-I reconstruction after laparoscopy-assisted distal gastrectomy[J]. Ann Surg, 2008, 247(6): 962–7. DOI:10.1097/SLA.0b013e31816d9526 |
 2018, Vol. 45
2018, Vol. 45


