文章信息
- 湖北省肿瘤登记地区2012年宫颈癌发病及死亡分析
- Incidence and Mortality of Cervical Cancer in Cancer Registries Areas of Hubei Province, 2012
- 肿瘤防治研究, 2018, 45(1): 32-36
- Cancer Research on Prevention and Treatment, 2018, 45(1): 32-36
- http://www.zlfzyj.com/CN/10.3971/j.issn.1000-8578.2018.17.0749
- 收稿日期: 2017-06-26
- 修回日期: 2017-09-15
2. 430079 武汉,湖北省肿瘤医院肿瘤防治办公室,湖北省肿瘤登记中心;
3. 438300 麻城,麻城市疾病预防控制中心慢病科
2. Leading Croup Office of Cancer Prevention and Treatment, Hubei Cancer Hospital, Hubei Cancer Registry, Wuhan 430079, China;
3. Deparment of Chronic Disease, Macheng Center for Disease Prevention and Control, Macheng 438300, China
宫颈癌是常见的妇科恶性肿瘤之一,发病率在女性恶性肿瘤中居第二位[1]。湖北省自20世纪80年代开展肿瘤登记工作,2015年共有7个肿瘤登记处作为国家级项目地区上报2012年肿瘤登记数据。2012年宫颈癌居湖北省肿瘤登记地区女性恶性肿瘤发病率第4位,女性恶性肿瘤死因第6位[2]。本文对湖北省肿瘤登记地区宫颈癌的统计资料进行分析,以期为制定宫颈癌的防治策略提供参考。
1 资料与方法 1.1 资料来源收集2012年1月1日—12月31日湖北省肿瘤登记地区全年的肿瘤发病和死亡数据以及各年龄段的年中人口数据。湖北省7个肿瘤登记处覆盖总人口数为8 221 036人,其中女性4 037 153人,约占2012年全省女性人口的14.34%。城市地区为武汉市,覆盖范围为武汉市中心城区;麻城市、五峰县、钟祥市、公安县、嘉鱼县、云梦县等项目单位为农村地区上报数据,均覆盖全县(市)范围。
1.2 质量评价湖北省肿瘤登记中心、全国肿瘤登记中心根据《中国肿瘤登记工作指导手册》[3]并参照相关标准[2]对原始登记资料进行审核、整理,对资料的完整性和可靠性进行评估,审核中发现的质量问题及时反馈给各肿瘤登记处,再根据各登记处再次提交的核实情况,对数据重新整理。本次分析的数据为合并的数据库。
湖北省肿瘤登记地区女性宫颈癌的病理诊断比例(MV%)为93.95%,死亡发病比(M/I)为0.26,只有死亡医学证明书比例(DCO%)为0.12%(来源于全国肿瘤登记中心对湖北省2012年数据库审核后反馈的质控统计结果)。
1.3 统计学方法按地级以上城市和县(县级市)划分城市和农村。利用Excel2013软件分别计算粗率、构成比、中标率、世标率、累积率,其中中标率采用2000年全国普查人口年龄构成计算,世界人口标化率采用2000年世界标准人口年龄构成(简称世标率)计算。
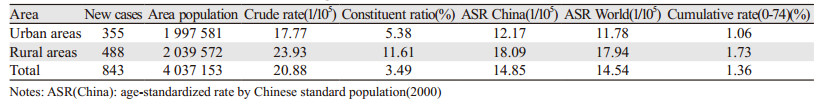
2 结果 2.1 宫颈癌发病率2012年湖北省7个肿瘤登记地区共报告宫颈癌新发病例843例,占女性恶性肿瘤发病构成的3.49%,发病率为20.88/105,中标率为14.85/105,世标率为14.54/105,累积率(0~74岁)为1.36%。其中城市地区发病率为17.77/105,中标率为12.17/105,世标率为11.78/105,累积率(0~74岁)为1.06%。农村地区发病率为23.93/105,中标率为18.09/105,世标率为17.94/105,累积率(0~74岁)为1.73%。城市地区发病率低于农村地区(17.77/105 vs. 23.93/105),经年龄调整后,中标率、世标率均低于农村地区,见表 1。
 |
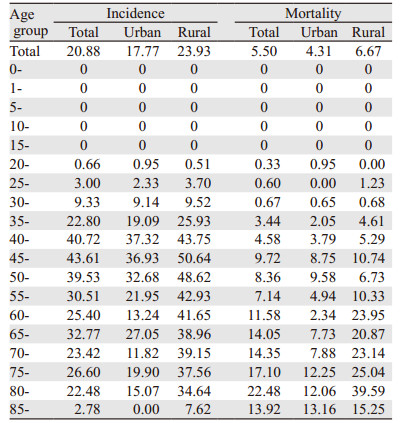
0~19岁无宫颈癌病例报告,20~34岁各年龄组发病率在10/105以下,35岁以后年龄别发病率随年龄快速上升,至45-组达到顶峰43.61/105,之后开始下降,在65-组和75-组略有回升,整体呈下降趋势,至85-组发病率下降到2.78/105,城市和农村年龄别发病率不同,城市地区和湖北省总体年龄别发病趋势基本一致,城市地区发病率最高峰在40-组,农村地区发病率最高峰在45-组,后呈下降趋势。20岁以后女性宫颈癌各年龄段发病率农村地区高于城市,见表 2。
 |
2012年湖北省肿瘤登记地区女性宫颈癌的死亡率5.50/105,中标率为3.60/105,世标率3.75/105,累积率(0~74岁)为0.37%。农村地区死亡率、中标死亡率、世标死亡率、累积率等均高于城市地区。农村地区中标死亡率是城市地区的1.90倍,见表 3。
 |
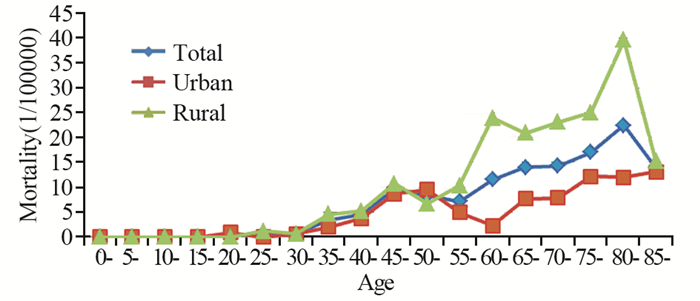
2012年湖北省肿瘤登记地区宫颈癌的各年龄组死亡率在(0~22.48)/105之间,年龄别死亡率总体呈上升趋势,在80-组达到死亡最高峰(22.48/105),85-组略有下降。城市和农村地区的年龄别死亡趋势明显不同,农村地区总体呈快速上升趋势,至80-组达顶峰(39.59/105),85-组略有下降(15.25/105);城市地区在50-组(9.58/105)和85-组(13.16/105)呈现两个高峰,其中顶峰在85-组。20岁以后各年龄组中,仅20-组和50-组城市地区死亡率高于农村,其他年龄组农村均高于城市,见表 2、图 1。
|
| 图 1 2012年湖北省肿瘤登记地区宫颈癌年龄别死亡率 Figure 1 Age-specific mortality of cervical cancer in cancer registries areas of Hubei Province, 2012 |
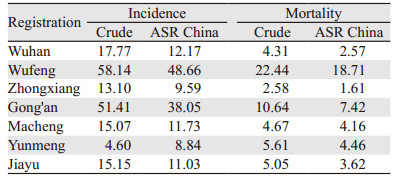
在湖北省7个肿瘤登记地区中,2012年宫颈癌发病率最高的两个地区是五峰县和公安县,发病率分别是58.14/105和51.41/105,最低的两个地区是云梦县(4.60/105)和钟祥市(13.10/105),调整年龄结构后,发病率最高的两个地区仍是五峰县(48.66/105)和公安县(38.05/105),最低的两个地区是云梦县(8.84/105)和钟祥市(9.59/105)。
2012年湖北省7个肿瘤登记地区中,死亡率最高的是五峰县,死亡粗率和中标率分别为22.44/105和18.71/105,最低是钟祥市,死亡粗率和中标率分别为2.58/105和1.61/105。五峰县中标死亡率是钟祥市的11.62倍,见表 4。
 |
国际癌症研究机构(IARC)的报告显示,世界上85%的宫颈癌发生在发展中国家,中国2012年新增宫颈癌病例达6.2万,死亡达2.9万,给我国女性带来了严重的威胁[4]。湖北省是宫颈癌传统的高发地区之一,从三次死因抽样调查结果来看,湖北省宫颈癌死亡率一直位居全国前列,且本研究中宫颈癌死亡率及第三次调查(2004—2005年)宫颈癌死亡率(3.20/105)同第二次调查(1990—1992)宫颈癌死亡率(2.44/105)相比,均显示略有回升[5-7],和全国趋势一致[8],随着对外开放的深入,人口流动增加及性观念改变,宫颈癌发病率及死亡率呈上升态势。2012年湖北省肿瘤登记地区宫颈癌发病率和死亡率均略高于同期全国平均水平[9],也略高于同期广东省宫颈癌的中标发病率(12.02/105)和死亡率(2.75/105)[10]。分析可能和地理环境、生活方式、人群易感性、遗传因素有关[11],和湖北省经济欠发达也有一定关系[12]。分析表明,宫颈癌仍是湖北省妇女应重点关注的癌症之一。
城乡宫颈癌发病和死亡流行情况比较显示,湖北省肿瘤登记地区中,农村地区宫颈癌发病率和死亡率均高于城市地区,农村地区发病率为23.93/105,城市地区发病率为17.77/105,发病率经年龄调整后,农村地区中标率、世标率仍均高于城市地区。大量的流行病学和分子生物学研究已经证明了高危型人乳头瘤病毒(HPV)感染是宫颈上皮内瘤变(cervical intraepithelial neoplasia, CIN)及宫颈癌的必要病因[13],宫颈癌的发生、发展是多种因素长期作用积累的结果,目前认为,社会经济状况、生活方式、生育次数、人工流产次数、受教育程度、吸烟、初次性生活年龄、性伴侣数多、有家族史等是宫颈癌发生的主要危险因素[14-15]。李霓等[16]研究显示,高危型HPV感染率在城乡之间差异无统计学意义。分析造成城乡差别的主要原因是社会及行为因素,农村地区妇女普遍受教育程度偏低,倾向于早婚、早育及多产,并且缺乏医学常识和自我保健意识,因此更易暴露于一些高危的生活方式。同时,城市妇女相对有更多的筛查机会和更好的医疗卫生条件,早期发现和早期治疗,可降低发病率和死亡率。另外,可能和湖北省近年来在农村地区逐步推行宫颈癌免费筛查,提高了农村地区宫颈癌的发现率有一定关系[17]。
地区分析发现,宫颈癌发病和死亡有明显地区聚集性。7个肿瘤登记地区中,发病率和死亡率最高的两个地区是五峰县和公安县,最低的两个地区是云梦县和钟祥市。中标死亡率最高的五峰县是最低钟祥市的11.62倍。五峰县宫颈癌发病率为全国高发区之首[18]。一般认为,宫颈癌高发地区HPV感染率较高,但王又又等[19]在五峰县的一项调查显示:尽管HPV感染是宫颈癌发病的必要因素,高发病区HPV感染率并不高。分析宫颈癌区域性高发可能和HPV的持续感染、饮食、生活习惯及遗传易感性等多因素联合作用有关。另张帆等[20]对湖北省部分宫颈癌患者的HPV基因检测分析,发现湖北地区感染的HPV16亚型主要是亚洲型变异株,潜在致癌能力强,且不同地区宫颈癌患者中HPV基因型存在差异。HPV基因型的地域性差异可能是各肿瘤登记地区宫颈癌发病及死亡地区差异的主要原因。
宫颈癌是妇科三大肿瘤中目前唯一能通过普查而早期发现的肿瘤,若早发现、早诊断、早治疗,可以显著提高生存率和患者生存质量[21]。HPV感染的高峰年龄在18~28岁,年轻的性活跃妇女HPV的感染率最高,30~40岁女性检出率最高。而感染后需要经10~20年才能转变为宫颈癌[22]。通过宫颈癌筛查,可以发现宫颈的癌前病变(CIN)和不同期别的宫颈癌,依据现有的医疗技术,对CIN积极治疗,可以阻断其发病进程,因此宫颈癌筛查不仅可以降低死亡率,还可以降低发病率,下降幅度可达60%~90%[23]。在宫颈癌疫苗接种普及之前,湖北省应继续推进高危人群的筛查和早诊早治工作,积极开展宫颈癌防治知识的健康教育,预防宫颈癌。
因湖北省肿瘤登记地区覆盖的人口数量有限,用其代表湖北省肿瘤的发病率与死亡水平尚存在一定局限性,但此数据仍在一定程度上反映了湖北省女性宫颈癌的疾病负担。建议湖北省要进一步提高肿瘤随访登记工作覆盖率,提高随访登记工作质量,以便更确切获得湖北省宫颈癌发病率分布规律。
致谢
在此谨对湖北各肿瘤登记处相关工作人员在病例收集、整理、审核、查重、补漏、建库等方面所做的努力,以及国家肿瘤防治办公室对肿瘤登记数据分析提供的技术支持和指导表示诚挚的谢意!
| [1] | Jemal A, Bray F, Center MM, et al. Clobal cancer statistics[J]. CA Cancer J Clin, 2011, 61(2): 134. |
| [2] | 庹吉妤, 张敏, 常江, 等. 2012年湖北省肿瘤登记地区恶性肿瘤发病与死亡情况分析[J]. 肿瘤防治研究, 2016, 43(11): 974–9. [ Tuo JY, Zhang M, Chang J, et al. Cancea incidengce and mortality in cancer registries in Hubei province, 2012[J]. Zhong Liu Fang Zhi Yan Jiu, 2016, 43(11): 974–9. DOI:10.3971/j.issn.1000-8578.2016.11.011 ] |
| [3] | 全国肿瘤防治研究办公室. 中国肿瘤登记工作指导手册[M]. 第1版. 北京: 中国协和医科大学出版社, 2004: 35-64.] [ Office of the National Cancer Prevention and control research. Guideline for Chinese Cancer Registration[M]. first edition. Beijing: Peking Union Medical College press, 2004: 35-64. ] |
| [4] | Ferlay J, Soerjomataram I, Ervik M, et al. Globocan 2012: estimated cancer incidence, mortality and prevalence worldwide in 2012[EB/OL]. [2014-11-20]. http://globocan.iarc.fr. |
| [5] | 赵玲. 国内外宫颈癌的发病状况及趋势[J]. 中国计划生育学杂志, 2003, 11(8): 509–11. [ Zhao L. The incidence and trend of cervical cancer at home and abroad[J]. Zhongguo Ji Hua Sheng Yu Xue Za Zhi, 2003, 11(8): 509–11. ] |
| [6] | 杨玲, 皇甫小梅, 张思维, 等. 中国20世纪70年代与90年代子宫颈癌死亡率及其变化趋势[J]. 中国医学科学院学报, 2003, 25(4): 386–90. [ Yang L, Huangpu XM, Zhang XW, et al. Changes of Mortality Rate for Cervical Cancer during 1970's and 1990's Periods in China[J]. Zhongguo Yi Xue Ke Xue Yuan Xue Bao, 2003, 25(4): 386–90. ] |
| [7] | 张玉玲, 张敏, 李广灿, 等. 湖北省居民恶性肿瘤死亡现状及变化趋势[J]. 肿瘤防治研究, 2008, 35(suppl): 34–6. [ Zhang Yl, Zhang M, Li GC, et al. Death Actuality and Epidemic Trend of Malignant Tumor in Hubei Province Population[J]. Zhong Liu Fang Zhi Yan Jiu, 2008, 35(suppl): 34–6. ] |
| [8] | 应倩, 夏庆民, 郑荣寿, 等. 中国2009年宫颈癌发病与死亡分析[J]. 中国肿瘤, 2013, 22(8): 612–6. [ Ying Q, Xia QM, Zheng RS, et al. An Analysis of Incidence and Mortality of Cervical Cancer in China, 2009[J]. Zhongguo Zhong Liu, 2013, 22(8): 612–6. DOI:10.11735/j.issn.1004-0242.2013.08.A002 ] |
| [9] | 陈万青, 郑荣寿, 张思维, 等. 2012年中国恶性肿瘤发病和死亡分析[J]. 中国肿瘤, 2016, 25(1): 1–8. [ Chen WQ, Zheng RS, Zhang SW, et al. Report of Cancer Incidence and Mortality in China, 2012[J]. Zhongguo Zhong Liu, 2016, 25(1): 1–8. ] |
| [10] | 孟瑞琳, 许燕君, 林立丰, 等. 广东省2012年恶性肿瘤发病与死亡[J]. 中国肿瘤, 2016, 25(12): 933–41. [ Meng Rl, Xu YJ, Lin LF, et al. Cancer incidence and mortality in Guangdong province, 2012[J]. Zhongguo Zhong Liu, 2016, 25(12): 933–41. ] |
| [11] | 覃小敏, 邢辉, 李琳, 等. 湖北襄阳地区女性宫颈高危型HPV感染分布情况及危险因素探讨[J]. 国际病毒学杂志, 2015, 22(3): 205–8. [ Qin XM, Xing H, Li L, et al. Investigation on the infection distribution and risk factors of high-risk type HPV in women cervix in Xiangyang, Hubei province[J]. Guo Ji Bing Du Xue Za Zhi, 2015, 22(3): 205–8. ] |
| [12] | World Health Organization. GLOBOCAN2012: estimated cancer incidence, mortality and prevalence worldwide in 2012[EB/OL]. 2014-09-09]. http://globocan.iarc.fr |
| [13] | Walboomers JM, Jacobs MV, Manos MM, et al. Human papillomavirus is a necessary cause of invasive cervical cancer worldwide[J]. J Pathol, 1999, 189(1): 12–9. DOI:10.1002/(ISSN)1096-9896 |
| [14] | 叶郁红, 张声, 王行富, 等. 宫颈癌相关危险因素分析[J]. 中国医科大学学报, 2014, 43(7): 659–60. [ Ye YH, Zhang S, Wang XF, et al. Risk factors analysis for cercvical carcinoma[J]. Zhongguo Yi Ke Da Xue Xue Bao, 2014, 43(7): 659–60. ] |
| [15] | 周权, 黄民主, 黄霜, 等. 中国已婚妇女宫颈癌发病影响因素Meta分析[J]. 中国癌症杂志, 2011, 21(2): 125–9. [ Zhou Q, Huang MZ, Huang S, et al. Meta analysis of the influential factors on cervical cancer among married women in China[J]. Zhongguo Ai Zheng Za Zhi, 2011, 21(2): 125–9. ] |
| [16] | 李霓, 代敏. 中国妇女人乳头状瘤病毒感染的多中心横断面研究[J]. 中华疾病控制杂志, 2008, 12(5): 411–5. [ Li N, Dai M. Human papillomavirus infection in China: a multi-centric cross-sectional study[J]. Zhonghua Ji Bing Kong Zhi Za Zhi, 2008, 12(5): 411–5. ] |
| [17] | 朱博, 王维琴, 吴彬, 等. HPV检测在农村宫颈癌筛查中的作用[J]. 中国肿瘤, 2017, 26(3): 170–74. [ Zhu B, Wang WQ, Wu B, et al. The Role of HPV in Prevention Screening of Cervical Cancer in Rural Area[J]. Zhongguo Zhong Liu, 2017, 26(3): 170–74. ] |
| [18] | 张宏伟, 张力, 刘文辉, 等. 湖北省五峰县宫颈癌高发区HPV16/18DNA的检测及相关危险因素的研究[J]. 武汉大学学报(医学版), 2012, 33(5): 693–6. [ Zhang HW, Zhang L, Liu WF, et al. HPV16/18 DNA Detection and Its Relative Risk Factors in High Incidence of Cervical Cancer Area, Wufeng county of Hubei Province[J]. Wuhan Da Xue Xue Bao(Yi Xue Ban), 2012, 33(5): 693–6. ] |
| [19] | 王又又, 向群英, 佘茜, 等. 宫颈癌高发区妇女HPV感染及影响因素分析[J]. 中国公共卫生, 2011, 27(3): 259–61. [ Wang YY, Xiang QY, She Q, et al. HPV infection and related factors among women in High cervical cancer incidence area[J]. Zhongguo Gong Gong Wei Sheng, 2011, 27(3): 259–61. DOI:10.11847/zgggws2011-27-03-02 ] |
| [20] | 张帆, 丁晓华, 蔡红兵, 等. 人乳头瘤病毒16型转化基因在不同阶段宫颈上皮病变组织中的分布及基因变异特点[J]. 中华肿瘤杂志, 2010, 32(2): 107–10. [ Zhang F, Ding XH, Cai HB, et al. Analysis of the relative distribution and gene variation of HPVl6 transforming gene at different stages of cervical lesions[J]. Zhonghua Zhong Liu Za Zhi, 2010, 32(2): 107–10. ] |
| [21] | 周建军, 傅忠星, 王烨菁, 等. 2004-2011年上海市卢湾区户籍人口常见妇科恶性肿瘤发病和死亡趋势分析[J]. 中国肿瘤, 2016, 25(11): 854–9. [ Zhou JJ, Fu ZX, Wang YQ, et al. Trends of incidence and mortality of commom gynecological malignant tumors among female residents in Luwan district of Shanghai, 2004-2011[J]. Zhongguo Zhong Liu, 2016, 25(11): 854–9. DOI:10.11735/j.issn.1004-0242.2016.11.A004 ] |
| [22] | 李威, 王德征, 沈成风, 等. 天津市2007-2013年宫颈癌发病趋势及流行特征分析[J]. 中华流行病学杂志, 2016, 37(5): 699–701. [ Li W, Wang DZ, Shen CF, et al. Incidence trends of cervical cancer in Tianjin, 2007-2013[J]. Zhonghua Liu Xing Bing Xue Za Zhi, 2016, 37(5): 699–701. ] |
| [23] | 王春芳, 鲍萍萍, 吴春晓, 等. 上海市浸润性子宫颈癌的流行现况与趋势分析[J]. 诊断学理论与实践, 2010, 9(11): 35–41. [ Wang CF, Bao PP, Wu Cx, et al. Prevalence and temporal trend of invasive cervical cancer in Shanghai[J]. Zhen Duan Li Lun Yu Shi Jian, 2010, 9(11): 35–41. ] |
 2018, Vol. 45
2018, Vol. 45


