2.湖州师范学院医学院, 浙江 湖州 313000
2. Department of Stomatology, Medical School, Huzhou Normal College, Huzhou 313000, China
牙列缺损或牙列缺失是口腔修复常见疾病。随着中国社会老龄化现象日趋严重,牙列缺损、缺失的患病率日益增加,因此失去正常咬合关系的患者也随之增加。正常咬合关系丧失后,如不及时修复往往会引起诸如颞下颌关节、全身姿势等机体多方面的变化[1, 2]。有研究表明,牙列缺损、缺失后对脑血流量及脑功能也可产生影响[3]。本文通过检测临床咬合关系丧失患者修复治疗前后不同时期大脑中动脉血流速度和脑组织血氧饱和度的变化情况,探讨咬合重建修复治疗与脑功能的关系。
1 对象与方法 1.1 对 象选取2011年2月—2013年10月于湖州师范学院附属第一医院口腔科就诊的咬合关系丧失患者33例,其中男性19例,女性14例,年龄53~72岁,平均年龄为(63.4±9.8)岁。患者筛选条件:初次进行义齿修复,口腔内单颌缺失10颗牙以上且上下颌之间无天然牙咬合接触,无脑血管疾病史,无系统性疾病,无颞下颌关节疾病,无口腔黏膜疾病,牙周基本健康。
1.2 咬合重建修复治疗采用全口义齿或可摘局部义齿进行咬合重建修复治疗,恢复患者咬合关系。所有修复治疗的临床和技工室操作均由相同的医师和技师完成,患者对临床修复效果均满意,义齿适应情况良好。
1.3 脑血流量速度检测分别在治疗前、治疗后3、6和12个月对患者脑血流量进行检测。使用经颅多普勒彩色超声诊断仪(TCD,北京鑫悦琦科贸易有限责任公司产品,型号为VBP-9)于右侧颞窗探测患者处于安静仰卧位和咀嚼无糖口香糖10 min后大脑中动脉的收缩期峰流速(vs)、舒张期末峰流速(vd)、平均峰流速值(vm)。
1.4 脑组织血氧饱和度检测分别在治疗前、治疗后3、6和12个月对患者进行脑组织血氧饱和度检测。使用近红外线光谱仪(NIRS,美国福斯-近红外系统公司产品,型号为DS2500)于前额探测患者处于安静状态下和咀嚼无糖口香糖时前额叶脑组织的血氧饱和度。
1.5 统计学分析
通过SPSS 19.0软件对数据进行统计分析。数据采用均数±标准差( 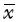 ±s)表示。采用重复测量的方差分析对不同时间点脑血流量数据和脑组织血氧饱和度进行统计分析,并同时对修复后数据与修复前数据分别进行组间两两比较。以P<0.05为差异具有统计学意义。
±s)表示。采用重复测量的方差分析对不同时间点脑血流量数据和脑组织血氧饱和度进行统计分析,并同时对修复后数据与修复前数据分别进行组间两两比较。以P<0.05为差异具有统计学意义。
患者治疗前后安静状态下大脑中动脉血流速度见表1。从表中可以看出,修复治疗前后,患者大脑中动脉vs、vm和vd均有明显变化(均P<0.05):在治疗后3个月,患者的大脑中动脉vm即加快;而在治疗后6个月,vs和vd也开始加快。
( 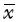 ±s,cm/s) ±s,cm/s) | |||
| 检测时间 | vs | vm | vd |
| 修复前 | 63.28±9.11 | 46.11±6.33 | 40.38±6.24 |
| 修复后 3个月 | 69.22±15.24 | 56.98±7.45* | 40.76±7.68 |
| 6个月 | 78.28±13.56* | 64.42±9.68* | 49.17±7.24* |
| 12个月 | 83.58±14.99* | 69.18±7.62* | 51.66±9.32* |
| F值 | 20.435 | 62.201 | 17.592 |
| P值 | <0.001 | <0.001 | <0.001 |
| 与修复前比较,*P<0.05. | |||
患者治疗前后咀嚼10 min后大脑中动脉血流速度见表2。从表中可以看出,修复治疗前后患者大脑中动脉vs、vm和vd差异均有统计学意义(均P<0.05);在治疗后3个月,患者的vs和vm即加快;而在治疗后6个月,vd也加快。
( 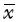 ±s,cm/s) ±s,cm/s) | |||
| 检测时间 | vs | vm | vd |
| 修复前 | 67.22±9.56 | 51.33±6.68 | 41.86±6.46 |
| 修复后 3个月 | 79.14±10.01* | 62.44±6.12* | 42.88±6.14 |
| 6个月 | 88.34±11.22* | 68.89±8.13* | 56.56±8.16* |
| 12个月 | 90.68±17.56* | 73.68±6.77* | 60.26±9.58* |
| F值 | 40.724 | 58.986 | 49.785 |
| P值 | 0.000 | 0.000 | 0.000 |
| 与修复前比较,*P<0.05. | |||
患者治疗前后脑组织血氧饱和度检测结果见表3。表中可以看出,治疗前后脑组织血氧饱和度之间的差异具有统计学意义(均P<0.05):在治疗后3个月,患者咀嚼状态下血氧饱和度即增加;而患者安静状态时的血氧饱和度则在治疗后12个月才增加。
( 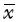 ±s,%) ±s,%) | ||
| 检测时间 | 血氧饱和度 | |
| 静态时 | 咀嚼时 | |
| 修复前 | 72.68±7.06 | 77.34±9.46 |
| 修复后 3个月 | 75.48±8.24 | 86.12±8.31* |
| 6个月 | 76.22±7.48 | 84.56±7.88* |
| 12个月 | 81.56±9.04* | 87.66±9.06* |
| F值 | 7.616 | 7.438 |
| P值 | 0.001 | 0.001 |
| 与修复前比较,*P<0.05. | ||
作为口腔重要的生理功能之一,正常的咀嚼运动不仅可以给人体提供营养物质,促进人体生长发育,并且对脑血流量产生积极的影响[4]。影响脑血流量变化的因素有年龄、睡眠、脑功能活动等,其主要调节形式有化学调节、代谢调节、自动调节和神经调节[5]。咀嚼运动时,咀嚼肌肌电活动增加,大量外周刺激信号通过各类感受器不断向中枢传入,促进中枢系统神经元细胞的功能活动和代谢活动;部分脑区葡萄糖代谢趋于旺盛[6],脑组织的广泛区域也处于激活状态[7],通过这些代谢调节或神经调节等途径影响脑血流量。此外,咀嚼刺激还可引发具有脑血管调节效应的神经递质或调质的释放使脑血管扩张,从而影响脑血流量[4, 8, 9]。国内学者对咀嚼前后脑血流量的研究也发现,咀嚼运动不仅可以明显提高脑膜中动脉充盈度,而且可以明显加快脑血流速度[10, 11, 12]。
咬合重建修复是咬合关系丧失患者最重要的治疗方法,通过咬合重建修复治疗使患者重新建立咬合关系,恢复其咀嚼功能,从而有利于提高患者的脑血流量。本研究结果表明,在咬合重建修复治疗后3个月,咬合关系丧失患者的vs和vm均有加快,vd在治疗后6个月也加快。vs、vm和vd是反映脑血流情况的重要指标,vs为受检血管内收缩期的最高血流速,vd为受检血管舒张期末的最高血流速,vm代表受检血管内一个完整心动周期的平均最高血流速。这3个指标中,以vm的生理意义最大,一方面是因为其很少受心率、心收缩力、外周阻力和主动脉顺应性等心血管因素的影响;另一方面由于其代表了搏动性血液的供应强度,vm加快,表明脑血管充盈度高,血流量增多;vm降低,表明脑血管充盈度低,血流量减少[13, 14]。在本研究中,vs、vm和vd的加快提示咬合重建修复治疗可以增加咬合关系丧失患者的脑血流量。
大脑组织中动静脉交错,其中静脉约占75%,脑组织血氧饱和度实质是局部大脑组织的混合氧饱和度,主要代表大脑静脉氧饱和度。而脑静脉氧饱和度是脑供氧是否良好的指标,能反映脑供氧满意程度。血氧饱和度检测对脑氧代谢变化具有高度灵敏性[15]。Brawanski等[16]指出,血氧饱和度与脑组织氧分压,颈静脉血氧饱和度之间有显著相关性,代表了相同的信息。组织光学的研究证实,大脑的功能活动可引起入射于脑皮层的光的特性改变,这一现象为脑功能活动的实时监测提供了依据与可能。氧是一切生命活动的基础,对于人脑组织也是一样,大脑活动伴随着复杂的氧代谢过程。对脑组织中血液溶氧浓度的实时监测可以实现对脑活动功能的探测,从而获得大脑活动的真实信息[15]。本研究结果显示,咬合重建修复治疗3个月后,患者咀嚼状态下脑组织血氧饱和度就增加;治疗后12个月,安静状态下患者脑组织血氧饱和度也增加。这结果提示,咬合重建修复治疗不但可以提高咬合关系丧失患者的脑血流量,还可以提高患者脑组织血氧饱和度,使脑组织供氧更加充足。
本研究检测了咬合重建修复治疗后大脑中动脉血流速度和脑组织血氧饱和度的变化,对进一步阐述口腔功能与脑功能的相互关系具有重要作用。本研究结果提示,咬合重建修复治疗在提高脑血流量和脑组织血氧饱和度的同时,还可能对脑功能产生积极的影响。调查显示,使用天然牙咀嚼的老年人其生活自理能力明显强于那些无牙老年人或未修复的老年人[17];而动物实验也表明,牙齿缺失的老龄鼠常伴有痴呆表现,这可能与长期缺牙造成咀嚼功能退化,中枢神经系统内胆碱能神经元细胞退化,分泌水平降低,导致机体认知、记忆能力下降有关[10, 18]。多数学者也认为,痴呆是因脑循环障碍造成全脑或局部缺血,脑功能降低所致,而且痴呆的程度与脑血流量、局部脑血流量及脑氧消耗量呈负相关[19]。因此,本研究结果提示对咬合关系丧失患者进行咬合重建修复治疗,可以恢复其咀嚼功能,提高脑血流量和脑血氧饱和度,这对于改善脑组织供氧,促进脑组织神经元细胞功能活动,预防痴呆等脑组织功能性疾病的发生具有积极的作用。另一方面,对于脑功能障碍并伴有咬合关系丧失的患者,辅助咬合重建修复治疗,将可能有助于患者脑功能的康复,这也是本研究重要的后续研究方向。
| [1] | SELAIMEN C M, JERONYMO J C, BRILHANTE D P, et al. Occlusal risk factors for temporomandibular disorders[J]. Angle Orthod, 2007,77(3):471-477. |
| [2] | PERINETTI G, MARSI L, CASTALDO A, et al. Is postural platform suited to study correlations between the masticatory system and body posture? A study of repeatability and a meta-analysis of reported variations[J]. Prog Orthod, 2012,13(3):273-280. |
| [3] | MIYAMOTO I, YOSHIDA K, TSUBOI Y, et al. Rehabilitation with dental prosthesis can increase cerebral regional blood volume[J]. Clin Oral Implants Res, 2005,16(6):723-727. |
| [4] | HASEGAWA Y, ONO T, HORI K, et al. Influence of human jaw movement on cerebral blood flow[J]. J Dent Res, 2007,86(1):64-68. |
| [5] | 脑血管病学[M]. 蒲传强主编. 北京:人民军医出版社, 1999: 35-42. Cerebrovascular Disease[M]. PU Chuan-qiang, ed. Beijing: People’s Military Medical Publishing House, 1999: 35-42. (in Chinese) |
| [6] | 刘洪臣, 田嘉禾, 王东胜, 等. PET在咀嚼功能对中枢的影响研究中应用的初步探讨[J]. 口腔颌面修复学杂志, 2002,3(4):212-214. LIU Hong-chen, TIAN Jia-he, WANG Dong-sheng, et al. Primary study of relationship between the mastication and brain function with PET[J]. Chinese Journal of Prosthodontics, 2002,3(4):212-214. (in Chinese) |
| [7] | 周 青, 方马荣, 张敏鸣. 咀嚼时局部脑活动的功能性核磁共振成像[J]. 中国临床解剖学杂志, 2001,19(2):144-145. ZHOU Qing, FANG Ma-rong, ZHANG Min-ming. Functional magnetic resonance imaging of regional brain activity during masticating[J].Chinese Journal of Clinical Anatomy, 2001,19(2):144-145. (in Chinese) |
| [8] | MIYAKE S, WADA-TAKAHASHI S, HONDA H, et al. Stress and chewing affect blood flow and oxygen levels in the rat brain[J]. Arch Oral Biol, 2012,57(11):1491-1497. |
| [9] | ONO Y, KATAOKA T, MIYAKE S, et al. Chewing ameliorates stress-induced suppression of hippocampal long-term potentiation[J]. Neuroscience, 2008,154(4):1352-1359. |
| [10] | 魏 洁, 陈树国, 徐 璟, 等. 咀嚼对脑血流动力学影响的临床实验研究[J]. 现代口腔医学杂志, 2011,25(6): 424-426. WEI Jie, CHEN Shu-guo, XU Jing, et al. Clinical experimental study on the effects of mastication on the dynamics of cerebral blood flow[J]. Journal of Modern Stomatology, 2011, 25(6):424-426.(in Chinese) |
| [11] | 肖 瑞, 刘洪臣, 邵龙泉, 等. 老年人咀嚼前后脑血流变化的对照研究[J]. 中华老年口腔医学杂志, 2006, 4(2):69-71. XIAO Rui, LIU Hong-chen, SHAO Long-quan, et al. The study of cerebral blood flow before and after mastication in aged[J]. Chinese Journal of Geriatric Dentistry, 2006, 4(2):69-71. (in Chinese) |
| [12] | 刘洪臣, 王东胜, 刘秀芳, 等. 咀嚼运动前后脑血流变化的研究[J]. 口腔颌面修复学杂志, 2003,4(2):69-70. LIU Hong-chen, WANG Dong-sheng, LIU Xiu-fang, et al. The study of cerebral blood flow before and after mastication[J]. Chinese Journal of Prosthodontics, 2003,4(2):69-70. (in Chinese) |
| [13] | DIREK N, KOUDSTAAL P J, HOFMAN A, et al. Cerebral hemodynamics and incident depression: the Rotterdam Study[J]. Biol Psychiatry, 2012,72(4):318-323. |
| [14] | BOS M J, KOUDSTAAL P J, HOFMAN A, et al. Transcranial Doppler hemodynamic parameters and risk of stroke: the Rotterdam study[J]. Stroke, 2007,38(9):2453-2458. |
| [15] | 曹云娟, 殷新民, 戴丽娟. 咬合板治疗磨牙症对脑血流及脑血氧饱和度的影响[J]. 口腔医学, 2008,28(4):192-194. CAO Yun-juan, YIN Xin-min , DAI Li-juan. Influence of treatment of bruxism with splints on cerebral blood flow and saturation of cerebral blood oxygen[J]. Stomatolog, 2008, 28(4): 192-194. (in Chinese) |
| [16] | BRAWANSKI A, FALTERMEIER R, ROTHOERL R D, et al. Comparison of near-infrared spectroscopy and tissue p(O2) time series in patients after severe head injury and aneurysmal subarachnoid hemorrhage[J]. J Cereb Blood Flow Metab, 2002,22(5):605-611. |
| [17] | NAKATA M.Masticatory function and its effects on general health[J]. Int Dent J, 1998,48(6):540-548. |
| [18] | 刘洪臣. 咬合创伤对口颌系统及全身的影响与矫治[J]. 中华口腔医学杂志, 2002,37(4): 309-311. LIU Hong-chen. Influence and rectification on stomatognahic system and body indued by occlusal trauma [J]. Chinese Journal of Stomatology, 2002,37(4): 309-311.(in Chinese) |
| [19] | ROHER A E, DEBBINS J P, MALEK-AHMADI M, et al. Cerebral blood flow in Alzheimer's disease[J]. Vasc Health Risk Manag, 2012, 8: 599-611. |



