2010年卒中位居我国居民的死因首位, 全国每年因卒中死亡的人数达170万[1], 其中缺血性卒中占80%[2]。静脉重组组织型纤溶酶原激活剂(recombinant tissue plasminogen activator, rt-PA)治疗是目前认为唯一能改善其预后的方法[3, 4]。但国内外多项大型临床试验结果显示, 急性缺血性卒中(acute ischemic stroke, AIS)患者溶栓预后良好比例仅约50%[5, 6]。既往研究表明, 诸多因素影响AIS患者溶栓后的临床结局[7, 8, 9], 如患者卒中严重程度、年龄、发病时间距离溶栓时间等。最近有学者认为, 对于不同严重程度的AIS患者, 影响其预后的因素不同[10]。因此, 本研究通过患者临床资料的多因素分析, 旨在探讨不同严重程度的AIS患者溶栓后结局差异及其影响因素。
1 资料与方法 1.1 研究对象回顾性分析2009年6月至2013年12月期间在浙江大学医学院附属第二医院神经内科就诊, 确诊AIS并接受rt-PA静脉溶栓治疗的患者(纳入标准和排除标准详见文献[11])的基本资料, 包括年龄、性别、美国国立卫生院卒中量表(National Institutes of Health Stroke Scale, NIHSS)、发病至治疗时间 (onset to needle time, ONT)及入院时血压、血糖等血生化检查结果, 既往病史如心脏疾病、高血压病、糖尿病、卒中或短暂性脑缺血发作史、高脂血症、吸烟等, 并排除基线改良Rankin评分(mRS)>2分、桥接动脉取栓及发病至治疗时间不明患者。溶栓后常规24 h复查颅脑磁共振灌注或CT灌注, 病情变化怀疑出血时及时常规CT检查。
1.2 治疗方法溶栓治疗均选用德国勃林格英格翰国际公司生产的rt-PA (商品名爱通立), 规格为50 mg/支或20 mg/支的干粉制剂。溶栓剂量按照指南[11]规定的0.9 mg/kg, 最大剂量<90 mg, 10%剂量先予静脉推注, 余下剂量持续静脉微泵60 min注入。
1.3 神经功能评定溶栓前评定基线NIHSS, 溶栓后3个月评定mRS。将mRS≤2分定义为预后良好; 将患者根据基线NIHSS分为轻度(≤8分)、中度(9~15分)、重度(≥16分)[10]。
1.4 发病至治疗时间定义自患者出现卒中症状至静脉注射rt-PA时间。
1.5 出血转化的评价溶栓后24 h内复查颅脑CT或MRI评估出血转化, 根据欧洲-澳大利亚协作性急性卒中研究二级分析(secondary analysis European-Australian Cooperative Acute Stroke Study,ECASSⅡ)分为: 出血性梗死(hemorrhagic infarction, HI)和脑实质出血(parenchymal hematoma, PH)。症状性出血定义为24 h内导致神经功能恶化(NIHSS增高≥4分)的出血[12]。
1.6 统计学分析
应用SPSS 17.0统计软件。计量资料以均数±标准差(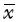 ±s)表示, 行独立样本t检验, 非正态分布数据采用非参数检验; 计数资料行χ2检验。单因素分析中P≤0.10的变量作为自变量进入多因素logistic回归分析模型。采用二元logistic回归分析溶栓后远期预后的影响因素, 采用多元logistic回归分析溶栓后出血转化, 以无出血转化为参照, 分析不同出血转化类型的影响因素。采用优势比(odds ratio, OR)及其95%可信区间(confidential interval, CI)表示, 以P<0.05为差异有统计学意义。
±s)表示, 行独立样本t检验, 非正态分布数据采用非参数检验; 计数资料行χ2检验。单因素分析中P≤0.10的变量作为自变量进入多因素logistic回归分析模型。采用二元logistic回归分析溶栓后远期预后的影响因素, 采用多元logistic回归分析溶栓后出血转化, 以无出血转化为参照, 分析不同出血转化类型的影响因素。采用优势比(odds ratio, OR)及其95%可信区间(confidential interval, CI)表示, 以P<0.05为差异有统计学意义。
共371例AIS患者接受静脉溶栓, 其中1例基线mRS为4分、3例联合动脉取栓、2例发病至治疗时间不明, 予以剔除后共纳入365例患者。其中女性134例, 男性231例, 平均年龄(67.05±13.11)岁, 基线NIHSS为(11.9±6.6)分, 发病至治疗时间为(235.21±88.35)min。
2.1 不同程度AIS患者远期预后分析轻度、中度、重度AIS患者分别有134例、121例、110例, 女性分别占35.1%(47/134)、43.8%(53/121)、30.9%(34/110), 预后良好者分别占78.4%、47.9%、24.5%。轻度AIS预后良好者年龄小、基线NIHSS低、发病至治疗时间≤270 min、无PH; 中度AIS预后良好者基线年龄小、合并心房颤动少、基线NIHSS低; 重度AIS预后良好者基线NIHSS低。见表1。
[n(%)或 (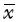 ±s)] ±s)] | ||||||||||||
| 指标 | 轻度 | 中度 | 重度 | |||||||||
| 预后不良(n=29) | 预后良好(n=105) | 检验值 | P值 | 预后不良(n=63) | 预后良好(n=58) | 检验值 | P值 | 预后不良(n=83) | 预后良好(n=27) | 检验值 | P值 | |
| 女性 | 14(48.3) | 33(31.4) | 2.832 | 0.092 | 27(42.9) | 26(44.8) | 0.048 | 0.827 | 25(30.1) | 9(33.3) | 0.098 | 0.754 |
| 年龄(岁) | 72.72±9.26 | 62.72±13.58 | -3.149 | 0.002 | 70.95±12.67 | 63.76±12.62 | -3.265 | 0.001 | 68.86±13.47 | 66.33±10.87 | -1.136 | 0.256 |
| 既往使用抗 血小板药 | 4(13.8) | 17(16.2) | 0.001 | 1.000 | 9(14.3) | 11(19.0) | 0.479 | 0.489 | 11(13.3) | 4(14.8) | 0.000 | 1.000 |
| 吸烟 | 8(27.6) | 42(40.0) | 1.479 | 0.221 | 17(27.0) | 21(36.2) | 1.192 | 0.275 | 27(32.5) | 12(44.4) | 1.264 | 0.261 |
| 高血压 | 25(86.2) | 75(71.4) | 2.621 | 0.105 | 42(66.7) | 33(56.9) | 1.223 | 0.269 | 53(63.9) | 16(59.3) | 0.184 | 0.668 |
| 心房颤动 | 10(34.5) | 26(24.8) | 1.093 | 0.296 | 36(57.1) | 20(34.5) | 6.237 | 0.013 | 42(50.6) | 16(59.3) | 0.613 | 0.434 |
| 糖尿病 | 9(31.0) | 25(23.8) | 0.626 | 0.429 | 12(19.0) | 10(17.2) | 0.066 | 0.797 | 11(13.3) | 3(11.1) | 0.000 | 1.000 |
| 既往卒中史 | 6(20.7) | 17(16.2) | 0.084 | 0.583 | 10(15.9) | 10(17.2) | 0.041 | 0.840 | 12(14.5) | 5(18.5) | 0.040 | 0.76 |
| 高脂血症 | 14(48.3) | 55(52.4) | 0.153 | 0.695 | 28(44.4) | 23(39.7) | 0.284 | 0.594 | 33(39.8) | 10(37.0) | 0.063 | 0.801 |
| 高同型半胱 氨酸血症 | 5(17.2) | 31(29.5) | 1.745 | 0.187 | 19(30.2) | 15(25.9) | 0.276 | 0.599 | 31(37.3) | 8(29.6) | 0.531 | 0.466 |
| 基线NIHSS | 6.24± 1.68 | 4.87± 2.14 | -3.134 | 0.002 | 12.6±1.85 | 11.67± 1.91 | -2.616 | 0.009 | 20.40± 4.46 | 18.11± 2.55 | -2.701 | 0.007 |
| 收缩压 (mm Hg*) | 161.17±19.37 | 153.75±25.15 | 1.470 | 0.144 | 151.19±23.58 | 152.67±23.91 | -0.341 | 0.734 | 156.24±25.30 | 147.42±19.71 | 1.627 | 0.107 |
| 舒张压 (mm Hg*) | 84.03± 11.52 | 85.36± 15.91 | -0.418 | 0.677 | 85.69± 12.84 | 86.12± 15.29 | -0.167 | 0.867 | 87.86± 16.86 | 86.19± 14.04 | 0.455 | 0.650 |
| 血糖(mmol/L) | 8.24± 3.90 | 8.09± 3.23 | -0.337 | 0.736 | 8.04± 3.20 | 7.76± 3.02 | -0.875 | 0.382 | 7.16± 1.87 | 7.01± 1.47 | -0.025 | 0.980 |
| 血小板计数 (109/L) | 172.50±43.51 | 187.81±57.03 | -1.540 | 0.129 | 176.35±63.50 | 193.16±78.33 | 1.400 | 0.162 | 173.47±55.42 | 171.15±48.74 | 0.191 | 0.849 |
| 发病至治疗 时间(min) | 255.79±78.72 | 224.39±80.92 | -1.991 | 0.046 | 231.37±96.10 | 223.78±77.68 | 0.475 | 0.636 | 241.86±81.28 | 268.26±133.35 | -0.867 | 0.408 |
| 发病至治疗时间 ≤270 min | 18(62.1) | 86(81.9) | 5.146 | 0.023 | 47(74.6) | 43(74.1) | 0.003 | 0.953 | 60(72.3) | 18(66.7) | 0.312 | 0.576 |
| HI | 2(6.9) | 13(12.4) | 0.247 | 0.62 | 15(23.8) | 12(20.7) | 0.170 | 0.680 | 20(24.1) | 10(37.0) | 1.720 | 0.190 |
| PH | 4(13.8) | 2(1.9) | 4.987 | 0.026 | 6(9.5) | 1(1.7) | 2.091 | 0.148 | 20(24.1) | 3(11.1) | 2.077 | 0.150 |
| *1 mm Hg=0.133 kPa. | ||||||||||||
二元logistic回归分析显示: 年龄(OR=0.937, 95%CI: 0.898~0.978; P=0.003)、基线NIHSS(OR=0.732, 95%CI: 0.564~0.950; P=0.019)、发病至治疗时间≤270 min(OR=4.109, 95%CI: 1.441~11.719; P=0.008)是轻度AIS溶栓后预后良好的独立影响因素; 年龄(OR=0.954, 95%CI: 0.924~0.984; P=0.003)、基线NIHSS(OR=0.760, 95%CI: 0.619~0.933; P=0.003)是中度AIS溶栓后预后良好的独立影响因素; 基线NIHSS(OR=0.808, 95%CI: 0.677~0.963; P=0.018)是重度AIS溶栓后预后良好的独立影响因素。
2.2 不同程度AIS患者发生溶栓后出血转化的分析轻度、中度、重度AIS患者溶栓后发生HI分别占11.2%、22.3%、27.3%, 发生PH分别占4.5%、5.8%、20.9%。轻度AIS中未出血、HI和PH患者年龄、性别、吸烟、合并心房颤动、收缩压、舒张压、血糖差异均有统计学意义(均P<0.05); 中度AIS患者性别、合并心房颤动、收缩压差异有统计学意义; 重度AIS患者仅性别差异有统计学意义(P<0.05)。详见表2。
[n(%)或 (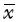 ±s)] ±s)] | |||||||||||||||
| 指标 | 轻度 | 中度 | 重度 | ||||||||||||
| 未出血(n=113) | HI(n=15) | PH(n=6) | 检验值 | P值 | 未出血(n=87) | HI(n=27) | PH(n=7) | 检验值 | P值 | 未出血(n=57) | HI(n=30) | PH(n=23) | 检验值 | P值 | |
| 年龄(岁) | 64.35±13.12 | 72.60±12.97 | 75.67±9.65 | 3.920 | 0.022 | 66.17±13.19 | 70.11±13.45 | 74.00±7.05 | 1.871 | 0.160 | 69.74±13.98 | 65.07±11.92 | 68.85±10.84 | 1.315 | 0.270 |
| 女性 | 36(31.9) | 6(40) | 5(83.3) | 6.612 | 0.037 | 41(47.1) | 12(44.4) | 0(0.0) | 8.461 | 0.020 | 21(36.8) | 4(13.3) | 9(39.1) | 6.007 | 0.050 |
| 既往使用抗 血小板药 | 16(14.2) | 2(13.3) | 3(50.0) | 4.091 | 0.129 | 15(17.2) | 4(14.8) | 1(14.3) | 0.117 | 0.940 | 11(19.3) | 3(10.0) | 1(4.3) | 3.977 | 0.140 |
| 吸烟 | 47(41.6) | 2(13.3) | 1(16.7) | 6.413 | 0.040 | 30(34.5) | 5(18.5) | 3(42.9) | 3.073 | 0.220 | 16(28.1) | 14(46.7) | 9(39.1) | 3.142 | 0.210 |
| 高血压 | 83(73.5) | 12(80.0) | 5(83.3) | 0.585 | 0.746 | 52(59.8) | 18(66.7) | 5(71.4) | 0.711 | 0.700 | 37(64.9) | 19(63.3) | 13(56.5) | 0.500 | 0.780 |
| 心房颤动 | 27(23.9) | 5(33.3) | 4(66.7) | 4.954 | 0.084 | 32(36.8) | 18(66.7) | 6(85.7) | 12.504 | 0.002 | 31(54.4) | 13(43.3) | 14(60.9) | 1.737 | 0.420 |
| 糖尿病 | 28(24.8) | 3(20.0) | 3(50.0) | 1.929 | 0.381 | 17(19.5) | 4(14.8) | 1(14.3) | 0.399 | 0.820 | 8(14.0) | 5(16.7) | 1(4.3) | 2.358 | 0.310 |
| 既往卒中史 | 20(17.7) | 2(13.3) | 1(16.7) | 0.189 | 0.910 | 15(17.2) | 5(18.5) | 0(0.0) | 2.636 | 0.270 | 12(21.1) | 2(6.7) | 3(13.0) | 3.535 | 0.170 |
| 高脂血症 | 58(51.3) | 7(46.7) | 4(66.7) | 0.707 | 0.702 | 39(44.8) | 11(40.7) | 1(14.3) | 2.831 | 0.240 | 24(42.1) | 11(36.7) | 8(34.8) | 0.471 | 0.790 |
| 高同型半胱 氨酸血症 | 30(26.5) | 5(33.3) | 1(16.7) | 0.662 | 0.718 | 29(33.3) | 4(14.8) | 1(14.3) | 4.199 | 0.120 | 19(33.3) | 15(50.0) | 5(21.7) | 4.776 | 0.090 |
| 基线NIHSS | 5.11±2.15 | 4.93±1.98 | 6.83±1.17 | 2.026 | 0.136 | 12.23±1.89 | 12.04±1.93 | 11.71±2.56 | 0.295 | 0.750 | 20.02±4.72 | 19.27±3.41 | 20.13±3.72 | 0.385 | 0.680 |
| 收缩压 (mm Hg*) | 157.36±24.65 | 139.53±19.28 | 167.17±18.90 | 4.382 | 0.014 | 154.06±24.05 | 141.11±20.34 | 173.43±15.38 | 6.455 | 0.002 | 156.18±24.02 | 151.97±21.55 | 153.13±28.86 | 0.329 | 0.720 |
| 舒张压 (mm Hg*) | 86.54±14.82 | 73.6±12.92 | 86.33±9.56 | 5.325 | 0.006 | 86.48±14.93 | 84.22±12.78 | 91.71±14.89 | 0.774 | 0.460 | 85.88±14.85 | 86.77±17.10 | 91.78±17.86 | 1.125 | 0.330 |
| 血糖 (mmol/L) | 8.04±3.21 | 6.90±1.60 | 11.38±6.15 | 4.101 | 0.019 | 8.01±2.08 | 7.80±2.08 | 7.08±2.10 | 0.311 | 0.730 | 7.08±1.77 | 7.09±1.76 | 7.33±1.85 | 0.175 | 0.840 |
| 血小板计数 (109/L) | 181.33±51.74 | 210.27±74.23 | 180.00±41.05 | 1.900 | 0.154 | 189.92±75.86 | 170.07±57.58 | 173.14±57.28 | 0.889 | 0.410 | 179.60±60.58 | 173.80±46.58 | 155.13±40.11 | 1.733 | 0.180 |
| 发病至治疗 时间(min) | 231.23±81.60 | 211.53±69.51 | 279.50±93.58 | 1.513 | 0.224 | 223.26±90.36 | 229.07±81.37 | 278.00±63.91 | 1.278 | 0.280 | 255.56±118.98 | 237.57±64.31 | 244.48±67.02 | 0.360 | 0.700 |
| 发病至治疗时 间≤270 min | 87(77.0) | 13(86.7) | 4(66.7) | 1.197 | 0.550 | 66(75.9) | 20(74.1) | 4(57.1) | 1.193 | 0.550 | 38(66.7) | 23(76.7) | 17(73.9) | 1.080 | 0.580 |
| 预后良好 | 90(79.6) | 13(86.7) | 2(33.3) | 6.377 | 0.041 | 45(51.7) | 12(44.4) | 1(14.3) | 4.193 | 0.120 | 14(24.6) | 10(33.3) | 3(13.0) | 2.894 | 0.240 |
| *1 mm Hg=0.133 kPa. | |||||||||||||||
多元logistic回归分析显示: 基线血糖(OR=1.326, 95%CI: 1.009~1.743; P=0.043)是轻度AIS患者发生溶栓后发生PH的独立危险因素; 合并心房颤动(OR=3.307, 95%CI: 1.140~9.596; P=0.028)、收缩压(OR=0.967, 95%CI: 0.943~0.991; P=0.008)是中度AIS患者发生溶栓后发生HI的独立影响因素, 合并心房颤动(OR=36.972, 95%CI: 1.770~772.462; P=0.02)是中度AIS患者发生溶栓后发生PH的独立影响因素; 未发现重度AIS患者发生溶栓后出血转化的独立影响因素。
3 讨 论我们的研究发现, 不同程度AIS患者, 影响静脉溶栓远期预后及出血转化的因素不尽相同; 发病至治疗时间≤270 min是轻度AIS患者3个月预后良好的独立影响因素; 合并心房颤动仅是中度AIS患者发生溶栓后出血的独立影响因素。
Greisenegger等[13]认为轻型AIS患者在发病4.5 h内可从静脉溶栓治疗获益。我们的研究发现轻度卒中患者发病4.5 h之内溶栓, 获益患者要多于非获益患者, 而中重度患者时间窗内溶栓的获益比例较低, 可能提示发病4.5 h未必是NIHSS>8分患者静脉溶栓的最佳时间窗界限。既往研究认为NIHSS>8分时需考虑大动脉闭塞[14], 而大动脉闭塞患者的静脉溶栓后预后良好的比例仅约35%[15]。因此, 中重度卒中患者的预后不良比例均较轻度卒中患者的比例高。并且我们还发现轻度AIS溶栓后出血风险为15.7%, 症状性出血仅占1.5%, 低于总体人群。该结果为在轻度AIS患者中给予静脉溶栓治疗提供了有效性和安全性证据。其中机制可能与急性脑梗死病灶区的灌注和侧支循环有关。NIHSS评 分与病灶区域低灌水平有强相关[16], 而低灌水平能够反映该区域的侧支开放程度[17]。研究发现, 良好的侧支状态能够降低出血风险, 控制梗死进展, 改善溶栓预后[18]。因此我们推测轻度卒中患者因具备良好的侧支循环而存在较低的出血风险。
出血转化是AIS患者静脉溶栓治疗后最常见的并发症, 可加重脑组织再灌注损伤, 影响静脉溶栓的安全性和有效性[19, 20]。我们研究发现, 基线NIHSS是溶栓后发生HI或PH的独立危险因素, 这与既往研究一致[21]。我们还发现, HI或PH的独立危险因素不尽相同, 基线收缩压低是溶栓后发生HI的独立危险因素, 而合并心房颤动是溶栓后PH的独立危险因素。出血转化的机制主要与血脑屏障通透性异常或完整性破坏、缺血再灌注损伤以及侧支循环的开放等有关[22]。Molina等[23]研究认为HI可能是溶栓后早期(6h内)血管再通的标志, 因此我们推测, 溶栓后栓子溶解、血管再通时, 若收缩压偏低, 可致有效的颅内灌注压低, 不能充分改善缺血区的低灌注状态, 导致部分缺血组织持续坏死, 血管通透性增加而引起渗血。有研究表明, 合并心房颤动者溶栓会增加PH, 但并不会增加HI[24], 这与我们的总体研究结果一致。通常心房颤动形成的栓子体积大、稳定性差, 造成严重低灌注体积大[25]的同时又易致栓子脱落或崩解、血管再通、血流再灌, 从而引发再灌注性损伤、继发出血。但有趣的是, 我们在亚组分析时发现心房颤动对溶栓后出血转化的影响仅见于中度AIS, 这与之前的研究有一定区别。我们推测, 心房颤动引起的轻度卒中, 溶栓再通后因严重低灌区面积小, 不易引起再灌注损伤, 从而出血转化少; 重度卒中则可能由于栓子过大, 溶栓再通率低, 故出血转化少; 而中度卒中则由于梗死后严重低灌区大兼溶栓再通率高, 从而导致心房颤动增加中度卒中患者溶栓后出血转化概率。
本研究存在以下不足: ①由于缺乏影像学的支持, 未能对不同程度AIS患者进行侧支循环以及缺血程度等影像学指标评估; ②缺乏非溶栓的对照组, 未对不同程度AIS患者的溶栓安全性做分析。我们下一步拟进一步扩大样本量, 结合新型影像学技术对不同程度AIS患者静脉溶栓风险进行更深入、客观的研究。
综上所述, AIS患者静脉溶栓的转归因缺血性卒中的严重程度而异。轻度卒中患者应该加强基线血糖的控制以降低出血风险; 对于中度卒中患者需要注意溶栓前收缩压的维持, 同时临床医师应正确认识合并心房颤动患者的溶栓后出血转化风险并提高溶栓获益的信心。
| [1] | YANG G, WANG Y, ZENG Y, et al. Rapid health transition in china, 1990—2010: findings from the global burden of disease study 2010[J]. The Lancet,2013,381(9882):1987-2015. |
| [2] | 重组组织型纤溶酶原激活剂静脉溶栓治疗缺血性卒中共识专家组. 重组组织型纤溶酶原激活剂静脉溶栓治疗缺血性卒中中国专家共识 (2012 版)[J]. 中华内科杂志,2012,51(12):1006-1010. CHEN Kang-ning, CHENG Yan, DING Mei-ping, et al. Consensus statement on the use of intravenous recombinant tissue plasminogen activator to treat acute ischemic stroke by the Chinese Stroke Therapy Exper Panel(2012) [J].Chinese Journal of Internal Medicine, 2012,51(12):1006-1010. (in Chinese) |
| [3] | JIANG B,WANG Y,ZENG Y,et al.Incidence and trends of stroke and its subtypes in China: results from three large cities [J].Stroke,2006,37(1):63-68. |
| [4] | HILL M D, KENNEY C, DZIALOWSKI I, et al. Tissue window in stroke thrombolysis study (TWIST): a safety study[J]. Can J Neurol Sci, 2013,40(1):17-20. |
| [5] | WAHLGREN N, AHMED N, D’VALOS A, et al. Thrombolysis with alteplase 3- 4.5 h after acute ischaemic stroke (sits-istr)—an observational study[J]. The Lancet, 2008, 372(9646): 1303-1309. |
| [6] | LIAO X L, WANG C X, WANG Y L, et al. Implementation and outcome of thrombolysis with alteplase 3 to 4.5 h after acute stroke in Chinese patients[J]. CNS Neurosci Ther, 2013, 19(1):43- 47. |
| [7] | MARTINS S C, FRIEDRICH M A, BRONDANI R, et al. Thrombolytic therapy for acute stroke in the elderly: an emergent condition in developing countries[J]. J Stroke Cerebrovasc Dis, 2011, 20(5): 459- 464. |
| [8] | ARENILLAS J F, ISPIERTO L, MILLAN M, et al. Metabolic syndrome and resistance to IV thrombolysis in middle cerebral artery ischemic stroke[J]. Neurology, 2008, 71(3): 190-195. |
| [9] | RUBIERA M, RIBO M, DELGADO-MEDEROS R, et al. Tandem internal carotid artery/middle cerebral artery occlusion: an independent predictor of poor outcome after systemic thrombolysis[J]. Stroke, 2006, 37(9): 2301-2305. |
| [10] | MUCHADA M, RUBIERA M, RODRIGUEZ-LUNA D, et al. Baseline national institutes of health stroke scale-adjusted time window for intravenous tissue-type plasminogen activator in acute ischemic stroke[J]. Stroke,2014,45(4):1059-1063. |
| [11] | 中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组. 中国急性缺血性脑卒中诊治指南 2010 [J]. 中华神经科杂志, 2010,43(2):146-153. Cerebrovascular Disease Study Group, Chinese Medical Association Branch of Neurology. Chinse guidelines for acute ischemic stroke treatment 2010 [J].Chinese Journal of Neurology, 2010,43(2):146-153. (in Chinese) |
| [12] | LARRUE V, VON KUMMER R, MVLLER A, et al. Risk factors for severe hemorrhagic transformation in ischemic stroke patients treated with recombinant tissue plasminogen activator a secondary analysis of the european-australasian acute stroke study (ecass ii) [J]. Stroke,2001,32(2):438- 441. |
| [13] | GREISENEGGER S, SEYFANG L, KIECHL S, et al. Thrombolysis in patients with mild stroke: results from the austrian stroke unit registry[J]. Stroke, 2014,45(3):765-769. |
| [14] | HUSSAIN S I, ZAIDAT O O, FITZSIMMONS B F. The Penumbra system for mechanical thrombectomy in endovascular acute ischemic stroke therapy[J]. Neurology, 2012,79(13 Suppl 1): S135-S141. |
| [15] | GONZALEZ R G, FURIE K L, GOLDMACHER G V, et al. Good outcome rate of 35% in IV-tPA-treated patients with computed tomography angiography confirmed severe anterior circulation occlusive stroke[J]. Stroke, 2013, 44(11): 3109-3113. |
| [16] | WU C S, LATOUR L L, WARACH S,et al. Clinically meaningful MRI perfusion abnormalities in acute stroke: comparison of analytic techniques[J]. Stroke, 2000,32(1):339-a. |
| [17] | BANG O Y, SAVER J L, ALGER J R, et al. Determinants of the distribution and severity of hypoperfusion in patients with ischemic stroke[J]. Neurology, 2008, 71(22): 1804-1811. |
| [18] | LIMA F O, FURIE K L, SILVA G S, et al. The pattern of leptomeningeal collaterals on CT angiography is a strong predictor of long-term functional outcome in stroke patients with large vessel intracranial occlusion[J]. Stroke, 2010, 41(10): 2316-2322. |
| [19] | BERGER C, FIORELLI M, STEINER T, et al. Hemorrhagic transformation of ischemic brain tissue: asymptomatic or symptomatic? [J]. Stroke, 2001,32(6):1330-1335. |
| [20] | PARK J H, KO Y, KIM W J, et al. Is asymptomatic hemorrhagic transformation really innocuous? [J]. Neurology, 2012,78(6):421-426. |
| [21] | KABLAU M, KREISEL S H, SAUER T, et al. Predictors and early outcome of hemorrhagic transformation after acute ischemic stroke[J].Cerebrovasc Dis, 2011,32(4):334-341. |
| [22] | WANG X, LO E H. Triggers and mediators of hemorrhagic transformation in cerebral ischemia[J]. Mol Neurobiol, 2003,28(3):229-244. |
| [23] | MOLINA C A, ALVAREZ-SABIN J, MONTANER J, et al. Thrombolysis-related hemorrhagic infarction: a marker of early reperfusion, reduced infarct size, and improved outcome in patients with proximal middle cerebral artery occlusion[J]. Stroke, 2002, 33(6): 1551-1556. |
| [24] | SAPOSNIK G, GLADSTONE D, RAPTIS R, et al. Atrial fibrillation in ischemic stroke: predicting response to thrombolysis and clinical outcomes[J]. Stroke,2013,44(1):99-104. |
| [25] | TU H T, CAMPBELL B C, CHRISTENSEN S, et al. Pathophysiological determinants of worse stroke outcome in atrial fibrillation[J]. Cerebrovasc Dis,2010, 30(4): 389-395. |



