


 ,
MEI Qing,
YANG Tian-jun,
ZHANG Lei,
YANG Yun,
WANG Yin-zhong,
TONG Fei,
YE Chong-yang,
GAO Yu,
HUANG Yao,
GENG Shi-ke,
PAN Ai-jun
,
MEI Qing,
YANG Tian-jun,
ZHANG Lei,
YANG Yun,
WANG Yin-zhong,
TONG Fei,
YE Chong-yang,
GAO Yu,
HUANG Yao,
GENG Shi-ke,
PAN Ai-jun

2019新型冠状病毒(SARS-CoV-2)自2019年12月在在湖北省武汉市陆续发现以来,迅速蔓延至全国及世界各地,在危害人民健康的同时也给群众生活和社会经济造成极大影响[1]。截止2020年2月18日,现有确诊病例57 805例(其中重症病例11 977例),累计治愈出院病例14 376例,累计死亡病例2 004例,累计报告确诊病例74 185例,现有疑似病例5 248例。湖北省累计治愈出院病例9 128例(武汉4 895例),累计死亡病例1 921例(武汉1 497例),累计确诊病例61 682例(武汉44 412例)。安徽省累计确诊986例,累计治愈出院361例,死亡6例[2]。从上述公开数据看,湖北省与全国其他地区的病死率存在明显的差异,或许不同的区域患者的疾病特征及所接受的治疗存在差异。尽管疫情发生以来,关于COVID-19的基础、临床以及流行病学研究被陆续报道[3-7],但大多源于湖北省数据。因此,我们有必要对武汉及湖北以外地区患者的临床特征及治疗现状进行深入剖析。安徽省立医院感染病院是省级COVID-19收治的定点医院,作者所在科室作为全省四家重症及危重症患者集中救治基地之一,也承担了重要任务。目前我院已收治患者79例,其中重型21例,危重型3例,成为我省大规模的集中收治点之一。本研究拟总结分析上述患者的临床特征,期望从中总结治疗经验,为抗疫一线的临床医生提供参考。
1 方法 1.1 研究设计本研究收集了2020年1月22日至2月18日共79例COVID-19确诊患者的临床资料。相关信息的收集和使用充分保障患者隐私,符合伦理规范(伦理编号:2020-P-008)。
COVID-19的确诊参照由中华人民共和国国家卫生健康委员会发布的《新型冠状病毒肺炎诊疗方案(试行第六版)》,需符合疑似病例诊断条件,同时痰液、咽拭子或下呼吸道分泌物等标本行实时荧光定量聚合酶联反应检测显示SARS-CoV-2核酸阳性[8]。根据该方案进行临床分型,普通型:具有发热、呼吸道等症状,影像学可见肺炎表现。满足以下情况之一诊断为重型:呼吸窘迫,呼吸频率≥30次·min-1;静息状态下,指测氧饱和度≤93%;氧合指数≤300 mmHg。满足以下情况之一可诊断为危重型:出现呼吸衰竭,且需要机械通气;出现休克;合并其他器官功能衰竭需要入住重症加强治疗病房。
1.2 数据收集通过院内电子病历系统收集并获得相关数据,汇总于电子表格,由高年资医师审查。收集的信息包括人口统计学数据、既往病史、疫情接触史、临床症状及体征、实验室检查、胸部影像学检查结果、治疗措施以及预后。其中实验室检查主要包括:血常规、CRP、PCT、凝血酶原时间(PT)、活化的部分凝血活酶时间(APTT)、D二聚体、肌酸激酶(CK)、肌酸激酶同工酶(CK-MB)、cTnI、LDH、谷丙转氨酶(ALT)、谷草转氨酶(AST)、ALB、总胆红素(TB)、肌酐(Cr)、BUN。普通患者实验室检查数据收集于入院48 h以内,重型及危重型患者则收集于入住重症病房48 h以内。治疗措施统计内容包括抗病毒药物、抗菌药物、糖皮质激素、丙种球蛋白、氧疗及呼吸支持等应用情况。
1.3 统计学处理采用SPSS 22.0软件,计数资以百分率表示,采用卡方检验进行比较。正态分布计量资料以x±s表示,两组样本的均数比较采用t检验;非正态分布计量资料以中位数(四分位间距)描述,采用秩和检验进行两组样本的均数比较。
2 结果 2.1 一般资料Tab 1展示了本研究共收集的79例COVID-19患者的一般资料。患者平均年龄45.1±16.6岁(范围:5~91岁)。其中男性45例(57%),女性34例(43%),就疾病易感性而言,男女间差异无统计学意义(P=0.42),但男性更容易发生重型肺炎[18例(75%)vs 6例(25%),P=0.032]。与普通型相比,重型和危重型患者年龄更大[(56.7±14.4)岁vs(39.9±14.9)岁,P < 0.001],既往合并有高血压[11例(45.8%)vs 5例(9.1%),P < 0.001]及脑血管疾病[3例(12.5%)vs 0例,P=0.026]的比例更高,同时既往病基础疾病数量较普通型组患者也更多(P < 0.001)。其他如接触史、起病症状、脉搏、呼吸频率等指标组间比较均未见明显差异(均P>0.05)。
| Overall(n=79) | General group(n=55) | Severe and critical group (n=24) | P value | |
| Age (x±s) | 45.1±16.6 | 39.9±14.9 | 56.7±14.4 | < 0.001 |
| Gender (n, %) | ||||
| Female(n, %) | 34(43) | 28(50.9) | 6(25) | 0.032 |
| Male(n, %) | 45(57) | 27(49.1) | 18(75) | |
| Close contact with confirmed cases or Wuhan residence history(n, %) | 64(81) | 45(81.8) | 19(79.2) | 0.972 |
| Comorbidities(n, %) | ||||
| Hypertension(n, %) | 16(20.3) | 5(9.1) | 11(45.8) | < 0.001 |
| Diabetes(n, %) | 8(14.5) | 4(7.3) | 4(16.7) | 0.386 |
| Cerebrovascular disease(n, %) | 3(3.8) | 0 | 3(12.5) | 0.026 |
| Chronic kidney disease(n, %) | 3(3.8) | 2(3.6) | 1(4.2) | >0.99 |
| Chronic liver disease(n, %) | 3(3.8) | 3(5.5) | 0 | 0.549 |
| Coronary heart disease(n, %) | 3(3.8) | 1(1.8) | 2(8.3) | 0.218 |
| Malignant tumor(n, %) | 1(1.3) | 1(1.8) | 0 | >0.99 |
| Immunosuppressive(n, %) | 1(1.3) | 1(1.8) | 0 | >0.99 |
| COPD(n, %) | 0 | 0 | 0 | / |
| No comorbidity(n, %) | 52(65.8) | 44(80) | 8(33.3) | < 0.001 |
| 1 comorbidity(n, %) | 19(24.1) | 6(10.9) | 13(54.2) | |
| 2 comorbidities(n, %) | 5(6.3) | 4(7.3) | 1(4.2) | |
| ≥3 comorbidities(n, %) | 3(3.8) | 1(1.8) | 2(8.3) | |
| Symptoms(n, %) | ||||
| Fever≥37.3℃(n, %) | 67(84.8) | 46(83.6) | 21(87.5) | 0.921 |
| Dry cough(n, %) | 45(57) | 31(56.4) | 14(58.3) | 0.871 |
| Fatigue, muscle aches(n, %) | 24(30.4) | 17(30.9) | 7(29.2) | 0.877 |
| Dyspnea(n, %) | 9(11.4) | 5(9.1) | 4(16.7) | 0.555 |
| Expectorant(n, %) | 10(12.7) | 7(12.7) | 3(12.5) | 0.734 |
| Dizziness, headache(n, %) | 6(7.6) | 2(3.6) | 4(16.7) | 0.121 |
| Poor appetite(n, %) | 5(6.3) | 3(5.5) | 2(8.3) | 0.985 |
| Sore throat(n, %) | 3(3.8) | 1(1.8) | 2(8.3) | 0.218 |
| Diarrhea(n, %) | 4(5.1) | 1(1.8) | 3(12.5) | 0.152 |
| Sick and vomit(n, %) | 0 | 0 | 0 | / |
| Stomachache(n, %) | 0 | 0 | 0 | / |
| Onset of symptom to hospital admission [median (IQR)] | 5(4~8) | 5(4~7) | 6.5(4~10) | 0.018 |
| Signs[median (IQR)] | ||||
| Pulse [median (IQR)] | 85(79~92) | 86(80~92) | 82(74~93) | 0.096 |
| Respiratory rate [median (IQR)] | 20(19~20) | 20(19~20) | 20(18~20) | 0.368 |
| Systolic pressure (x±s) | 124.8±13.2 | 121.2±9.5 | 133.3±16.5 | < 0.001 |
| Diastolic pressure (x±s) | 77.0±11.0 | 74.2±9.5 | 83.3±11.7 | < 0.001 |
| Blood oxygen saturation [median (IQR)] | 97(93~98) | 97(96~98) | 91(89~93) | < 0.001 |
Tab 2展示了24例重症及危重症患者和55例普通组患者的实验室检查项目的比较。血常规及CRP检查中,分别有9例(11.4%)、29例(36.7%)、11例(13.9%)、49例(62%)患者出现白细胞总数、NEU%、NEU绝对值、CRP的升高;分别有11例(13.9%)、39例(49.4%)、15例(19%)患者伴有白细胞总数、LYM绝对值、血小板(PLT)的减少;凝血象检查中,分别有32例(40.5%)、24例(30.4%)、3例(3.8%)出现PT、APTT、D二聚体的增高或延长;心肌酶谱及肌钙蛋白检查中,分别有8例(10.1%)、5例(6.3%)、39例(49.4%)、14例(11.7%)伴有CK、CK-MB、LDH及cTnI升高。生化检查中,分别有12例(15.2%)、9例(11.4%)、20例(25.3%)、4例(5.1%)、3例(3.8%)患者出现ALT、AST、TB、Cr、BUN的升高,而ALB降低见于31例(39.2%)。
| Item (unit, normal range) | Overall(n=79), Median (IQR) | General group(n=55), Median (IQR) | severe and critical group(n=24), Median (IQR) | P Value |
| Blood routine | ||||
| WBC count(×109·L-1,3.5~9.5) | 5.4(4.1~6.8) | 4.9(4.0~5.9) | 6.5(5.1~11.5) | 0.003 |
| NEU%(40~75) | 68.3(56.8~78.8) | 61.6(51.8~72.4) | 84.2(75.1~91.2) | < 0.001 |
| NEU count(×109·L-1,1.8~6.3) | 3.4(2.2~5.2) | 2.8(2.0~4.0) | 5.5(3.8~10.8) | < 0.001 |
| LYM %(20~50) | 23.5(13.3.~34.2) | 28.0(20.4~37.4) | 9.9(6.4~19.3) | < 0.001 |
| LYM count(×109·L-1,1.1~3.2) | 1.1(0.7~1.5) | 1.3(0.9~1.7) | 0.7(0.4~1.1) | < 0.001 |
| PLT(×109·L-1,125~350) | 164(133~218) | 163(140~216) | 182(129~227) | 0.717 |
| Indicators of inflammation | ||||
| CRP(mg· L-1, 0~8) | 13.6(3.7~34.1) | 5.6(0.8~21.4) | 36.9(19.3~96.1) | < 0.001 |
| PCT < 0.5, (n, %) | 78.0(98.7) | 55.0(100) | 23.0(95.8) | 0.304 |
| Coagulation | ||||
| PT(s,9.5~14.5) | 14.3(13.4~15.9) | 14.4(13.5~16.0) | 14.3(13.3~15.0) | 0.713 |
| APTT(s,20~40) | 37.1(33.7~41.9) | 37.5(34.7~42.6) | 36.0(29.7~39.5) | 0.09 |
| D-D(μg·mL~1, 0~1.1) | 0.22(0.14~0.35) | 0.19(0.09~0.26) | 0.45(0.22~0.64) | < 0.001 |
| Myocardial enzymes, cTnI | ||||
| CK(IU·L-1, 22~269) | 91.4(54.8~158.2) | 92.7(55.5~154.4) | 86.2(46.0~178.1) | 0.543 |
| CK-MB(U·L-11, 0~25) | 11.1(9.5~15.7) | 11.3(9.4~15.8) | 11.1(9.6~13.6) | 0.598 |
| LDH(U·L-1, 120~250) | 246(178~306) | 202(169~270) | 295(265~374) | < 0.001 |
| cTnI(ug·L-1, 0~0.3) | 0.09(0.07~0.26) | 0.08(0.06~0.12) | 0.24(0.09~0.52) | 0.001 |
| Biochemical indicators | ||||
| ALT(IU·L-1, 9~50) | 23(15~42) | 20(15~35) | 29(21~43) | 0.098 |
| AST(IU·L-1, 15~45) | 27(21~36) | 25(21~35) | 40(23~37) | 0.159 |
| ALB(g·L-1, 40~55) | 42.4(38.3~46.9) | 44.3(41.2~47.7) | 36.3(33.0~39.1) | < 0.001 |
| TB(umol·L-1,3.4~21) | 16.4(11.8~21.1) | 14.7(11.4~20.1) | 17.2(12.9~21.3) | 0.263 |
| Cr(umol·L-1,57~111) | 69(58~81) | 70(59~80) | 69(56~81) | 0.819 |
| BUN(mmol·L-1,3.1~8) | 4.0(3.0~5.4) | 3.6(3.0~4.5) | 5.4(4.3~6.0) | < 0.001 |
| WBC: white blood cells, NEU: neutrophils, LYM: lymphocytes, PLT: platelets, CRP: C-reactive protein, PCT: procalcitonin, PT: prothrombin time, APTT: activated partial thromboplastin time, CK: creatine kinase, CK-MB: creatine kinase isoenzyme, LDH: lactate dehydrogenase, cTnI: troponin I, ALT: alanine aminotransferase, AST: aspartate aminotransferase, TB: total bilirubin, Cr: creatinine, BUN: urea nitrogen. | ||||
血常规检查中,普通型组白细胞总数[4.9(4.0~5.9)×109· L-1 vs 6.5(5.1~11.5)×109·L-1, P=0.003]、NEU%[61.6%(51.8~72.4) vs 84.2%(75.1~91.2), P < 0.001]和绝对值[2.8(2.0~4.0)×109·L-1 vs 5.5(3.8~10.8)×109·L-1, P < 0.001]显著低于重型和危重型组;重型和危重型组LYM百分比[9.9%(6.4~19.3) vs 28%(20.4~37.4), P < 0.001]及绝对值[0.7(0.4~1.1)×109· L-1 vs 1.3(0.9~1.7)×109· L-1, P < 0.001]显著低于普通型组。
重型及危重型患者CRP [36.9(19.3~96.1)mg· L-1 vs 5.6(0.8~21.4)mg· L-1, P < 0.001]、D二聚体[0.45(0.22~0.64)μg·mL-1 vs 0.19(0.09~0.26)μg·mL-1, P < 0.001]、LDH[295(265~374) U·L-1 vs 202(169~270) U·L-1, P < 0.001]及cTnI[0.24(0.09~0.52)μg·L-1 vs 0.08(0.06~0.12)μg·L-1, P=0.001]检测值显著高于普通型组患者。重型和危重型组ALB检测值显著低于普通型组[36.3(33.0~39.1)g·L-1 vs 44.3(41.2~47.7)g·L-1, P < 0.001]。两组患者Cr检测值比较,差异无统计学意义(P=0.819);重型和危重型患者中BUN升高更显著[5.4(4.3~6.0)mmol· L-1 vs 3.6(3.0~4.5)mmol·L-1](P < 0.001),但均值仍在正常范围内。
2.3 肺部CT改变对比79例患者均在入院时行肺部CT检查。73例入院时存在肺部影像学改变,其中普通患者49例(89.1%)例,而重型患者全部24例(100%)存在肺部CT影像学改变,但组间差异无统计学意义。分析确诊病例肺部CT征象归纳如下:普通型患者肺部CT大多表现为单发或者多发的磨玻璃阴影,肺外带明显(Fig 1A~C)。重型和危重型患者肺部CT多表现为双肺多发的磨玻璃阴影伴节段性浸润、实变影;双肺弥漫性磨玻璃阴影伴支气管充气征;两肺弥漫性实变伴间质增厚(Fig 1D~F)。各型患者胸腔积液少见。
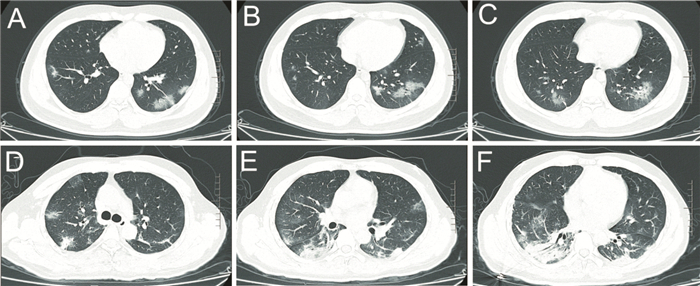
|
| Fig 1 ABC A 22-year-old man was diagnosed with COVID-19 (General type). CT examination of the lungs showed that the field areas of the two lungs were scattered in cords, nodules, and patches with increased density; the edges were blurred, which was obvious in both lower lungs. DEF A 40-year-old man was diagnosed with COVID-19 (Severe and critical type). CT examination showed ground glass opacity in both lungs. The boundaries of these lesions were unclear which were most obvious under the pleura in the lower lobe of both lungs |
Tab 3显示所有患者均接受了一种或一种以上的抗病毒药物治疗,其中洛匹那韦79例(100%)、中成药44例(55.7%)、干扰素雾化吸入29例(36.7%)。重型及危重型组患者接受抗病毒治疗的药物种类显著多于普通型组(P < 0.001)。两组均有50%以上患者使用了抗菌药物,主要包括莫西沙星,左氧氟沙星和头孢哌酮舒巴坦。重型和危重型患者糖皮质激素[17例(70.8%) vs 9例(16.4%),P < 0.001]及丙种球蛋白[17例(70.8%) vs 1例(1.8%),P < 0.001]的应用比例更高;采用鼻导管及高流量吸氧比例也更高(P < 0.001,0.026)。截至18日,1例危重型患者因合并急性大面积脑梗最终死亡,34例康复出院,其余患者仍在接受治疗。
| Overall(n=79)(n, %) | General group(n=55) (n, %) | Severe and critical group(n=24)(n, %) | P Value | |
| Antiviral therapy | ||||
| Lopinavir | 79(100) | 55(100) | 24(100) | / |
| traditional Chinese medicine | 44(55.7) | 22(40) | 22(91.7) | < 0.001 |
| Interferon inhalation | 29(36.7) | 11(20) | 18(75) | < 0.001 |
| No antiviral drug | 0 | 0 | 0 | / |
| 1 antiviral drug | 31 (39.2) | 29 (52.7) | 2 (8.3) | < 0.001 |
| 2 antiviral drugs | 24 (30.4) | 19 (34.5) | 5 (20.8) | |
| 3 antiviral drugs | 24 (30.4) | 7 (12.7) | 17 (70.8) | |
| Other treatments | ||||
| Antibiotic | 49(62) | 37(67.3) | 12(50) | 0.146 |
| Glucocorticoid | 26(32.9) | 9(16.4) | 17(70.8) | < 0.001 |
| Gamma globulin | 18(22.9) | 1(1.8) | 17(70.8) | < 0.001 |
| Non-drug therapy | ||||
| Intranasal oxygen inhalation | 42(53.2) | 19(34.5) | 23(95.8) | < 0.001 |
| High flow oxygen | 3(3.8) | 0 | 3(12.5) | 0.026 |
| Non-invasive and invasive mechanical ventilation | 1(1.3) | 0 | 1(4.2) | 0.304 |
| ECMO | 0 | 0 | 0 | / |
| ECMO:extracorporeal membrane oxygenation | ||||
最初关于此次SARS-CoV-2和COVID-19的报道认为,其与早年发生的SARS和MERS冠状病毒存在相似之处,多数感染患者表现为发热、干咳、乏力、呼吸困难等[3, 9, 10]。本研究也证实发热和干咳分别占患者起病症状的84.8%和57%,其余起病症状还包括乏力、肌肉酸痛、呼吸困难、头晕头痛、腹泻等。但我们观察到较少的患者以典型的上呼吸道症状起病,例如流涕、打喷嚏、咽部肿痛等,这与之前发表的SARS和MERS相关起病症状有所不同[3]。早期有报道表明新冠病毒对男性更加易感,可能与纳入的99例患者大多为武汉华南海鲜市场男性工作人员相关[11]。本研究中男女比例为1:0.76,但统计学上并无差异,因此还没有充分的证据证明男性更加易感。然而,我们却发现男性在重型和危重型患者中占有更高的比例,这意味着男性更容易发生重型和危重型肺炎。本研究还发现重型及危重型患者往往合并更多的基础疾病,这主要包括了高血压和脑血管疾病,提示这些既往病史可能是重型、危重型患者的危险因素。通过对两组患者起病至入院时长分析得出,重型和危重型组患者起病至入院时长明显长于普通型患者,这也给我们对疾病防控提供启发:疑似病例应早就诊、早发现、早隔离、早诊断、早治疗,最大限度地避免部分普通型患者由于诊疗延迟而向重型和危重型的转化。
实验室检查分析表明,众多指标在重型和危重型组及普通型组患者间差异显著。我们观察到NEU绝对值、NEU%以及CRP在重型和危重型患者升高的更为显著;而淋巴细胞的比LYM%及绝对值均较普通型下降的也更为明显。这些指标的改变预示着,COVID-19的发生发展机制可能与SARS和MERS冠状病毒引起的肺炎类似,可能存在细胞免疫受损过程[4]。SARS-CoV-2的感染还对凝血系统产生了一定的影响,部分患者出现PT、APTT延长、重型及危重型患者患者D二聚体升高较普通型明显。同时,我们还在重型和危重型患者中观察到LDH及cTnI升高较普通型组患者明显,这预示病毒可能直接或通过细胞炎症因子风暴间接损害心肌细胞。重型和危重型患者ALB水平降低尤为明显,推测可能与病毒对肝细胞的直接损害造成的肝脏白蛋白合成障碍有关。此外,炎症、发热等导致的机体消耗增加也会导致低ALB。尽管绝大多数患者没有出现明显的肾功能损伤,其BUN值也在正常范围内,但重型及危重型组患者的BUN水平仍要普遍高于普通型组,这可能与前者炎症反应更重及发热导致的高代谢相关。总之,SARS-CoV-2的感染对多个器官和系统均产生了不利影响,包括凝血系统,心脏、肝脏、肾脏的全面损伤,具体损伤机制,还需要针对该病毒致病性的进一步病理生理学研究。
抗病毒在冠状病毒的治疗中显得尤为重要,但目前仍然没有一种针对冠病毒感染的特效药物[12]。本研究中所有患者均接受了洛匹那韦抗病毒治疗,在此基础上,更多的重型和危重型患者使用了干扰素雾化吸入和/或中医药的抗病毒治疗。这是因为干扰素具有广谱的抗病毒及免疫调节功能, 干扰素与细胞表面受体结合, 诱导细胞产生多种抗病毒蛋白, 从而抑制病毒在细胞内复制, 通过调节免疫功能增强巨噬细胞、淋巴细胞对靶细胞的特异细胞毒作用, 有效地遏制病毒侵袭和感染的发生[13]。而中医药在病毒性肺炎中的应用历史悠久,且积累了丰富的经验,近年相关研究表明其对肺炎具有良好的抗炎作用[14],中成药的应用也得到了《新型冠状病毒肺炎诊疗方案(试行第六版)》的推荐[8]。事实上,上述抗病毒药物均缺乏有力的循证医学支持,多种抗病毒药物联合使用对于重型及危重型患者,其获益性有待于进一步的临床研究。
鉴于先前报道证实了SARS-CoV、MERS-CoV和SARS-CoV-2感染可诱导细胞因子风暴[3],因此,糖皮质激素常用于治疗重症患者,可通过减少炎症引起的肺损伤获益。但也有研究认为,糖皮质激素的应用并没有显著改善预后,反而使病毒的清除时间延长[3]。因此,综合考虑,对于恶化、影像学进展迅速、机体炎症反应过度激活的患者临床应酌情小剂量、短期应用,而对于普通患者则不建议使用[8]。本研究中绝大部分患者使用糖皮质激素,均按方案中推荐的剂量使用(1~2 mg·kg-1·d-1),且应用均超过5 d。另外,丙种球蛋白静脉注射后可迅速使血液免疫球蛋白G浓度提高3~6倍, 从而影响机体的被动免疫功能, 降低病毒对机体的损害[15]。所有重型和危重型患者中,23例行鼻导管低流量吸氧,3例行高流量吸氧,而非无创机械通气,患者氧饱和度理想,无明显不适,且均未恶化进展至需气管插管机械通气。1例感染者合并急性脑梗死,脑疝形成,行气管插管有创机械通气,抢救无效死亡。
本研究为单中心、回顾性观察研究,样本量较小,截至投稿,大部分病人仍在住院治疗,病情变化及转归无法判断。总而言之,既往合并多种心脑血管疾病的老年患者更易发生重型及危重型COVID-19,且常常存在多个器官或系统的异常,临床医师应根据临床症状、体征及实验室检查结果及时做出判断并调整治疗方案。
| [1] |
Bogoch I I, Watts A, Thomas-Bachli A, et al. Potential for global spread of a novel coronavirus from China[J]. J Travel Med, 2020. |
| [2] |
中华人民共和国国家卫生健康委员会.截至2月18日24时新型冠状病毒肺炎疫情最新情况.[EB/OL].[2020-02-19].http://www.nhc.gov.cn/xcs/yqfkdt/202002/8f2cfd17f4c040d89c69a4b29e99748c.shtml. National Health Commission of the People's Republic of China.The latest situation of the new coronavirus pneumonia epidemic as of 24: 00 on February 18[EB/OL].[2020-02-19].http://www.nhc.gov.cn/xcs/yqfkdt/202002/8f2cfd17f4c040d89c69a4b29e99748c.shtml. |
| [3] |
Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China[J]. Lancet, 2020, 395(10223): 497-506. doi:10.1016/S0140-6736(20)30183-5 |
| [4] |
Wang D, Hu B, Hu C, et al. Clinical characteristics of 138 hospitalized patients with 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China[J]. JAMA, 2020. doi:10.1001/jama.2020.1585 |
| [5] |
Chan J F W, Yuan S, Kok K H, et al. A familial cluster of pneumonia associated with the 2019 novel coronavirus indicating person-to-person transmission: a study of a family cluster[J]. Lancet, 2020, 395(10223): 514-23. doi:10.1016/S0140-6736(20)30154-9 |
| [6] |
Ren L L, Wang Y M, Wu Z Q, et al. Identification of a novel coronavirus causing severe pneumonia in human: a descriptive study[J]. Chin Med J (Engl), 2020. doi:10.1097/CM9.0000000000000722 |
| [7] |
Chen Y, Liu Q, Guo D, et al. Emerging coronaviruses: genome structure, replication, and pathogenesis[J]. J Med Virol, 2020, 92(4): 418-423. doi:10.1002/jmv.25681 |
| [8] |
中华人民共和国国家卫生健康委员会.新型冠状病毒肺炎诊疗方案(试行第六版).[EB/OL].[2020-2-19].http://www.nhc.gov.cn/yzygj/s7653p/202002/8334a8326dd94d329df351d7da8aefc2.shtml. National Health Committee of the People's Republic of China. Diagnosis and Treatment of New Coronavirus Pneumonia (Trial Version 6)[EB/OL].[2020-2-19].http://www.nhc.gov.cn/yzygj/s7653p/202002/8334a8326dd94d329df351d7da8aefc2.shtml. |
| [9] |
Lee N, Hui D, Wu A, et al. A Major outbreak of Severe Acute Respiratory Syndrome in Hong Kong[J]. N Engl J Med, 2003, 348(20): 1986-94. doi:10.1056/NEJMoa030685 |
| [10] |
Assiri A, Al-Tawfiq J A, Al-Rabeeah A A, et al. Epidemiological, demographic, and clinical characteristics of 47 cases of Middle East respiratory syndrome coronavirus disease from Saudi Arabia: a descriptive study[J]. Lancet Infect Dis, 2013, 13(9): 752-61. doi:10.1016/S1473-3099(13)70204-4 |
| [11] |
Chen N, Zhou M, Dong X, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study[J]. Lancet, 2020. |
| [12] |
de Wit E, van Doremalen N, Falzarano D, et al. SARS and MERS: recent insights into emerging coronaviruses[J]. Nat Rev Microbiol, 2016, 14(8): 523-34. doi:10.1038/nrmicro.2016.81 |
| [13] |
刁慧敏, 江杨帆, 周秀红, 等. 重组人干扰素α-2b体外抗呼吸道合胞病毒作用的实验研究[J]. 安徽医学, 2009(5): 8-9. Diao H M, Jiang Y F, Zhou X H, et al. Empirical study on the effect of recombin- ant human interferon α-2b on anti-respiratory syncytial virus in vitro[J]. Anhui Med J, 2009(5): 8-9. |
| [14] |
王芳, 孙耀贵, 尹伟, 等. 苦参碱联合黄芩苷对LPS诱导小鼠肺炎的影响[J]. 中国药理学通报, 2018, 34(8): 1105-9. Wang F, Sun Y G, Yin W, et al. Effects of matrine combined with baicalin on mouse pneumonia induced by LPS[J]. Chin Pharmacol Bull, 2018, 34(8): 1105-9. doi:10.3969/j.issn.1001-1978.2018.08.015 |
| [15] |
杨利荣, 张艳芳, 徐盈, 等. 大剂量丙种球蛋白冲击疗法用于急性重症病毒性肺炎近期疗效观察[J]. 山东医药, 2011, 51(15): 90-1. Yang L R, Zhang Y F, Xu Y, et al. Short-term efficacy and impact of high-dose gamma globulin therapy for acute severe viral pneumonia[J]. Shandong Med J, 2011, 51(15): 90-1. doi:10.3969/j.issn.1002-266X.2011.15.046 |