

2. 山西医科大学基础医学院病理学教研室,山西 太原 030001
2. Dept of Pathology, Basic Medical College, Shanxi Medical University, Taiyuan 030001, China
“炎症学说”作为糖尿病发病的重要学说之一近年来已得到国内外专家的普遍认可。研究表明,糖尿病患者血清中含有多种炎症因子,已知这些炎性因子可通过多种方式导致胰岛β细胞出现结构损伤、功能障碍,随之引起胰岛素分泌不足,难以支撑正常的生物学功能,其中包含白介素-1β(interleukin,IL-1β)、肿瘤坏死因子-α(tumor necrosis factor -ɑ,TNF-ɑ)和干扰素-γ(interferon-γ,IFN-γ)等[1, 2]。IL-1β是一种以单核-巨噬细胞为主的一系列细胞分泌并合成的强力炎性细胞因子[3, 4]。正常情况下,IL-1β不表达,但病理条件下,如动脉粥样硬化、类风湿关节炎和糖尿病时其表达升高。已有研究证实,IL-1β可促进胰岛β细胞的凋亡,进而促进糖尿病发生发展[5],但是炎性因子IL-1β诱导胰岛β细胞凋亡的确切机制目前仍不明确。
细胞自噬是指细胞利用溶酶体将细胞内错误折叠的蛋白质和受损细胞器进行降解并回收利用,维持细胞内环境稳态,使细胞在不利环境下得以生存并保持健康状态[6]。自噬在真核细胞中是一种非常普遍的现象。适度自噬能使靶细胞对外界损伤做出反应,使其存活;同时也能将受损的细胞器清除,利于细胞稳态的维持[6];然而,有研究表明,过度激活的自噬可以促进细胞发生凋亡,造成细胞损伤[7]。大量研究表明,糖尿病发生时胰岛组织自噬相关蛋白表达升高,那么IL-1β作为糖尿病及其并发症时存在的一种重要炎性细胞因子,是否可以通过诱导自噬发生,进而导致胰岛β细胞凋亡呢?本研究拟探讨IL-1β诱导凋亡产生过程中自噬是否发挥重要作用,从而为糖尿病的预防和治疗提供新的思路。
1 材料与方法 1.1 材料INS-1细胞(中国医学科学院基础医学研究所-协和细胞库);IL-1β(Peprotech公司);RPMI-1640培养基(Hyclone);胎牛血清(Fetal bovine serum,FBS)(北京赛澳美细胞有限公司);抗LC3抗体(Sigma);抗Beclin 1抗体(Abcam);CCK-8试剂盒(武汉索莱宝);抗cleaved-caspase-3抗体和caspase-3抗体(美国CST公司);SDS-PAGE凝胶制备试剂盒(美国Bio-Rad公司);3-甲基腺嘌呤(3-MA)(Sigma);雷帕霉素(rapamycin,RAPA) (美国MedChem Express)。
1.2 方法 1.2.1 实验分组将INS-1细胞分为对照组(IL-1β 0 mol·L-1)和IL-1β处理组(IL-1β 10-9、10-8、10-7 mol·L-1)共4组。
1.2.2 细胞存活率检测收集处于对数期长势良好的INS-1细胞,调整加入培养基的量使得加入96孔板里的细胞密度维持在约5 000/孔,每孔加入100 μL细胞悬液,待贴壁后加入不同浓度的IL-1β(10-9、10-8、10-7 mol·L-1),同时设置对照组,观察不同浓度的IL-1β处理对INS-1胰岛β细胞的影响。5% CO2,37 ℃培养细胞24 h,随后每孔加入10 μL CCK-8检测用液,在细胞培孵育箱内再培养1 h,酶标仪(美国Molecular Devices公司)检测其450 nm波长时的吸光度。分别处理不同时间(0、6、12、24、48 h),然后与上述同样步骤在450 nm处测定其吸光度。细胞存活率/%=[(实验组-空白组)/(对照孔-空白孔)]×100%
1.2.3 Western blot检测凋亡、自噬细胞分2部分进行处理:一部分在INS-1细胞中分别加入0、10-9、10-8、10-7 mol·L-1的IL-1β培养24 h,收集细胞;另一部分先用RAPA(5×10-6 mol·L-1)或者3-MA(10-5 mol·L-1)预处理细胞1 h,随后加入10-8 mol·L-1的IL-1β在37 ℃培养24 h后收集细胞。测定凋亡相关蛋白cleaved caspase-3、caspase-3,以及自噬相关蛋白LC3、Beclin 1、P62的表达。收集细胞于EP管中,加入101 μL混合液(100 μL RIPA裂解液和1 μL的苯甲基磺酰氟PMSF)吹散细胞,超声波碎裂细胞,4 ℃放置2~3 h,12 000 rpm离心15min,取上清。BCA法测蛋白浓度,选择40 μg蛋白上样量进行SDS-PAGE凝胶电泳后,转膜,封闭用5% BSA、2 h,TBST洗膜3次之后一抗4 ℃孵育过夜。次日回收一抗,洗涤后二抗孵育2 h,用ECL超灵敏发光液进行曝光。所得条带用ImageJ软件进行灰度值分析。
1.2.4 流式细胞术检测细胞凋亡率将待测细胞用胰酶消化下来,10 mL管收集细胞,PBS洗涤细胞3次,放入玻璃管中离心1 000 rpm,5 min。再加入1 mL PBS,混合为细胞悬液,用滤过膜过滤,收集于流式玻璃管中,冲洗2次,800 rpm离心5min。加入200 μL Binding Buffer、5 μL Annexin V-FITC和5 μL碘化丙啶(PI)混匀。室温下避光静置15 min,流式细胞仪(美国BD公司)检测细胞凋亡。细胞凋亡率/%=细胞凋亡数/细胞总量×100%。
1.2.5 统计学分析采用SPSS16.0统计软件进行数据分析,数据用(x±s),多个独立样本均数比较采用单因素方差分析(ANVOA),进一步的组间两两比较采用Dunnett-t检验。
2 结果 2.1 IL-1β导致大鼠INS-1胰岛β细胞的存活率下降,且呈浓度及时间依赖性与对照组(0 mol·L-1)相比,随着IL-1β浓度的升高,INS-1细胞存活率逐渐下降,在10-8 mol·L-1时下降显著[(78.25±1.97)%, P < 0.01](Fig 1A);使用10-8 mol·L-1 IL-1β分别以6、12、24、48 h不同时长培养INS-1细胞,与0 h相比,IL-1β作用24 h时细胞活力显著下降[(77.98±0.97)%, P < 0.01](Fig 1B)。以上结果提示,采用IL-1β处理胰岛β细胞可以引起细胞存活率呈浓度和时间依赖性下降(Fig 1)。
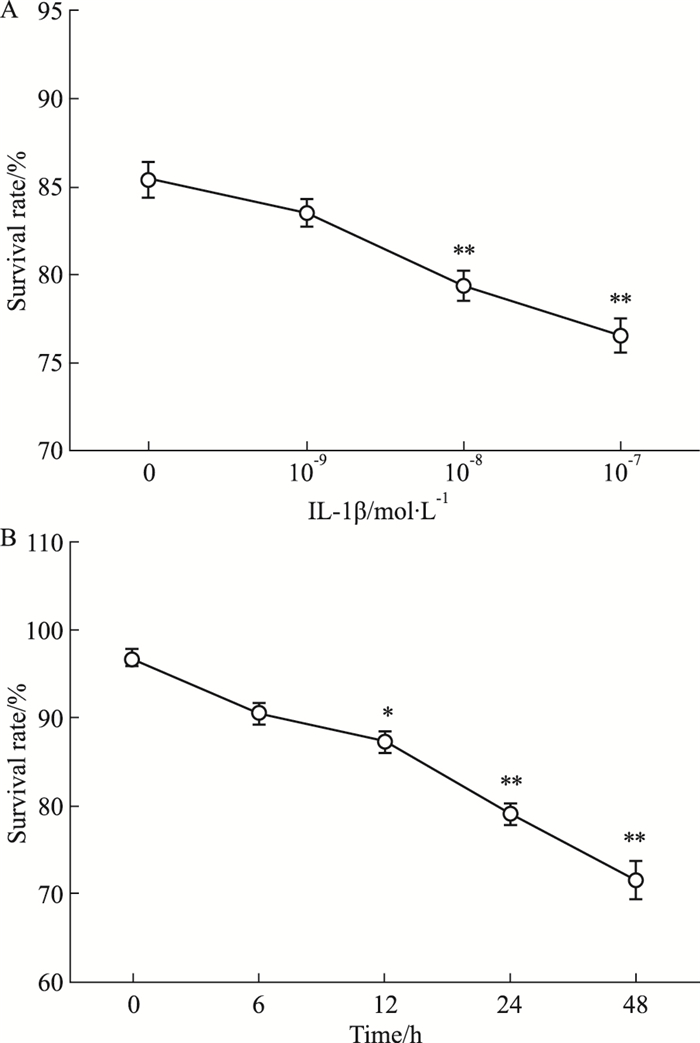
|
| Fig 1 Viability of INS-1 cells decreased by IL-1β in a concentration-and time-dependent manner(x±s, n=5) A:INS-1 cells were pretreated with IL-1β at different concentrations, and survival rates were measured by CCK-8 assay. B:INS-1 cells were treated with IL-1β (10-8 mol·L-1), and the survival rate were measured at different time points. *P < 0.05, **P < 0.01 vs control group. |
Western blot结果显示,随着IL-1β浓度的增加,cleaved caspase-3/caspase-3比值不断增加(Fig 2A)。进一步采用Annexin V-FITC/PI双染流式细胞术观察IL-1β干预不同时长对INS-1胰岛β细胞凋亡的影响。结果显示:与对照组(3.01±0.89)%相比,12 h细胞凋亡比率(12.12±1.18)%明显升高(P < 0.01),36 h细胞凋亡率达到(22.32±1.30)%,明显高于对照组(P < 0.01)(Fig 2B)。提示,IL-1β可以诱导胰岛β细胞凋亡增加。

|
| Fig 2 Apoptosis of INS-1 cells promoted by IL-1β(x±s, n=5) A:Detection of apoptosis in INS-1 cells incubated with different concentrations of IL-1β by Western blot. **P < 0.01 vs control group. B:Detection of apoptotic ratio in INS-1 cells incubated with IL-1β at different time by flow cytometry. **P < 0.01 vs control group. |
使用不同浓度(0、10-9、10-8、10-7 mol·L-1)的IL-1β处理INS-1细胞24 h,用Western blot检测自噬相关蛋白LC3、Beclin1、P62的表达水平。结果显示,随着IL-1β处理浓度的不断增大,LC3和Beclin1蛋白水平不断增加(P < 0.05,P < 0.01),而P62蛋白表达则逐渐下降(P < 0.01)(Fig 3)。提示,IL-1β可以诱导胰岛β细胞自噬增加。
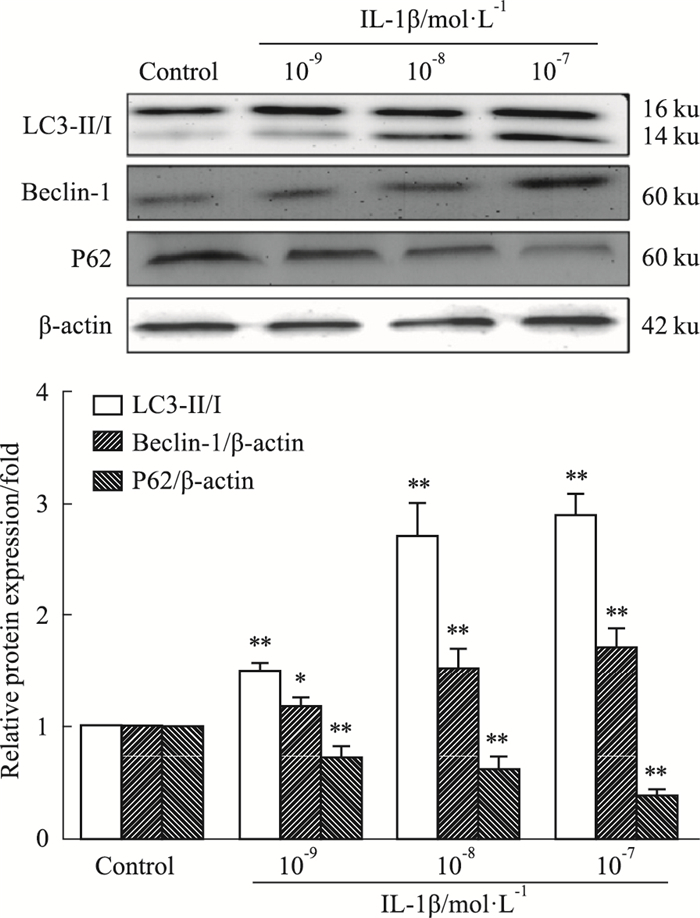
|
| Fig 3 Expressions of autophagy-related proteins LC3, Beclin1 and P62 promoted by IL-1β in a concentration-dependent manner(x±s, n=5) *P < 0.05, **P < 0.01 vs control group. |
使用自噬激动剂雷帕霉素(RAPA)预处理细胞1 h后,再给予10-8 mol·L-1的IL-1β培养24 h,用Western blot检测细胞凋亡水平。结果显示,RAPA预处理组细胞自噬相关蛋白LC3和Beclin 1的水平明显高于IL-1β组(P < 0.01),P62水平明显低于IL-1β组(P < 0.01),证明RAPA可以上调INS-1细胞自噬。检测凋亡水平发现,与IL-1β组相比,用RAPA预处理细胞后,cleaved caspase-3/caspase-3比值明显增加(P < 0.05),提示RAPA可以通过上调自噬进一步增加IL-1β诱导的INS-1细胞凋亡(Fig 4)。

|
| Fig 4 Apoptosis of INS-1 cells induced by IL-1β was increased by up-regulation of autophagy(x±s, n=5) A:RAPA induced the expression of autophagy-associated proteins. B:Apoptosis was promoted by RAPA. **P < 0.01 vs control group; #P < 0.05, ##P < 0.01 vs IL-1β group. |
3-Methyladenine(3-MA)是常用自噬抑制剂。采用3-MA预处理细胞1 h后,再给予IL-1β(10-8 mol·L-1)培养24 h,Western blot检测细胞自噬和凋亡水平。Western blot结果显示,3-MA预处理组细胞自噬相关蛋白LC3和Beclin 1的水平明显低于IL-1β组(P < 0.01),P62水平明显高于IL-1β组(P < 0.01),证明3-MA可以下调自噬。接着检测凋亡水平发现,与IL-1β组相比,用3-MA预处理细胞后,cleaved caspase-3/caspase-3比值下降(P < 0.05),提示3-MA抑制自噬可减少IL-1β诱导的INS-1细胞凋亡(Fig 5)。
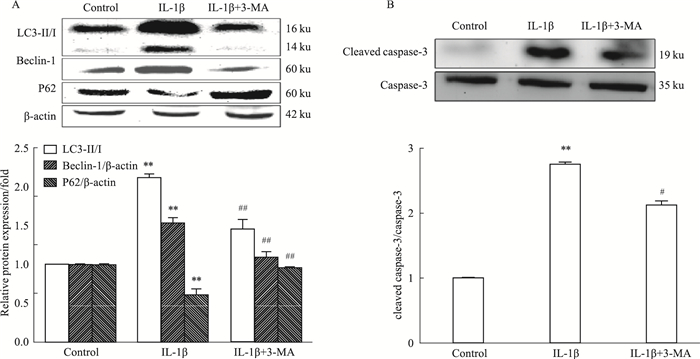
|
| Fig 5 Apoptosis of INS-1 cells induced by IL-1β was reduced by down-regulation of autophagy(x±s, n=5) A:3-MA inhibited the expression of autophagy-associated proteins. B:Apoptosis was inhibited by 3-MA. **P < 0.01 vs control group; #P < 0.05, ##P < 0.01 vs IL-1β group. |
流行病学调查表明,2型糖尿病的发病率已达到223~345/万人[8],但糖尿病的发病机制仍未完全阐明。近年来众多研究者对糖尿病的“炎症学说”[1]颇为认可。在2型糖尿病的发病过程中,当胰岛β细胞功能衰竭时,可以诱导TNF-ɑ、IL-1β等炎症因子的富集,进而造成胰岛β细胞的损伤。生理情况下细胞内的IL-1β是无活性的,当受到刺激引发炎症时,IL-1β剪切为有活性的IL-1β分泌到细胞外发挥作用[2]。在炎症发生过程中,IL-1β可诱导细胞凋亡,破坏胰岛β细胞膜的完整,进而减少胰岛素分泌,降低胰岛素受体的敏感性[9-10],但IL-1β对于胰岛细胞损伤的作用及可能原因尚不清楚。本研究首先证明IL-1β可以降低INS-1细胞的存活率,同时采用流式细胞术和Western blot方法检测了IL-1β对INS-1细胞凋亡的影响,发现IL-1β可以浓度和时间依赖性的促进INS-1细胞凋亡,从而明确了IL-1β具有诱导胰岛β细胞凋亡和细胞损伤的作用。但IL-1β诱导胰岛β细胞凋亡的机制尚不明确。
自噬是细胞将自身受损的细胞器或错误折叠的蛋白质经过包被形成囊泡,与溶酶体融合形成自噬溶酶体,通过降解其所包裹的内容物来发挥作用。自噬的作用尚存争议。有研究表明,自噬可以调控胰岛素信号途径,产生胰岛素抵抗的主要原因是自噬水平的降低,通过对自噬进行调控来预防胰岛β细胞结构及功能的损伤对于治疗糖尿病有重要的意义[12]。但是,亦有研究发现过度的自噬又可能对细胞造成损伤[13]。然而,自噬是否直接参与2型糖尿病的产生和后续发展及其具体的机制尚不清楚。LC3、Beclin 1和p62是细胞自噬的标志性蛋白。自噬形成时,胞浆型LC3(即LC3-Ⅰ)会转变为膜型(即LC3-Ⅱ),自噬的程度可用LC3-II/LC3-I比值评价;Beclin 1是哺乳类动物参与自噬的特异性基因;P62是自噬选择性底物,P62消耗越多即水平越低提示自噬水平越高[14]。本实验发现,IL-1β可以浓度依赖性的增加LC3、Beclin 1的表达,降低P62的表达,提示IL-1β可以促进胰岛β细胞自噬的发生。为进一步研究自噬在IL-1β诱导的胰岛β细胞凋亡发挥的作用情况,我们分别采用自噬激动剂RAPA和自噬抑制剂3-MA预处理INS-1细胞上调或抑制自噬,结果发现,上调自噬IL-1β诱导的细胞凋亡蛋白的表达进一步增加,抑制自噬IL-1β诱导的细胞凋亡蛋白表达的增加被逆转。由此说明自噬的增加可以促进IL-1β诱导的胰岛β细胞的凋亡水平,下调自噬可以减轻IL-1β引起的INS-1胰岛β细胞的凋亡。
综上所述,本研究结果表明,炎症因子IL-1β可以促进INS-1胰岛β细胞的凋亡,这一作用可能是由IL-1β增加细胞自噬引起的。但是,IL-1β增加自噬水平的可能机制尚不明确,有待进一步的研究。
( 致谢: 本实验在山西医科大学基础医学院生理学系、细胞生理学教育部重点实验室完成,在此感谢在实验中给予指导和帮助的各位老师和同学。)
| [1] |
Masood KI, Irfan M, Masood Q, et al. Increased Mycobacterium tuberculosis antigen-induced gene expression of interferon-gamma, tumor necrosis factor alpha and interleukin-6 in patients with diabetes[J]. Int J Mycobacteriol, 2016, 5(1): S246. |
| [2] |
Cutando A, Montero J, Gomez-De Diego R, et al. Effect of topical application of melatonin on serum levels of C -reactive protein (CRP), interleukin-6 (IL-6) and tumor necrosis factor-alpha (TNF-α) in patients with type 1 or type 2 diabetes and periodontal disease[J]. J Clin Exp Dent, 2015, 7(5): 628-33. |
| [3] |
乔琛琛, 高大胜. 白细胞介素-1β与冠心病[J]. 国际心血管病杂志, 2012, 39(1): 7-10. Qiao C C, Gao D S. IL-1β and coronary heart disease[J]. Int J Cardiovasc Dis, 2012, 39(1): 7-10. doi:10.3969/j.issn.1673-6583.2012.01.003 |
| [4] |
Fontana A, Kristensen F, Dubs R, et al. Production of prostaglandin E and an interleukin-1 like factor by cultured astrocytesand C6 glioma cells[J]. J Immunol, 1982, 129(6): 2413-9. |
| [5] |
Banerjee M, Saxena M. Interleukin-1(IL-1) family of cytokines:role in type 2 diabetes[J]. Clin Chim Acta, 2012, 413(15-16): 1163-70. doi:10.1016/j.cca.2012.03.021 |
| [6] |
Klionsky D J, Emr S D. Autophagy as a regulated pathway of cellular degradation[J]. Science, 2000, 290(5497): 1717-21. doi:10.1126/science.290.5497.1717 |
| [7] |
Liu F, Zhang J, Qian J, et al. Baicalin attenuates liver hypoxia/reoxygenation injury by inducing autophagy[J]. Exp Ther Med, 2018, 16(2): 657-64. |
| [8] |
张周斌, 薛振香, 汪慧, 等. 新疆喀什地区维吾尔族人群糖尿病患病情况及相关危险因素研究[J]. 中华流行病学杂志, 2017, 38(6): 696-701. Zhang Z B, Xue Z X, Wang H, et al. Prevalence of diabetes mellitus and associated risk factors in Uygur population in Kashgar area of Xinjiang Uygur Autonomous Region[J]. Chin J Epidemiol, 2017, 38(6): 696-701. doi:10.3760/cma.j.issn.0254-6450.2017.06.002 |
| [9] |
徐海波, 闫晓光, 钟威. 新诊断2型糖尿病患者血清Nesfatin-1、肿瘤坏死因子-α水平与胰岛素抵抗的相关性研究[J]. 中国糖尿病杂志, 2017, 25(1): 45-8. Xu H B, Yan X G, Zhong W, et al. Correlation analysis of serum Nesfatin-1, TNF-α and insulin resistance in patients with newly diagnosed type 2 diabetes[J]. Chin J diabetes, 2017, 25(1): 45-8. doi:10.3969/j.issn.1006-6187.2017.01.010 |
| [10] |
张黎明, 高凌. 炎症细胞因子在2型糖尿病发病机制中的研究进展[J]. 重庆医学, 2016, 45(8): 1113-6. Zhang LM, Gao L. Research progress of inflammatory cytokines in the pathogenesis of type 2 diabetes mellitus[J]. Chongqing Med J, 2016, 45(8): 1113-6. doi:10.3969/j.issn.1671-8348.2016.08.038 |
| [11] |
Zhou Y, Lee J, Reno CM, et al. Regulation of glucose homeostasis through a XBP-1-FoxO1 interaction[J]. Nat Med, 2011, 17(3): 356-65. doi:10.1038/nm.2293 |
| [12] |
王敏, 余薇, 查文良. 自噬和线粒体自噬在糖尿病心肌病中的作用研究进展[J]. 中国药理学通报, 2018, 34(10): 1337-40. Wang M, Yu W, Zha W L. Research progress of autophagy and mitochondrial autophagy in diabetic cardiomyopathy[J]. Chin Pharmacol Bull, 2018, 34(10): 1337-40. doi:10.3969/j.issn.1001-1978.2018.10.002 |
| [13] |
Yang L, Li P, Fu S, et al. Defective hepatic autophagy in obesity promotes ER stress and causes insulin resistance[J]. Cell Metab, 2010, 11(6): 467-78. doi:10.1016/j.cmet.2010.04.005 |
| [14] |
冯文之, 陈扬, 俞立. 细胞自噬分子机制的进展[J]. 生命科学, 2015, 27(7): 859-66. Feng W Z, Chen Y, Yu L. Process in molecular mechanism of autophagy[J]. Chin Bull Life Sci, 2015, 27(7): 859-66. |

