


 ,
WANG Sheng-shan,
LYU Bei-bei,
MA Jing,
CHEN Yong-xin,
ZHONG Jing,
LIU Xue-mei,
WEI Yan-fei
,
WANG Sheng-shan,
LYU Bei-bei,
MA Jing,
CHEN Yong-xin,
ZHONG Jing,
LIU Xue-mei,
WEI Yan-fei

白花丹醌(5-羟基-2-甲基-1, 4-萘醌)是一种活性萘醌成分,存在于植物白花丹中,具有抗炎、神经保护、抗癌、降血脂、抗动脉粥样硬化、抗细菌、抗真菌等多种药理学活性[1]。白花丹醌的抗肿瘤活性受到广泛关注,目前大量研究表明,在多种不同肿瘤细胞和肿瘤动物模型中,白花丹醌具有抗增殖、抑制侵袭与转移、促凋亡、化疗放疗增敏活性。在肺癌研究中发现,白花丹醌通过下调MMP-2与u-PA基因的表达,抑制A549人肺癌细胞的侵袭和转移[2]。在前列腺癌中,白花丹醌通过浓度和时间依赖性方式抑制PI3K/Akt/mTOR途径,从而诱导PC-3和DU145细胞的凋亡和自噬[3]。此外,白花丹醌可升高Bax水平,并下调Bcl-2水平,从而抑制肝癌细胞Hep2的侵袭并诱导其凋亡[4]。本实验以人肝癌细胞株SMMC-7721为研究对象,观察白花丹醌对SMMC-7721细胞凋亡、自噬的影响及其相关作用机制。
1 材料 1.1 细胞株人肝癌细胞株SMMC-7721购自中国科学院上海细胞生物所。
1.2 药物与试剂白花丹醌(plumbagin)购自Sigma公司;高糖DMEM培养基为Hyclone公司产品;新生牛血清为四季青公司产品;TRIzol(Aidlab公司,批号:252250AX);RNase酶(TransGen公司,批号:I21222);兔抗LC3B、兔抗Beclin1单克隆抗体,购自Cell Signaling公司;凋亡抑制剂Z-VAD-FMK(货号:S7023)、自噬抑制剂3-MA(货号:S2767),均购自Selleck公司。
1.3 仪器细胞培养箱(日本Sanyo公司);Sorvall ST 16R高速离心机(美国Thermo Fisher公司);7900/Viia7实时荧光定量PCR仪(美国ABI公司);BX53光学显微镜(日本Olympus公司);muLISKANMK3酶标仪(美国Thermo公司);HT7700型电子显微镜(日本Hitachi公司)。
2 方法 2.1 细胞培养及分组处理SMMC-7721细胞培养于含15%胎牛血清的DMEM培养液,放置在37℃、5% CO2细胞培养箱中培养,每天观察细胞生长情况,每2 d更换1次细胞培养液,长满培养瓶后消化传代,待传至3代后,80%贴壁的细胞用于实验。作为对照的溶剂组为含1‰ DMSO和2% FBS的DMEM培养基。
2.2 MTT法检测细胞增殖抑制率3×108·L-1生长状态良好的细胞接种于96孔板,每孔100 μL细胞悬液,37℃培养过夜,以不含FBS的DMEM同步化并干预细胞,每组设5个复孔,分别加入浓度为0、0.5、3、6、10 μmol·L-1的白花丹醌,另设空白对照组,不接种细胞,只加入含有2% FBS的DMEM培养基。培养6、12、24 h后,每孔加入MTT溶液10 μL,在培养箱中继续孵育4 h,加入DMSO 150 μL,酶联免疫检测仪测定568 nm波长处的吸光度值(OD值)。按公式计算抑制率:抑制率=(1-实验组OD值/空白对照组OD值)×100%。
2.3 透射电镜观察细胞凋亡与自噬形态取2×106个SMMC-7721细胞种植于规格为35 mm的培养皿中,白花丹醌(3 μmol·L-1)作用24 h后,1 000 r·min-1离心5 min,收集细胞,4℃下,先用1%的锇酸缓冲试剂和2.5%的戊二醛溶液将细胞固定2~4 h后,用丙酮和乙醇将细胞脱水,再将其用环氧树脂包裹起来,定位染色后封片,透射电镜观察并照相。
2.4 免疫荧光检测SMMC-7721细胞自噬标记蛋白LC3的表达将已爬好细胞的玻片放置在培养板上,PBS溶液浸润,4%多聚甲醛溶液固定15 min。冲洗爬片3次后,用吸水纸吸取玻片上残留的PBS溶液,将无外来感染物的山羊血清滴在爬片上,30 min后,滴入稀释的一抗,4℃孵育过夜;次日,PBST溶液冲洗玻片,吸去残留的PBST溶液后,将稀释的荧光二抗添加到玻片,(20~37) ℃湿盒内孵育1 h后,PBST溶液清洗玻片3次。在玻片上滴入DAPI溶液,避光孵育5 min,染核,PBST洗去残留的DAPI溶液;使用抗荧光淬灭剂封片,荧光显微镜观察分析标本。
2.5 qPCR法检测SMMC-7721细胞Beclin1、Atg7、Atg5 mRNA的表达TRIzol法提取SMMC-7721细胞总RNA,通过Nano-100微量分光光度计检测总RNA含量。取RNA 4.284 μg,采用RNase H逆转录酶将其逆转录成cDNA。根据Gene Bank查找基因序列并自行设计引物,Beclin1、Atg7、Atg5引物序列见Tab 1。以β-actin作为内参,通过2-△ CT方法,计算mRNA相对表达量。
| Gene | Primer sequence | Product size/bp |
| Homo β-actin | ||
| Forward | 5’-AGCGAGCATCCCCCAAAGTT-3’ | 285 |
| Reverse | 5’-GGGCACGAAGGCTCATCATT-3’ | |
| Homo Beclin1 | ||
| Forward | 5’-CAATGGTGGCTTTCCTGGAC-3’ | 186 |
| Reverse | 5’-TGAGAGCTTTTGTCCACTGCT-3’ | |
| HomoAtg7 | ||
| Forward | 5’-GGTCAAAGGACGAAGATAACA-3’ | 148 |
| Reverse | 5’-GGTCACGGAAGCAAACAACT-3’ | |
| Homo Atg5 | ||
| Forward | 5’-CACAAGCAACTCTGGATGGGATT-3’ | 248 |
| Reverse | 5-CCATCTTCAGGATCAATAGCAGAAG-3’ |
将细胞分为两组,分组一为:对照组、Z-VAD-FMK组(20 μmol·L-1)、白花丹醌组(3 μmol·L-1)、白花丹醌(3 μmol·L-1)+Z-VAD-FMK(20 μmol·L-1)组。分组二为:对照组、3-MA组(20 μmol·L-1)、白花丹醌组(3 μmol·L-1)、白花丹醌(3 μmol·L-1)+3-MA(20 μmol·L-1)组。两组细胞分别预孵育凋亡抑制剂Z-VAD-FEK或自噬抑制剂3-MA 1 h后,加入白花丹醌干预24 h。每孔细胞加含PMSF的裂解液,裂解完成后,移至离心管中离心5 min,取上清液,测定蛋白浓度。6% SDS-聚丙烯酰胺凝胶电泳分离蛋白后,电转至PVDF膜,含5%脱脂奶粉封闭液TBST室温封闭2 h。加入一抗4℃孵育过夜,HRP标记二抗37℃摇床孵育2 h。ECL化学发光法,X线底片曝光显影,以β-actin为内参,用BandScan分析胶片灰度值。
2.7 数据处理实验数据采用SPSS 22.0软件进行分析处理,数据用x±s表示,多组间比较使用单因素方差(ANVOA)分析。
3 结果 3.1 白花丹醌对SMMC-7721细胞增殖的影响MTT结果显示(Tab 2),0.5~10 μmol·L-1的白花丹醌能抑制SMMC-7721细胞增殖,与对照组比较,差异具有显著性(P < 0.01),白花丹醌处理细胞24 h后,其抑制细胞增殖作用明显增强。此外,抑制作用随白花丹醌作用浓度的增加与时间的延长而加强,呈时间-剂量依赖关系。为避免高浓度白花丹醌未知细胞毒性的影响,后续实验浓度选择3 μmol·L-1,处理时间为24 h。
| Group | Concentration /μmol·L-1 |
OD | Inhibitory rate/% | |||||
| 6 h | 12 h | 24 h | 6 h | 12 h | 24 h | |||
| Control | - | 1.105±0.036 | 1.203±0.034 | 1.791±0.040 | - | - | - | |
| Plumbagin | 0.5 | 1.087±0.032 | 1.137±0.031 | 1.620±0.020* | 1.63 | 5.48 | 9.55 | |
| 3 | 0.969±0.049** | 0.810±0.021** | 0.864±0.025** | 12.31 | 32.67 | 51.76 | ||
| 6 | 0.942±0.070** | 0.569±0.019** | 0.299±0.021** | 14.75 | 52.70 | 83.31 | ||
| 10 | 0.815±0.025** | 0.460±0.018** | 0.331±0.022** | 23.89 | 61.76 | 81.46 | ||
| *P < 0.05, **P < 0.01 vs control group | ||||||||
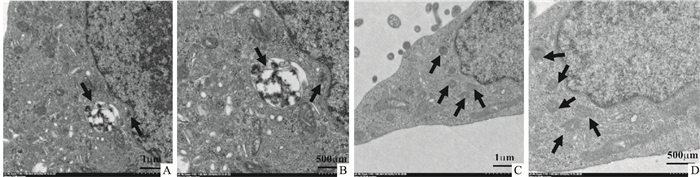
透射电镜结果显示,对照组的SMMC-7721细胞形态没有明显变化,凋亡形态不明显,仍具有完整的细胞膜和核膜,内质网、中心体清晰可见,分布均匀的核染色质,无凝集固缩的现象,胞质中可见初级自噬小体形成(Fig 1A、1B)。白花丹醌组细胞则出现了一系列凋亡形态,核染色质浓缩成几个不同大小的块, 其中有一些是聚集,一些分布在细胞核的核膜皱褶, 胞质浓缩,细胞器正常,分布相对集中,有时可见空泡在细胞质中,胞质中分布大量自噬小体(Fig 1C、1D)。
|
| Fig 1 Morphological observation of SMMC-7721 cells A:Control(scale bar=1 μm); B:Control(scale bar=500 μm); C:Plumbagin(scale bar=1 μm); D:Plumbagin(scale bar=500 μm). |
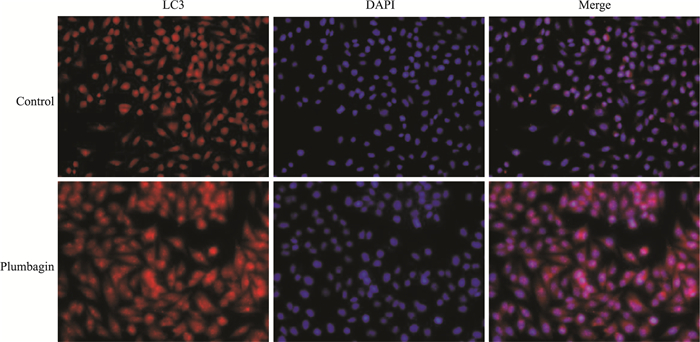
Fig 2的细胞免疫荧光结果显示,相较于溶剂对照组,白花丹醌处理组SMMC-7721细胞LC3蛋白红色荧光相对聚集,荧光斑点增多,表达水平有所增高,而溶剂对照组胞质内LC3红色荧光较少,并呈现相对弥散的状态。形态学结果提示,白花丹醌处理后细胞自噬小体增多,可促进自噬。
|
| Fig 2 Immunofluorescence detection of autophagy protein LC3(×400) |
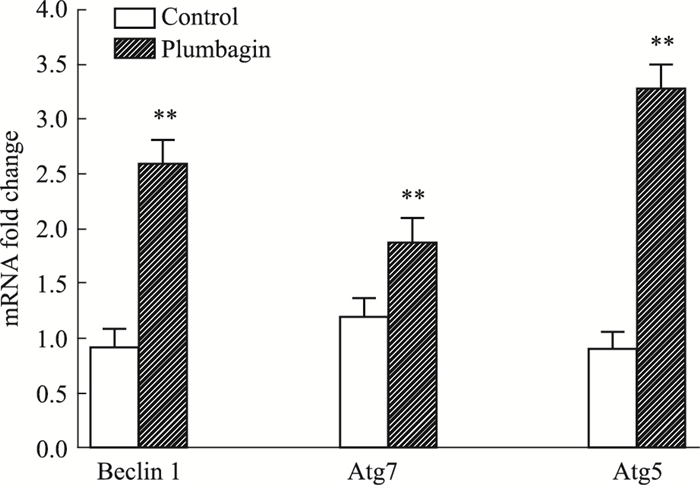
如Fig 3所示,白花丹醌组细胞Beclin1、Atg7、Atg5 mRNA的表达均明显升高,与对照组相比,差异具有显著性(P < 0.01)。提示白花丹醌可能通过上调细胞自噬相关基因Beclin1、Atg7、Atg5 mRNA的表达,诱导细胞的凋亡与自噬。
|
| Fig 3 Effect of plumbagin on the autophagy related gene Beclin 1, Atg7 and Atg5 mRNA of SMMC-7721 Cells(x±s, n=3) **P < 0.01 vs control group |
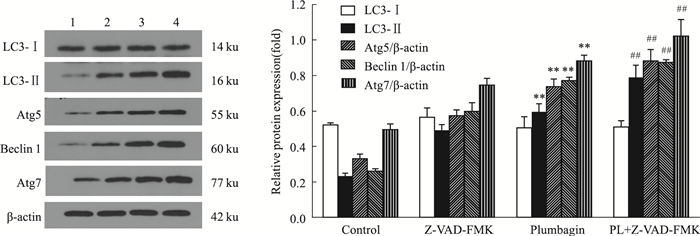
如Fig 4所示,当白花丹醌与凋亡抑制剂Z-VAD-FMK联合使用时,白花丹醌能明显提高自噬蛋白Atg5、Atg7、LC3-Ⅱ、Beclin1的表达水平。与溶剂对照组相比,单用白花丹醌组的蛋白表达增加,与单用白花丹醌组相比,Z-VAD-FMK+白花丹醌组的表达明显增加,差异均具有显著性(P < 0.05)。如Fig 5所示,与溶剂对照组比较,白花丹醌处理组LC3-Ⅱ、Beclin1、Atg7、Atg5的表达增高;与单用白花丹醌组相比,3-MA+白花丹醌处理组LC3-Ⅱ、Beclin1、Atg7、Atg5的表达明显降低(P < 0.01)。结果提示,凋亡抑制剂Z-VAD-FMK增强了白花丹醌对人肝癌细胞的自噬诱导作用,抑制凋亡可增强白花丹醌诱导的SMMC-7721细胞自噬,而自噬抑制剂3-MA减弱了白花丹醌对人肝癌细胞的自噬诱导作用。
|
| Fig 4 Effect of Z-VAD-FMK inhibitor pretreatment on autophagy proteins of SMMC-7721 cells(x±s, n=3) 1:Control; 2:Z-VAD-FMK; 3:Plumbagin; 4:Plumbagin+Z-VAD-FMK. **P < 0.01 vs control; ##P < 0.01 vs plumbagin. |

|
| Fig 5 Effect of 3-MA inhibitor pretreatment on autophagy proteins of SMMC-7721 cells(x±s, n=3) 1:Control; 2:3-MA; 3:Plumbagin; 4:Plumbagin+3-MA. **P < 0.01 vs control; ##P < 0.01 vs plumbagin. |
白花丹醌的抗肿瘤活性是研究热点之一。在非小细胞肺癌的研究中发现,白花丹醌阻滞细胞于G2/M期,并增加细胞系中活性氧的水平;通过减少Akt和mTOR的磷酸化,抑制PI3K/Akt/mTOR途径,剂量依赖性地诱导自噬;同时,自噬的抑制或诱导增强白花丹醌诱导的细胞凋亡[5]。另有研究显示,白花丹醌对胃癌、乳腺癌有一定的抑制作用,它可以使细胞趋化因子受体CXCR4的表达下降,而此作用可抑制胃癌细胞和乳腺癌细胞的迁移、侵袭[6]。此外,在口腔癌的研究中,我们发现白花丹醌通过PI3K/Akt/mTOR通路,诱导细胞凋亡和自噬,且p38 MAPK也参与白花丹醌在SCC25细胞中的凋亡和自噬诱导作用[7]。目前,靶向凋亡和自噬是癌症治疗中的潜在战略[8]。细胞自噬是一种自噬广泛存在于真核细胞内的高度保守的降解程序,其通过吞噬和降解活细胞中故障的细胞器和蛋白质,维持细胞稳态和基因组完整性[9]。在自噬起始阶段,自噬体的形成与胞质可溶形式的LC3-I向膜结合形式的LC3-Ⅱ的转换有关[10]。Atg4蛋白酶将合成的LC3蛋白分离为LC3-Ⅰ和LC3-Ⅱ两种,其分散于胞质中并相互转化,LC3-Ⅰ可以通过偶联形式与磷脂酰乙醇胺结合,共同构成LC3-Ⅱ, LC3-Ⅱ稳定位于自噬体的内外膜之间,被溶酶体溶解后消失,因此可作为自噬体的标记蛋白。本实验免疫荧光检测发现,白花丹醌处理的细胞LC3蛋白红色荧光相对聚集,荧光斑点增多,表达水平有所增高,DAPI染核后细胞核增大。从电镜观察的细胞形态变化分析,白花丹醌处理后细胞出现凋亡形态,核染色质固缩,聚集分布在细胞核的核膜皱褶, 胞质浓缩并分布大量自噬小体。提示在白花丹醌作用下,SMMC-7721细胞发生凋亡时细胞核变大,染色质固缩,使细胞吸收物质能力加强。此外,细胞接受自噬诱导信号后,在胞质中形成类似脂质体的膜结构,并不断扩张延伸,吞噬细胞器,形成自噬体。作为自噬体的标记蛋白,LC3-Ⅱ蛋白表达水平的明显提高提示SMMC-7721细胞中自噬体的大量形成,电镜形态学观察证实了这一结论。表明白花丹醌具有诱导肝癌细胞凋亡和促进自噬的作用。
研究发现,在受到不同环境的影响因素下,细胞凋亡和自噬行为可以发生互相促进或者拮抗改变。在通常情况下,细胞蛋白上的Atg7、Beclin1基因被敲除,或者使用3-MA时,caspase的效力就会减弱,与此同时,细胞凋亡的发生率也会降低[11]。许多体内外研究已初步证实,通过抑制自噬(HCQ、CQ、3-MA)或敲除Atg,均可增强多肿瘤的治疗有效率[12-13]。部分自噬发生于凋亡前,并能进一步上调细胞凋亡相关蛋白的活性[14]。MCF7细胞被喜树碱作用时,细胞内线粒体的位置形成一大片自噬泡样结构;当使用自噬抑制剂时,细胞内部的线粒体膜的去极化过程增强,caspase-9活性升高,并加快细胞凋亡进程[15]。本研究免疫印迹结果显示,凋亡抑制剂Z-VAD-FMK增强了白花丹醌对人肝癌细胞的自噬诱导作用。我们进一步研究发现,白花丹醌诱导人体肝癌细胞发生自噬的作用可被自噬抑制剂3-MA削弱。因此,我们推测白花丹醌通过上调细胞自噬相关基因和蛋白表达水平,诱导细胞的凋亡与自噬。
综上所述,白花丹醌可上调肝癌细胞中自噬基因与蛋白的表达水平,促进细胞凋亡和细胞自噬性死亡。此外,抑制凋亡能增强白花丹醌促进细胞自噬,但白花丹醌诱导肝癌细胞凋亡和自噬相互调节的具体机制仍有待进一步研究。本研究为白花丹醌临床治疗肝癌的应用发展提供了理论和实验依据。
| [1] | Posavec D, Zabel M, Bogner U, et al. Perspectives on medicinal properties of plumbagin and its analogs[J]. Med Res Rev, 2012, 32(6): 1131-58. doi:10.1002/med.2012.32.issue-6 |
| [2] | Shieh J M, Chiang T A, Chang W T, et al. Plumbagin inhibits TPA-induced MMP-2 and u-PA expressions by reducing binding activities of NF-κB and AP-1 via ERK signaling pathway in A549 human lung cancer cells[J]. Mol Cell Biochem, 2010, 335: 181-93. doi:10.1007/s11010-009-0254-7 |
| [3] | Zhou Z W, Li X X, He Z X, et al. Induction of apoptosis and autophagy via sirtuin1- and PI3K/Akt/mTOR-mediated pathways by plumbagin in human prostate cancer cells[J]. Drug Des Devel Ther, 2015, 9: 1511-54. |
| [4] | 谢金玲, 赵川, 李俊萱, 等. 白花丹醌对人肝癌细胞HepG2侵袭和凋亡的影响[J]. 中国药理学通报, 2016, 32(5): 687-91. Xie J L, Zhao C, Li J X, et al. Effect of plumbagin on invasion and apoptosis of human hepatocellular carcinoma cell line HepG2[J]. Chin Pharmacol Bull, 2016, 32(5): 687-91. doi:10.3969/j.issn.1001-1978.2016.05.018 |
| [5] | Li Y C, He S M, He Z X, et al. Plumbagin induces apoptotic and autophagic cell death through inhibition of the PI3K/Akt/mTOR pathway in human non-small cell lung cancer cells[J]. Cancer Lett, 2014, 344(2): 239-59. doi:10.1016/j.canlet.2013.11.001 |
| [6] | Manu K A, Shanmugam M K, Rajendran P, et al. Plumbagin inhibits invasion and migration of breast and gastric cancer cells by downregulating the expression of chemokine receptor CXCR4[J]. Mol Cancer, 2011, 10(1): 107. doi:10.1186/1476-4598-10-107 |
| [7] | Pan S T, Qin Y, Zhou Z W, et al. Plumbagin induces G2/M arrest, apoptosis, and autophagy via p38 MAPK- and PI3K/Akt/mTOR-mediated pathways in human tongue squamous cell carcinoma cells[J]. Drug Des Devel Ther, 2015, 9: 1601-26. |
| [8] | Ding Y H, Zhou Z W, Ha C F, et al. Alisertib, an Aurora kinase A inhibitor, induces apoptosis and autophagy but inhibits epithelial to mesenchymal transition in human epithelial ovarian cancer cells[J]. Drug Des Devel Ther, 2015, 9: 425-64. |
| [9] | 冯利杰, 张瑾, 丁倩, 等. 自噬参与神经细胞中过表达tau和异常磷酸化tau蛋白的降解[J]. 中国药理学通报, 2015, 31(3): 356-62. Feng L J, Zhang J, Ding Q, et al. Autophagy involved in overexpressed tau and okadaic acid-induced hyperphosphorylated tau degradation[J]. Chin Pharmacol Bull, 2015, 31(3): 356-62. doi:10.3969/j.issn.1001-1978.2015.03.013 |
| [10] | Kabeya Y, Mizushima N, Ueno T, et al. LC3, a mammalian homologue of yeast Apg8p, is localized in autophagosome membranes after processing[J]. EMBO J, 2000, 19(21): 5720-8. doi:10.1093/emboj/19.21.5720 |
| [11] | Hou W, Han J, Lu C, et al. Autophagic degradation of active caspase-8:a crosstalk mechanism between autophagy and apoptosis[J]. Autophagy, 2010, 6(7): 891. doi:10.4161/auto.6.7.13038 |
| [12] | Amaravadi R K, Yu D, Lum J J, et al. Autophagy inhibition enhancestherapy-induced apoptosis in a Myc-induced model of lymphoma[J]. J Clin Invest, 2007, 117(2): 326-36. doi:10.1172/JCI28833 |
| [13] | Rubinsztein D C, Shpilka T, Elazar Z. Mechanisms of autophagosome biogenesis[J]. Curr Biol, 2012, 22(1): 29-34. doi:10.1016/j.cub.2011.11.034 |
| [14] | 赵林, 吴鹏, 章平贵, 等. 雷公藤甲素对人结肠癌HCT116细胞增殖、自噬和凋亡的影响[J]. 中国药理学通报, 2016, 32(10): 1399-404. Zhao L, Wu P, Zhang P G, et al. Effect of triptolide on human colorectal cancer HCT116 cell proliferation, autophagy and apoptosis[J]. Chin Pharmacol Bull, 2016, 32(10): 1399-404. doi:10.3969/j.issn.1001-1978.2016.10.014 |
| [15] | Abedin M J, Wang D, Mcdonnell M A, et al. Autophagy delays apoptotic death in breast cancer cells following DNA damage[J]. Cell Death Differ, 2007, 14(3): 500-10. doi:10.1038/sj.cdd.4402039 |