


随着社会发展,肥胖以及由于肥胖引起的一系列心脑血管疾病和代谢性疾病,已经成为危害人类健康的重要因素。据美国华盛顿大学卫生统计评估研究报道,当前,全球约70亿人中有21亿人肥胖[1]。肥胖是一种由多种因素引起的以体重、内脏脂肪湿重、脂肪系数增加、脂质代谢紊乱、脂肪细胞体积和数量增多导致体脂占体重的百分比异常和脂肪在不同部位沉积为特点的慢性代谢性疾病[2]。对于肥胖,多数归因于遗传因素和后天不良的生活习惯所致,研究也多数针对常规的饮食诱导或有肥胖先兆的个体进行,但是即使人们普遍地注意健康生活方式,肥胖并没有得到很好的改善。因此,积极研究不同模型、不同因素对肥胖的影响,从不同方面对肥胖机制进行研究至关重要[3]。
流行病学调查研究发现,宫内发育迟缓胎儿和低出生体重儿成年后出现肥胖、胰岛素抵抗及相关代谢综合征的几率是正常儿童的5.75倍,提示胎儿的宫内发育是影响成年后肥胖的独立因素[4]。孕期炎症导致子代肥胖与遗传因素和后天饮食等不良因素导致肥胖之间存在很多相似的特点,比如成年个体都有脂质代谢紊乱、胰岛素抵抗、脂肪发育不良等现象,然而,他们之间的具体机制及其联系还未见报道。本研究拟通过一次性给予孕鼠脂多糖炎症刺激,同时建立肥胖模型和孕期炎症模型,是不同于以往任何单纯的肥胖模型和炎症模型,在此基础上研究子代脂质代谢紊乱和FAT/CD36的表达量对肥胖的影响,以期对肥胖的机制做进一步的研究。
1 材料与方法 1.1 仪器与试剂Real-time PCR仪(Eppendorf),NanoDrop超微量分光光度计(Thermo),脂多糖(LPS)(Sigma),总RNA提取试剂盒(DP419)(TIANGEN),总RNA Real-time PCR试剂盒(DRR820A)(TaKaRa),总RNA反转录试剂盒(DRR047A)(TaKaRa),ND-2000微量核酸定量仪(Thermo),FAT/CD36抗体(Nvous),FAT/CD36引物(上海生工),FFA测定试剂盒(南京建成,A042-1),TG测定试剂盒(南京建成,A110-1),3-异丁基-1-甲基黄嘌呤(IBMX)(Sigma),地塞米松(DEX)(Sigma),胰岛素(INS)(Sigma)。
1.2 动物分组及模型建立C57小鼠8周龄,♀鼠体质量(20±2) g,♂鼠体质量(25±2) g,合笼。将孕鼠随机分为2组。对照组NS:在孕d 11腹腔注射无菌生理盐水0.2 mL;LPS组:在孕d 11腹腔注射LPS 75 μg·kg-1。
1.3 子代小鼠体重、脂肪重量和脂肪系数的测量2组子代小鼠从出生开始(设为d 0)进行体重监测,每2周测量1次体重(g),直到12周,并于4、8、12周分别取样,称取脂肪湿重(g),并计算脂肪系数(脂肪系数=脂肪湿重/体重×100)。
1.4 子代♂鼠血液和脂肪组织TG和FFA水平检测子代♂鼠于4、8、12周眼球取血和取♂鼠附睾脂肪组织,通过试剂盒分别检测♂鼠血液和脂肪组织中游离脂肪酸(FFA)、甘油三脂(TG)含量。
1.5 子代♂鼠脂肪组织中FAT/CD36含量的检测Real-time PCR法分别检测子代♂鼠附睾脂肪中FAT/CD36 mRNA表达水平,Western blot方法检测子代♂鼠附睾脂肪组织中FAT/CD36蛋白的表达水平。
1.6 诱导分化3T3-L1细胞中FAT/CD36含量的检测10% DMEM高糖培养基培养3T3-L1细胞至80%融合,加入诱导剂I(10%血清+0.5 mmol·L-1 IBMX+0.1 μmol·L-1 DEX+0.1 μmol·L-1 INS)培养60 h,加入诱导剂II(10%血清+0.1 μmol·L-1 INS)培养48 h后,换为正常培养基(10% DMEM高糖培养),4 d以后取细胞进行Real-time PCR和Western blot,分别检测诱导组与空白组FAT/CD36表达水平[5]。
1.7 统计学处理应用SPSS 16.0分析实验数据,数据以x±s表示,组间比较采用单因素方差分析。
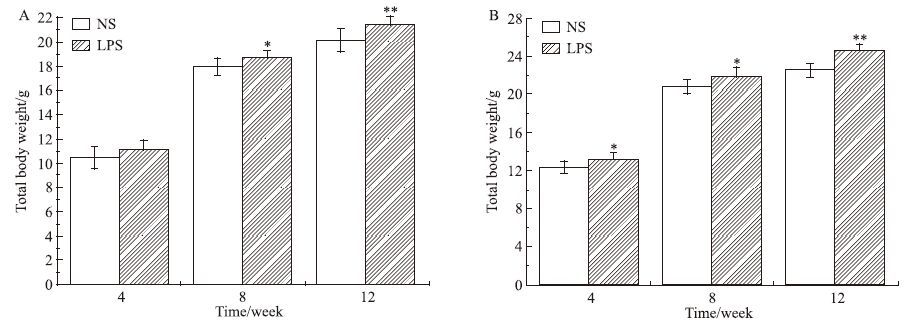
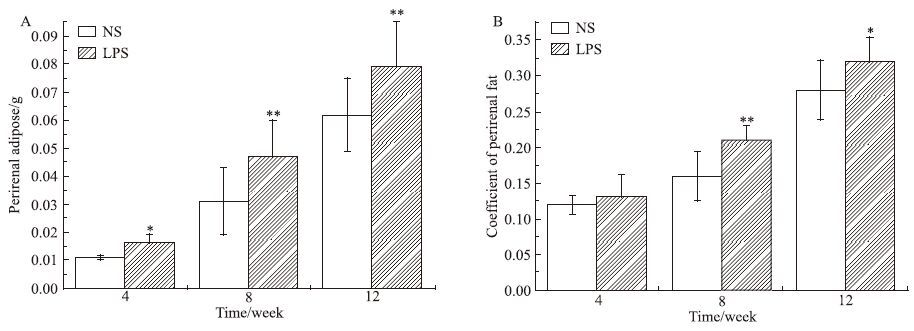
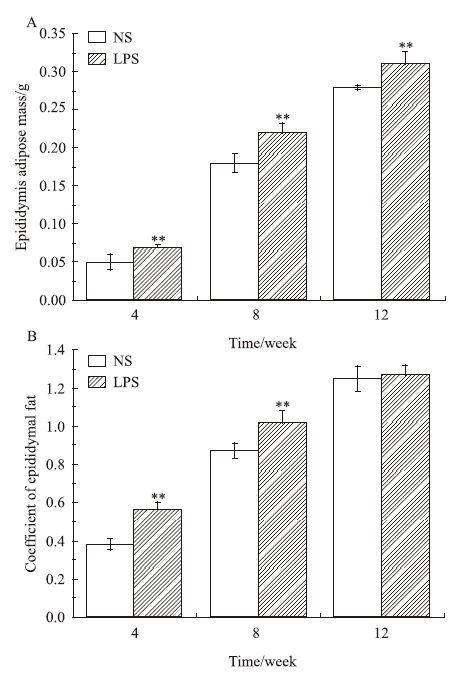
2 结果 2.1 母体孕期炎症刺激对子代小鼠脂肪发育的影响如Fig 1所示,与NS组相比,LPS组♀鼠8、12周子代♀鼠体重和♂鼠各周龄体重差异均有显著性(P<0.05)。各周龄子代♀鼠肾周脂肪湿重及8、12周肾周脂肪系数差异均有显著性(P<0.05),见Fig 2。各周龄子代♂鼠附睾脂肪湿重及4、8周附睾脂肪系数差异均有显著性(P<0.05),见Fig 3。
|
| Fig 1 Body weight change of offspring mice at different age(x±s,n=36) A:Female weight;B:Male mice body weight.*P<0.05,**P<0.01 vs control |
|
| Fig 2 Perirenal fat wet weight(A) and fat coefficient(B) of female offspring mice (x±s,n=12) *P<0.05,**P<0.01 vs control |
|
| Fig 3 Epididymal fat wet weight(A) and fat coefficient(B) of male offspring mice(x±s,n=12) **P<0.01 vs control |
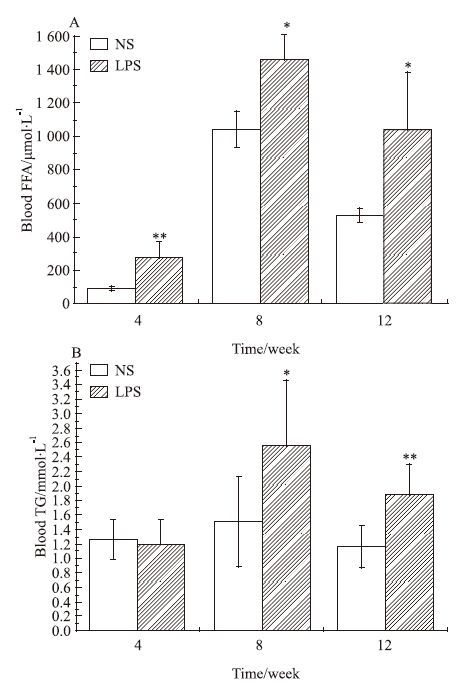
如Fig 4所示,与NS组相比,LPS组各周龄子代♂鼠血液中的FFA含量及8、12周TG含量差异均有显著性(P<0.05)。
|
| Fig 4 Blood free fatty acid(FFA)(A) and triglycerides (TG)(B) of male offspring mice(x±s,n=12) *P<0.05,**P<0.01 vs control |
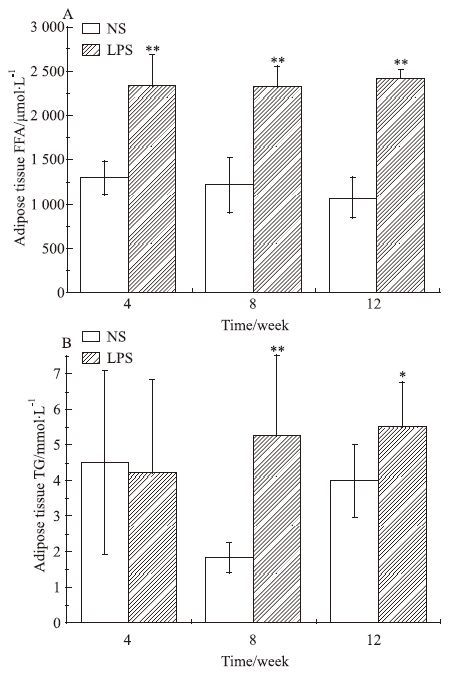
如Fig 5所示,与NS组相比,LPS组各周龄子代♂鼠脂肪组织中的FFA含量及8、12周TG含量差异均有显著性(P<0.05)。
|
| Fig 5 Epididymal fat free fatty acid(FFA)(A) and triglycerides (TG) (B) of male offspring mice(x±s,n=12) *P<0.05,**P<0.01 vs control |
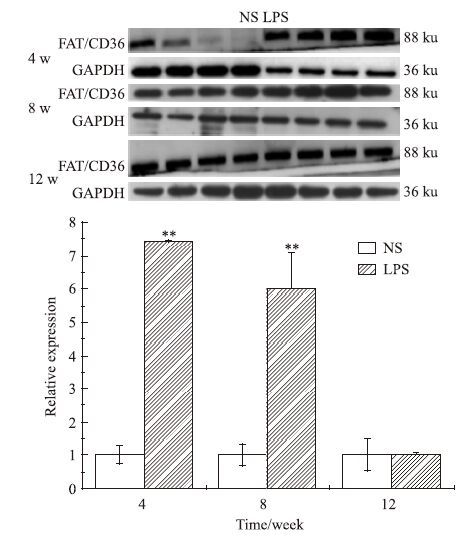
如Fig 6、Fig 7所示,与NS组相比,LPS各周龄子代♂鼠脂肪组织中FAT/CD36 mRNA水平和4、8周蛋白水平表达量差异均有显著性(P<0.05)。

|
| Fig 6 FAT/CD36 mRNA expression of each week male offspring mice(x±s,n=12) *P<0.05,**P<0.01 vs control |
|
| Fig 7 FAT/CD36 protein expression of each week offspring male mice(x±s,n=12) **P<0.01 vs control |
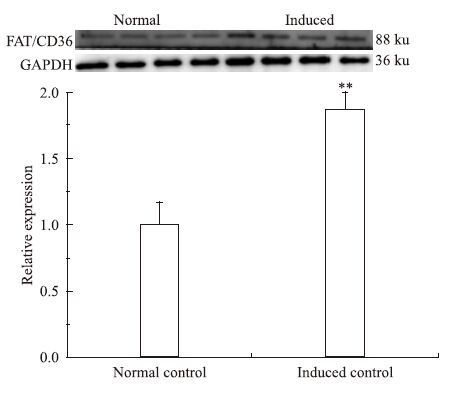
如Fig 8、9所示,与正常组相比,诱导的3T3-L1细胞中FAT/CD36 mRNA水平和蛋白水平差异均有显著性(P<0.01)。

|
| Fig 8 FAT/CD36 mRNA expression of induced 3T3-L1 cells(x±s,n=5) **P<0.01 vs control |
|
| Fig 9 FAT/CD36 protein expression of induced 3T3-L1 cells(x±s,n=5) **P<0.01 vs control |
孕期炎症刺激以后,子代小鼠出现了以体重增加、内脏脂肪含量增多、脂肪系数增大的脂肪发育不良情况,说明肥胖模型的成功建立。在此基础上,通过对子代小鼠血液和脂肪中FFA和TG含量的测定,我们发现小鼠血液和脂肪组织中的FFA和TG都较对照组高。以FFA和TG代谢异常为主要特点的脂质代谢紊乱是导致肥胖十分重要的因素[5],脂肪主要是通过脂肪动员进行代谢,在脂肪酶的作用下,脂肪主要被分解为TG和FFA供组织利用和供能。FFA和TG在机体内的分布、储存和代谢对肥胖的影响至关重要,由于血液中FFA、TG含量的增加,会导致脂肪酸的过多摄取,脂肪组织中FFA、TG含量也随之升高,脂质积累于组织器官中,最终导致慢性炎症和相关代谢性疾病[6-8]。
通过对小鼠脂肪组织中FAT/CD36含量的测定,我们发现,在高FFA、TG含量的脂肪组织中,FAT/CD36的表达量也相对增加。作为B族清道夫受体的一种,FAT/CD36主要位于细胞膜上,在很多组织和细胞中都有表达,其主要作用是转运脂肪酸和参与脂质代谢,介导细胞和组织对脂肪酸进行摄取[9]。在脂肪组织中,血液中FFA和TG在FAT/CD36的参与下进行代谢,其活性和表达量的变化会使得脂肪在不同组织中分布和沉积不同。脂肪的异位沉积和脂质的积累会引起代谢性疾病和慢性炎症性肥胖,所以FAT/CD36表达量对血液和脂肪组织中FFA、TG的分布和代谢都至关重要[10-11]。研究发现,在FAT/CD36缺失的小鼠模型中,脂肪酸的摄取能力无论是对于骨骼肌还是脂肪组织都明显降低[10]。不仅如此,除了参与脂质代谢紊乱,与多种代谢性疾病的发生密切相关,如心血管疾病、动脉粥样硬化、肥胖及糖尿病等[10-12]。因此,FAT/CD36在机体的作用也受到广泛重视,尤其是以FAT/CD36为媒介引起的以FFA、TG各种脂质代谢紊乱和炎症因子之间的相互关系倍受关注[13-14]。在炎症状态下,脂质代谢主要受到3种途径的调节:内质网应激、核因子κB(NF-κB)途径、C- Jun氨基末端激酶通路。FAT/CD36作为其中最为关键的因子之一,通过与促炎因子和抗炎因子之间的相互调节,从而对细胞炎症、脂质代谢和肥胖起到重要作用[15-19]。在诱导分化的3T3-L1细胞中,FAT/CD36含量较正常的细胞也较高,说明FAT/CD36在前脂肪细胞分化为成熟的脂肪细胞的过程中,随着脂肪细胞的积累增多,FAT/CD36的表达量也明显上升,FAT/CD36可能对脂肪细胞的形成、脂质的转运和代谢都至关重要。
本实验选取典型的炎症免疫刺激剂脂多糖(LPS)于母体妊娠中期给予刺激,研究母体孕期炎症刺激对子代小鼠脂肪发育的影响和机制。通过实验我们得出,孕期炎症刺激以后,子代小鼠出现了以体重增加、内脏脂肪含量增多、脂肪系数增大的脂肪发育不良情况。通过血液和脂肪中FFA和TG含量的测定,我们发现小鼠血液和脂肪组织中的FFA和TG都较对照组高。通过对小鼠脂肪组织中FAT/CD36含量的测定我们发现,脂肪组织中FAT/CD36含量也明显增加,这说明在以FFA、TG为主要特征的脂质代谢中,FAT/CD36作为脂肪酸转运酶扮演了十分重要的角色,并且在诱导分化的3T3-L1细胞中,FAT/CD36含量较正常的细胞也较高,说明FAT/CD36在前脂肪细胞分化为成熟的脂肪细胞的过程中,随着脂肪细胞的积累增多,FAT/CD36的表达量也明显上升,FAT/CD36可能对脂肪细胞的形成、脂质的转运和代谢都至关重要,而脂肪的过多积累会引起器官的损害和慢性炎症的发生,最终导致肥胖和相关的代谢疾病。孕期炎症模型不同于以往的任何单纯的肥胖模型和炎症模型,它有效地说明了胎儿宫内炎症可以作为一种独立的因素导致子代小鼠肥胖,没有后天饮食的干预,更贴近于临床,是遗传因素与炎症和肥胖的一个结合点。FAT/CD36 途径可作为一个切入点,为新药开发及临床治疗提供线索。然而母体孕期炎症刺激影响子代脂肪发育的具体机制目前尚不明确,需要进行下一步的研究。
| [1] | Zhou M, Wang H, Zhu J, et al. Cause-specific mortality for 240 causes in China during 1990-2013:a systematic subnational analysis for the Global Burden of Disease Study 2013[J]. Lancet, 2016, 387 (10015) : 251-72 doi:10.1016/S0140-6736(15)00551-6. |
| [2] | 杨永玉, 胡长平. 肥胖与脂肪组织重构[J]. 中国药理学通报, 2016, 32 (1) : 9-13 . Yang Y Y, Hu C P. Obesity and fat tissue reconstruction[J]. Chin Pharmacol Bull, 2016, 32 (1) : 9-13 . |
| [3] | 田辉, 王玉婷, 陶莉, 等. 一种新型小鼠肥胖模型的建立[J]. 中国药理学通报, 2013, 29 (7) : 1016-8 . Tian H, Wang Y T, Tao L, et al. A new type of building in mouse models of obesity[J]. Chin Pharmacol Bull, 2013, 29 (7) : 1016-8 . |
| [4] | 李瑶, 辛颖. 宫内发育迟缓大鼠胰腺肝脏骨骼肌中胰岛素受体底物的表达[J]. 中国循证儿科杂志, 2011, 6 (3) : 225-9 . Li Y, Xin Y. Intrauterine growth retardation rats of insulin receptor substrate expression in the liver of skeletal muscle[J]. Chin J Evid Based Pediatr, 2011, 6 (3) : 225-9 . |
| [5] | Li S, Bouzar C, Cottet-Rousselle C, et al. Resveratrol inhibits lipogenesis of 3T3-L1 and SGBS cells by inhibition of insulin signaling and mitochondrial mass increase[J]. Biochim Biophys Acta, 2016, 1857 (6) : 643-52 doi:10.1016/j.bbabio.2016.03.009. |
| [6] | 张勇, 李之俊. 运动与脂肪动员研究进展[J]. 中国运动医学杂志, 2012, 31 (1) : 69-75 . Zhang Y, Li Z J. The research progress of movement and fat mobilization[J]. Chin J Sports Med, 2012, 31 (1) : 69-75 . |
| [7] | Talati M, Hemnes A. Fatty acid metabolism in pulmonary arterial hypertension: role in right ventricular dysfunction and hypertrophy[J]. Pulm Circ, 2015, 5 (2) : 269-78 doi:10.1086/681227. |
| [8] | 刘芳, 高南南, 杨润梅, 等. 不同品系小鼠肥胖模型比较及C57BL/6J小鼠肥胖机制研[J]. 中国药理学通报, 2013, 29 (3) : 360-5 . Liu F, Gao N N, Yang R M, et al. Comparison of obesity models established in the different strains of mice and the mechanism of obese C57BL/6J mice[J]. Chin Pharmacol Bull, 2013, 29 (3) : 360-5 . |
| [9] | 金鑫, 张会欣, 张彦芬, 等. 津力达对高脂诱导的胰岛素抵抗ApoE-/-小鼠骨骼肌脂质转运酶类的表达变化[J]. 中国中药杂志, 2015, 40 (6) : 1156-60 . Jin X, Zhang H X, Zhang Y F, et al. Effect of Jinlida on changes in expression of skeletal muscle lipid transport enzymes in fat-induced insulin resistance ApoE-/- mice[J]. Chin J Chin Mater Med, 2015, 40 (6) : 1156-60 . |
| [10] | 杨艳丽. 肥胖研究进展[J]. 济宁医学院学报, 2012, 35 (1) : 64-6 . Yang Y L. The research progress of obesity[J]. J Jining Med Coll, 2012, 35 (1) : 64-6 . |
| [11] | Liu L, Mei M, Yang S, et al. Roles of chronic low-grade inflammation in the development of ectopic fat deposition[J]. Mediators Inflamm, 2014, 20 (14) : 418185-93 . |
| [12] | Buttet M, Poirier H, Traynard V, et al. Deregulated lipid sensing by intestinal CD36 in diet-induced hyperinsulinemic obese mouse model[J]. PLoS One, 2016, 11 (1) : 145626 . |
| [13] | Goudriaan J R, Dahlmans V, Teusink Bel, et al. CD36 deficiency increases insulin sensitivity in muscle,but induces insulin resistance in the liver in mice[J]. Lipid Res, 2003, 44 (12) : 2270-7 doi:10.1194/jlr.M300143-JLR200. |
| [14] | 程梭梭, 袁莉. CD36与脂肪酸代谢和胰岛素抵抗[J]. 国际内分泌代谢杂志, 2010, 30 (1) : 38-42 . Cheng S S, Yuan L. The correlation of CD36 with both fatty acid metabolism and insulin resistance[J]. Int J Endocrinol Metab, 2010, 30 (1) : 38-42 . |
| [15] | 汤绍芳, 李红涛, 邱明才. 代谢性炎症与代谢综合征[J]. 医学与哲学, 2009, 30 (12) : 48-50 . Tang S F, Li H T, Qiu M C. Metaflammation and metabolic syndrome[J]. Med Philos, 2009, 30 (12) : 48-50 . |
| [16] | Hegarty B D, Cooney G J, Kraegen E W, et al. Increased efficiency of fatty acid uptake contributes to lipid accumulation in skeletal muscle of high fat-fed insulin-resistant rats[J]. Diabetes, 2002, 51 (5) : 1477-84 doi:10.2337/diabetes.51.5.1477. |
| [17] | Smith A C, Mullen K L, Junkin K A, et al. Metformin and exercise reduce muscle FAT/CD36 and lipid accumulationand blunt the progression of high-fat diet-induced hyperglycemia[J]. Am J Physiol Endocrinol Metab, 2007, 293 (1) : E172-81 doi:10.1152/ajpendo.00677.2006. |
| [18] | 陈俊华, 张向阳. CD36抗原在动脉粥样硬化发生机制中的作用[J]. 心血管病学进展, 2008, 29 (5) : 795-8 . Chen J H, Zhang X Y. CD36 antigen role in the mechanism of atherosclerosis[J]. Adv Cardiovasc Dis, 2008, 29 (5) : 795-8 . |
| [19] | 靳文英, 陈红. CD36与动脉粥样硬化[J]. 中国动脉硬化杂志, 2010, 18 (7) : 582-5 . Jin W Y, Chen H. CD36 and atherosclerosis[J]. Chin J Arterioscler, 2010, 18 (7) : 582-5 . |

