


2. 南京中医药大学第一临床医学院, 江苏 南京 210046
2. the First Clinical Medical College, Nanjing University of Chinese Medicine, Nanjing 210046, China
产后抑郁(postpartum depression,PPD)是以紧 张、疑虑、内疚、恐惧,甚至绝望、离家出走,抑或出现伤婴及自杀想法与行为为特征的精神疾患。PPD作为产后精神疾患的重要类型之一,隶属于中医脑病学的情志病范畴,其病因病机比较复杂[1]。临床上西医治疗产后抑郁症与治疗抑郁症采取的方法基本一致,而现有的西医抗抑郁药多存在起效缓慢[2]、价格昂贵、副作用明显、影响哺乳等诸多问题,大多数患者和家属无法接受。故寻求更为有效的快速安全的治疗产后抑郁的方药成为亟待解决的重要课题。
古往今来,临床诸多医家选用丹溪“统治六郁”的方药越鞠丸化裁,或《金匮要略》的甘麦大枣汤化裁,以及将越鞠丸与甘麦大枣汤两方合用(越甘)治疗产后抑郁症[3],疗效明显。
目前,PPD基础研究大多采用卵巢切除术后给予雌孕激素补充撤退法以模拟一种妊娠状态,这与PPD的发病原因及临床表现有一定差异。目前缺乏一个相对完善的更为贴近PPD临床表现的动物模型。故本实验选择6~8周 Balb/c母鼠为研究对象,孕前给予慢性应激,自然分娩后建立稳定可靠的产后抑郁症动物模型,以一系列抑郁行为学测试对其进行评估。并以越甘干预该模型,以具有快速抗抑郁作用的氯胺酮作为对照,观察越甘对产后抑郁模型小鼠的快速抗抑郁作用,旨在探索构建更为完善的产后抑郁动物模型,以及挖掘中医药中快速治疗产后抑郁的经典方药。
1 材料 1.1 实验动物清洁级健康成年♀ Balb/c小鼠32只,体质量18~24 g,军事医学科学院提供,动物合格证号: 2007000581303。适应性饲养1周后用于实验。动物房室温25 ℃,湿度45%,明暗交替时间为12 h,动物可自由饮食进水。
1.2 实验药物实验用中药材购于南京中医药大学国医堂门诊,经本校药学院专家鉴定,为中国药典收载品种。越鞠甘麦大枣汤由苍术100 g、香附100 g、神曲100 g、栀子100 g、川芎100 g、炙甘草125 g、淮小麦250 g、大枣375 g组成,上述药物加8倍量水浸泡30 min,沸后煎煮1 h过滤,再加6倍量水,按上法煎煮后过滤,合并2次药液,65℃减压旋蒸浓缩,浓缩后的药物终浓度为8.3 g·kg-1。配好的药物分装在10 mL离心管内,-20℃保存。盐酸氯胺酮(ketamine,Ket)注射液为福建古田制药厂生产(批号:20140301)。临用前用生理盐水配成30 g·L-1的药液。
1.3 主要仪器塑料小鼠笼(30 cm×60 cm×30 cm),强迫游泳视频分析系统(上海吉量软件公司),玻璃烧杯(直径18 cm×高25 cm),旋转蒸发仪(河南巩义予华仪器设备有限公司),摄像机(Panasonic),自制束缚管,蔗糖(国药集团化学试剂有限公司),1 mL注射器(BD公司)。
2 方法 2.1 动物分组及模型的制备 2.1.1 动物分组小鼠随机分为2组,空白对照组(n=8)和孕前应激模型组(n=24),空白对照组不予任何应激,孕前应激组小鼠给予每天6 h的束缚应激刺激(am 11 ∶ 00-17 ∶ 00)。3周后将孕前应激组以1 ♀ 1 ♂分笼交配饲养。大约4周后,母鼠分娩,被定义为模型组。检测行为学指标以判断造模是否成功。
2.1.2 模型的制备将孕前应激模型组母鼠随机分为3组模型组(n=8),中药越甘组(n=8),西药氯胺酮组(n=8)。在产后21 d,越甘组以中药越甘汤剂0.01 mL·g-1灌胃(相当于每g小鼠给予越甘生药0.083 g);氯胺酮组以西药氯胺酮注射液0.01 mL·g-1腹腔注射(相当于每g小鼠给予氯胺酮0.03 mg)。24 h后,检测母鼠的一系列行为学表现。
2.2 小鼠的行为学测试指标 2.2.1 蔗糖消耗测试(sucrose preference test,SPT)根据Dulawa的方法[4]加以改进,在孕前应激之前,对应激组和空白对照组给予两瓶2%蔗糖溶液适应3 d。18 h禁水禁食以后,小鼠单笼饲养,每笼给予一瓶2%蔗糖溶液和一瓶自来水,观察2 h蔗糖消耗量。蔗糖消耗百分比计算公式为:
蔗糖消耗/%=[(蔗糖摄入量)/(蔗糖摄入量+水的摄入量)]×100%
2.2.2 强迫游泳实验(forced swim test,FST)采用Porsolt等[5]报道的方法,将小鼠分别放入玻璃烧杯中,水温保持在24℃~26℃。让小鼠在其中游泳2 min后,立刻开始观察记录接下来4 min内小鼠总的不动时间:即小鼠在水中停止挣扎,或呈漂浮状态,仅有细小的肢体运动。
2.2.3 陌生环境摄食实验(novelty suppressed feeding test,NSFT)小鼠禁食24 h后,被放置在一个新的鼠笼内,底部铺上厚约1 cm的垫料,中心放置已经称重的粮食。放入后,检测小鼠开始吃食的潜伏时间。吃食的判断标准是小鼠开始咀嚼食物,而不仅仅嗅食或者摆弄食物。以吃食的潜伏期和消耗食物的重量为观测指标。如果小鼠5 min内没有吃食则定义为潜伏时间是5 min。实验中注意每次从同一位置、同一方向放入小鼠。单位时间摄食量计算公式为:
单位时间摄食量(g)=5 min内消耗粮食重量(g)/小鼠体质量(g)
2.3 统计学方法测量结果以x±s表示,应用 SPSS 20.0 统计分析软件对多组间数据进行单因素方差分析,两组间数据比较采用T检验分析。
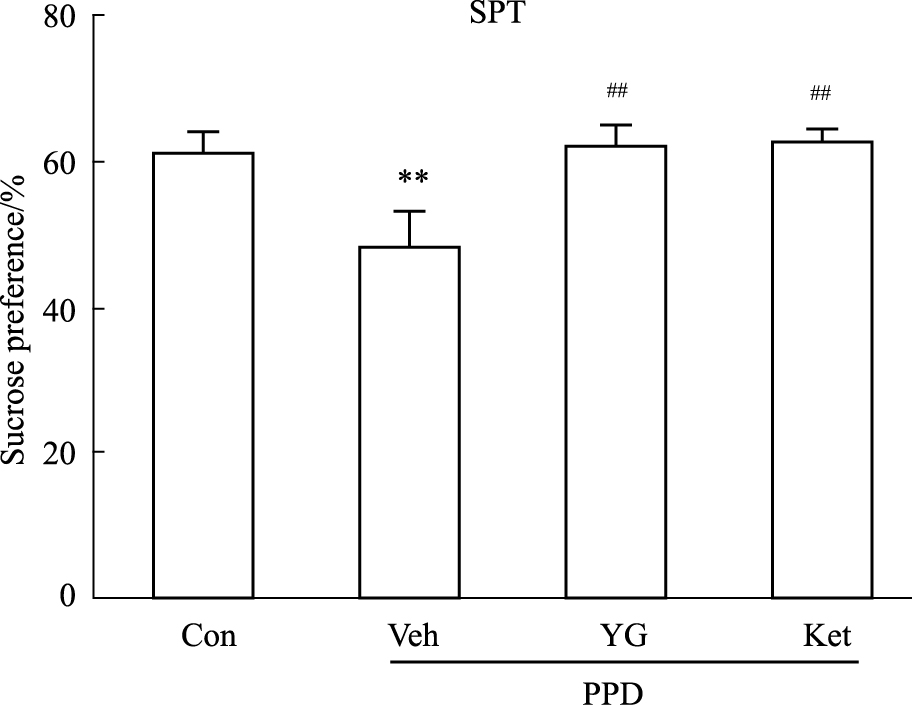
3 结果 3.1 PPD模型组母鼠蔗糖消耗的表现及越甘对其蔗糖消耗的影响结果显示,模型组(Veh)母鼠蔗糖消耗百分比较空白对照组(Con)明显降低(P<0.01);中药越甘组(YG)和西药氯胺酮组(Ket)母鼠的蔗糖消耗百分比较模型组均明显增高(P<0.01),越甘组与氯胺酮组无显著性差异(Fig1)。
|
| Fig 1 Percentage of sucrose preference in mice **P<0.01 vs Con;##P<0.01 vs Veh. |
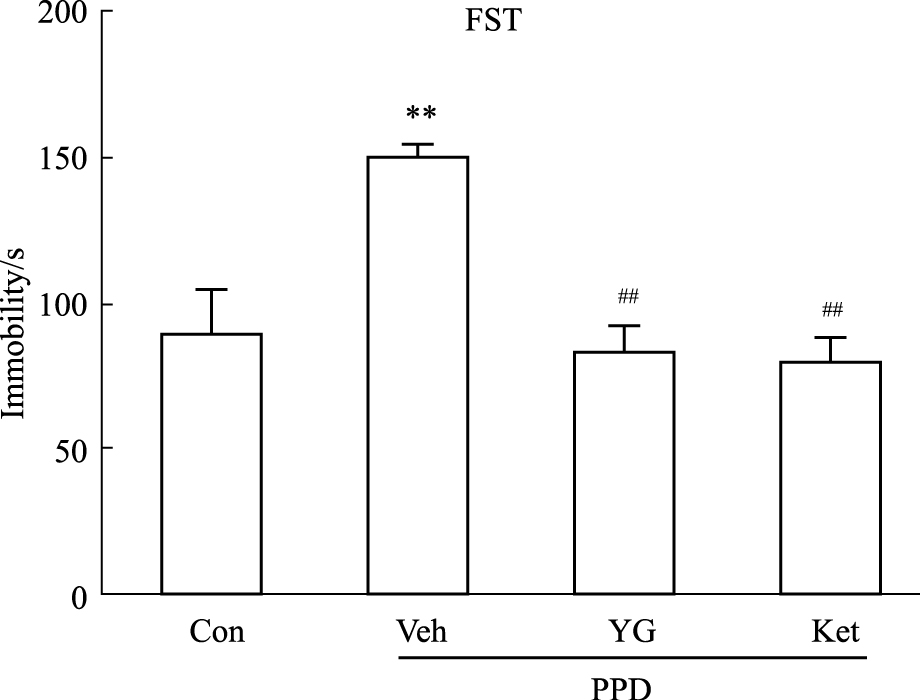
模型组母鼠绝望不动持续时间明显增加,与空白对照组相比差异有统计学意义(P<0.01);中药越甘组和西药氯胺酮组母鼠的不动时间较模型组均明显降低(P<0.01),越甘组与氯胺酮组差异无显著性(Fig2)。
|
| Fig 2 Immobility time of mice in forced swimming test **P<0.01 vs Con;##P<0.01 vs Veh. |
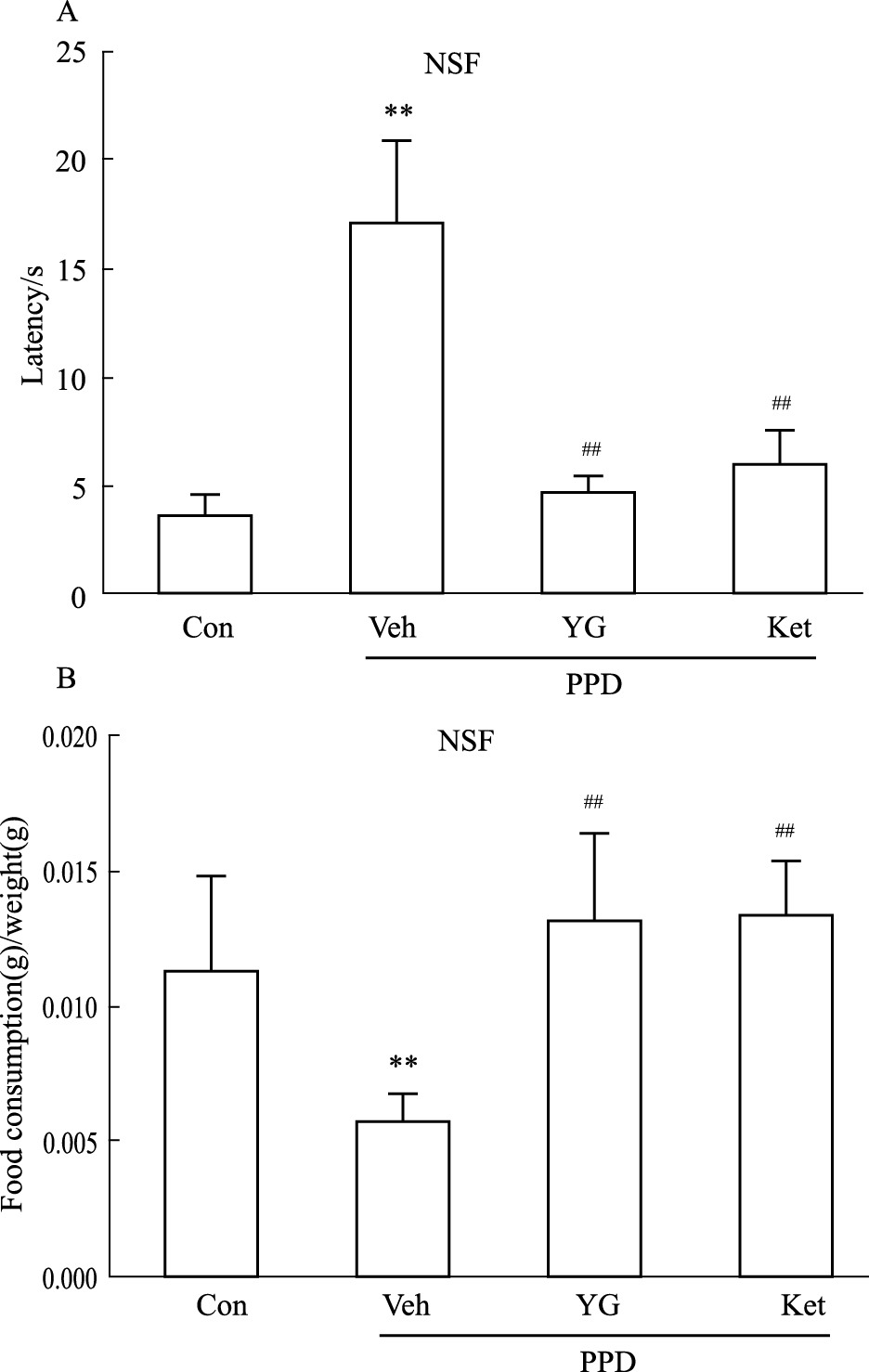
与空白对照组相比,模型组母鼠在陌生环境中摄食的潜伏期明显延长(P<0.01,Fig3A),单位时间摄食量明显减少(P<0.01,Fig3B);给予中药越甘及西药氯胺酮干预后,均能明显缩短摄食潜伏期(P<0.01),增加单位时间摄食量(P<0.01)。越甘组与氯胺酮组差异无显著性。
|
| Fig 3 Latency and food consumption of mice in novelty supprested feeding test **P<0.01 vs Con;##P<0.01 vs Veh |
PPD是产褥期精神综合征中最常见的一种类型,近年来发病呈逐年上升趋势,严重影响产妇的身心健康及家庭与社会的和谐稳定,目前已成为比较突出的社会问题,引起国内外临床医生及科研工作者的关注。但在目前的PPD基础研究中,动物模型存在着较多问题,迄今为止尚缺乏一个相对完善的的PPD模型。不管是Galea等[6]的卵巢去势手术后外源性雌孕激素补充再撤退的造模方法,还是孕期给予皮质酮法、孕后行母婴分离法[7]等等,其模型与临床PPD在发病原因、行为表现等方面均存在一定差距。在此类模型上研究筛选抗抑郁药物的意义不免会受到影响。
目前研究认为,PPD的发生与遗传、心理因素和环境因素都有关,而其中最重要的环境因素是应激性事件。研究发现产妇在孕前经历过应激性生活事件、既往罹患抑郁症或经历过抑郁状态后发作PPD的几率非常高[8]。持续的应激能明显增加易感性个体发生情感障碍的可能性,这可能与应激导致海马神经元损伤和神经元再生障碍,从而导致海马等脑区神经元数量减少有关。
本研究首次采用慢性孕前束缚应激21 d对适龄♀小鼠造模,通过对产后3周母鼠的蔗糖消耗试验、强迫游泳测试及陌生环境摄食测试评估该PPD模型。蔗糖消耗量降低被认为是抑郁症快感缺乏的一个重要标准[9]。本研究中,模型组母鼠在产后3周出现糖水消耗百分比明显下降,表明该模型母鼠表现出了抑郁症的核心症状。在无法逃避的应激条件下,啮齿类动物在强迫游泳测试中的不动状态反映了其行为绝望,可以用于模拟人类的抑郁状态。该研究中,模型母鼠在强迫游泳测试中绝望不动时间明显增加。在陌生环境摄食测试中,模型母鼠的潜伏期明显延长且单位摄食量减少,表明该产后抑郁模型母鼠伴有焦虑样表型。上述一系列行为学表现均说明孕前应激诱导的PPD模型小鼠出现了快感缺失、兴趣下降、行为绝望以及伴有焦虑现象,这与PPD患者的临床症状极为相似,因此模型的建立是成功的。
目前临床上西医治疗产后抑郁症并无特异性药物,而传统的抑郁药物如5-羟色胺重摄取抑制剂(selective serotonin reuptake inhibitor,SSRI)类大多需要连续服药2~4周方能起效,加之对哺乳期妇女存在影响哺乳的问题,故抗抑郁快速起效的必要性毋庸置疑。抗抑郁药物快速起效不仅可以迅速减轻患者痛苦,而且也快速减少患者的功能损害,降低产妇自杀或伤婴的危险性,减轻抑郁症带来的社会经济负担减轻。
氯胺酮被公认为是具有快速持久抗抑郁作用的一种药物。它是脑内主要的兴奋性神经递质谷氨酸的一种受体(N-methyl-D-aspartate receptor,NMDAR)的拮抗剂。研究发现在临床及动物实验上,单次低剂量的氯胺酮具有快速持久的抗抑郁的效应[10]。还有研究发现采用小剂量氯胺酮预注剖宫产术产妇,发现其可明显地降低产后3 d的爱丁堡产后抑郁量表分值及产后抑郁症的发生率,认为小剂量氯胺酮预注对预防产后抑郁症的发生具有一定的临床意义。但是,氯胺酮具有神经毒性和成瘾性等副作用,限制了其临床使用。目前有许多学者以氯胺酮为参照,寻找具有与其相似的快速抗抑郁作用而没有其副作用的理想药物。
由于PPD发病原因及其机制的多样性,当前以中药复方治疗PPD已经得到了国际上很多学者的认同,并且得到了广泛的应用。越鞠丸和甘麦大枣汤是中医调治情志异常的经典名方。越鞠丸出自《丹溪心法.六郁五十二》,方由苍术、川芎、香附、神曲、山桅组成,功效行气解郁。朱氏指出:“气血冲和,万病不生,一有怫郁,诸病生焉”,“越鞠丸,解诸郁”。我们课题组在前期研究中发现越鞠丸在ICR小鼠和昆明小鼠上具有与氯胺酮一致的快速缓解抑郁症状的功效[11]。甘麦大枣汤见于张仲景《金匮要略.妇人杂病脉证并治》,原文记载“妇人脏躁,喜悲伤欲哭,象如神灵所作,数欠伸,甘麦大枣汤主之。”方以甘草润燥缓急,小麦养心安神,大枣补中益气,甘润滋补养心益脾安神。两方相合,恰合PPD“多虚多瘀”的病机,病证结合,谨守病因。临床上医师以甘麦大枣汤合越鞠丸治疗产后抑郁症疗效甚好。
该研究中,单次给药24 h后,中药越甘组可以明显增加孕前应激PPD模型母鼠的糖水消耗百分比,降低模型母鼠在强迫游泳测试中的绝望不动时间,缩短模型母鼠陌生环境摄食测试中的潜伏时间,增加其单位时间内摄食量,与模型组相比差异均有统计学意义。本研究提示,在孕前应激诱导的PPD小鼠模型上,中药越甘具有跟西药氯胺酮一致的快速抗抑郁作用。
总之,孕前应激诱导的PPD小鼠模型无论在发病原因、行为表现还是药物治疗效果方面,均能较好地模仿出女性产后抑郁症的发病及其外在症状、疾病转归以及药物干预的一般状况,基本达到广泛认可的评判抑郁症动物模型的标准(效度)[12, 13]:结构效度 、表面效度、预期效度 。基于以上的比对结果,我们认为本研究所构建的PPD小鼠模型是一种较为完善的具有实验研究价值的产后抑郁症动物模型,而中药越鞠甘麦大枣汤对产后抑郁小鼠模型具有快速起效的抗抑郁作用。下一步我们准备对越鞠甘麦大枣汤快速抗抑郁的机制进行深入的探索研究。
(致谢:本文实验在南京中医药大学基础医学院中医脑病校重点实验室完成,特此致谢。)
| [1] | 张荣莲, 陈起燕, 李艳华, 王志红.产后抑郁症发病因素的探讨[J].中华妇产科杂志, 1999, 34(4): 231-3. Zhang R L, Chen Q Y, Li Y H, Wang Z H. Study for the factors related to postpartum depression[J]. Chin J Obstetr Gynecol, 1999, 34(4): 231-3. |
| [2] | Papakostas G I, Fava M, Thase M E. Treatment of SSRI-resistant depression: a meta-analysis comparing within-versus across-class switches[J]. Biol Psych, 2008, 63(7): 699-704. |
| [3] | 周红香, 廖维政, 王满英, 等.越鞠丸合甘麦大枣汤加减治疗产后抑郁症[J].中国医学创新, 2015, 12(6):104-5. Zhou H X, Liao W Z, Wang M Y, et al. Yueju pills and Ganmai Dazao treating postpartum depression[J]. Med Innovat China, 2015, 12 (6):104-5. |
| [4] | Opal M D, Klenotich S C, Morais M, et al. Serotonin 2C receptor antagonists induce fast-onset antidepressant effects[J]. Mol Psychiatry, 2014, 19(10):1106-14. |
| [5] | Porsolt R D, Le Pichon M, Jalfre M. Depression: a new animal model sensitive to antidepressant treatments[J].Nature, 1977, 266:730-2. |
| [6] | Galea L A, Wide J K, Barr A M. Estradiol alleviates depressive-like symptoms in a novel animal model of post-partum depression[J]. Behav Brain Res, 2001, 122:1-9. |
| [7] | Arborelius L, Eklund M B. Both long and brief maternal separation produces persistent changes in tissue levels of brain monoamines in middle-aged female rats[J].Neuroscience, 2007, 145:738-50. |
| [8] | Mac Queen G, Chokka P. Special issues in the management of depression in women[J]. Can J Psychiatry, 2004, 49(suppl1): 27-40. |
| [9] | Willner P, Towell A, Sampson D, et al. Reduction of sucrose preference by chronic unpredictable mild stress, and its restoration by a tricyclic antidepressant[J]. Psychopharmacology, 1987, 93(3): 358-64. |
| [10] | Zarate C A Jr, Singh J B, Carlson P J, et al. A randomized trial of an N-methyl-D-aspartate antagonist in treatment-resistant major depression[J]. Arch Gen Psychiat, 2006, 63: 856-64. |
| [11] | Xue W, Zhou X, Yi N, et al. Yueju pill rapidly induces antidepressant-like effects and acutely enhances BDNF expression in mouse brain[J]. Evid Based Complement Alternat Med, 2013, 2013:184367. |
| [12] | Willner P.Validity, reliability and utility of chronic mild stress model of depression: a 10-year review and evaluation[J].Psychopharmacology(Berl), 1997, 134(4): 319-9. |
| [13] | 陈红霞, 张黎明, 薛 瑞, 等. 大鼠嗅球切除抑郁症动物模型的改进与评价[J]. 中国药理学通报, 2011, 27(3):436-9. Chen H X, Zhang N M, Xue R, et al. Improvement and evaluation of olfactory bulbectomized rats as a model of depression[J]. Chin Pharmacol Bull, 2011, 27(3):436-9. |

