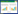文章信息
- 周明, 王莉莉
- ZHOU Ming, WANG Lili
- 数字化口腔模型采集技术在前牙区种植不同术式中的应用
- Application of digital model acquisition technology in different types of anterior dental implant
- 中国医科大学学报, 2020, 49(12): 1095-1100
- Journal of China Medical University, 2020, 49(12): 1095-1100
-
文章历史
- 收稿日期:2020-06-15
- 网络出版时间:2020-12-03 10:27
2. 天津市口腔医院修复科, 天津 300070
2. Department of Prosthodontics, Tianjin Stomatology Hospital, Tianjin 300070, China
前牙区牙缺失是一种临床常见的口腔疾病,随着疾病的进展会影响患者的牙齿健康和外部美观。前牙区解剖结构分布更复杂,且牙槽骨长度更短,因此种植修复的难度较高。近年来,结合口腔数字化印模技术与3D打印技术的3D打印模型已逐渐被临床采用,它能够提高临床诊治效率,具有可操作性、可重复性的特点[1]。前牙区种植的常见术式包括翻瓣术(flap surgery,FS)和非翻瓣术(flapless surgery,FLS),目前临床尚无明确的选择指南[2]。前牙区修复精度是影响术后修复效果和主观舒适度的重要因素。因此,本研究对数字化口腔模型采集技术联合FS和FLS术式的临床效果进行对比,旨在指导临床前牙区种植选取合适的治疗方案。
1 材料与方法 1.1 研究对象和分组研究对象为2016年3月至2019年3月我院收治的36例前牙区牙缺失患者(包括56颗牙缺失)。纳入标准:(1)前牙区牙缺失;(2)牙缺失区域骨质和软组织状况好;(3)黏膜连续性好、状况好;(4)病历资料完善,术后随访2周;(5)所有患者均进行研究前沟通,充分知晓研究目的并签署知情同意书。排除标准:(1)存在种植手术的禁忌证;(2)近期接受过相关手术或放射治疗;(3)因自身免疫力差等原因而无法耐受手术;(4)存在心、肺等严重器官功能衰竭的症状。
36例患者中,男性19例,女性17例;年龄范围26~61岁,平均(37.72±10.72)岁。患者依据自身意愿与经济状况自愿选择手术方式,根据手术方式分为2组:FS组18例(28颗牙),接受FS术式模型及种植导板;FLS组18例(28颗牙),接受FLS术式模型及种植导板。2组比较,患者的性别、年龄、病程等术前基线资料,均无统计学差异(P > 0.05)。本研究通过医院伦理委员会批准备案。
1.2 主要仪器三维数字化口腔锥形束CT (cone beam CT,CBCT)机(型号:Dentrix20,深圳市菲森科技有限公司),Implant Studio、Trios口内扫描仪(丹麦3Shape公司),3D打印机(型号:M-Dental,宁波智造数字科技有限公司),Straumann种植体(型号:ROXOLID,瑞士Straumann公司)。
1.3 方法 1.3.1 构建三维模型利用CBCT机将前牙区牙缺失数据导入,应用Implant Studio软件对口腔数字扫描数据进行重合模拟重建,重建结果作为手术的建模依据,利用3D打印机制作口腔三维模型。
1.3.2 制作导板 1.3.2.1 FS组以口腔三维模型数据为主构建信息处理系统,选用Straumann种植体(直径3.3 mm,长度10 mm),依据患者前牙区缺牙量情况,确定种植体的大小、部位、深度等参数。利用光固化成型3D打印技术制作骨支持式种植导板,检查种植导板对种植体的契合、导航作用。见图 1。
|
| A, structure diagram of an implant; B, 3D reconstruction of an implant; C, simulation of an implant; D, virtual master; E, digital 3D implant guide. 图 1 种植体和3D导板制作 Fig.1 Implant and fabrication of the 3D implant guide |
1.3.2.2 FLS组
利用光固化成型3D打印技术制作牙支持式种植导板,检查种植导板对种植体的契合、导航作用。
1.3.3 植入种植体2组患者根据不同术式分别接受相应的手术操作。紧密结合三维模型与种植导板,在前牙缺损区制备种植窝,利用种植导板的引导植入Straumann种植体。
1.3.4 术后校准种植术完成后,再次利用三维数字化口腔CBCT机获取数据,对比手术前后颌骨模型的数据,并进行校准。
1.4 评价指标 1.4.1 术后种植精度的比较测量患者实际种植体与术前设计的误差值,包括距离误差和角度误差,其中距离误差包括顶部、底部、纵向误差[3]。
1.4.2 术后修复效果的比较基于美国公共健康服务(United States Public Health Service,USPHS)标准[4],由同一位高年资种植科医生对2组修复体与实际种植窝的吻合性进行评分,评分范围为0~10分,分值越高,吻合性越好。
1.4.3 患者主观舒适度的比较对印模和手术过程中患者的主观舒适度进行评价,包括优秀(未出现异物感、压迫感,未出现恶心、疼痛、软组织出血等症状)、良好(存在轻微异物感、压迫感,未出现恶心、疼痛、软组织出血等症状)、较差(存在明显轻微异物感、压迫感,合并恶心、疼痛、软组织出血等症状) 3个等级[5]。
1.5 统计学分析采用SPSS 25.0软件进行统计分析,计数资料采用率(%)表示,2组间比较采用χ2检验;计量资料采用x±s表示,2组间比较采用t检验(正态分布)或秩和检验(非正态分布)。P < 0.05为差异有统计学意义。
2 结果 2.1 术后种植精度的比较FS组患者的种植顶部、底部、纵向等距离误差和角度误差均明显低于FLS组,差异有统计学意义(P < 0.05)。见表 1。
| Group | No. of teeth | Distance error (mm) | Angle error (°) | Anastomosis | ||
| Top error | Bottom error | Longitudinal error | ||||
| FS | 28 | 1.05±0.24 | 1.56±0.27 | 1.19±0.23 | 3.42±0.61 | 8.54±1.49 |
| FLS | 28 | 2.83±0.18 | 3.15±0.23 | 2.84±0.23 | 4.97±0.35 | 6.26±1.23 |
| t | 22.436 | 18.815 | 22.984 | 34.067 | 15.134 | |
| P | 0.001 | 0.001 | 0.001 | 0.001 | 0.001 | |
2.2 术后修复效果的比较
FS组吻合性评分均明显优于FLS组,差异有统计学意义(P < 0.05)。见表 1。
2.3 患者主观舒适度的比较FS组患者的主观舒适度优良率明显优于FLS组,差异有统计学意义(χ2=19.835,P < 0.05)。见表 2。
| Group | No. of teeth | Excellent | Good | Bad | Total superior |
| FS | 28 | 17(60.71) | 10(35.71) | 1(3.57) | 27(96.43) |
| FLS | 28 | 3(10.71) | 17(60.71) | 8(28.57) | 20(71.43) |
2.4 典型影像
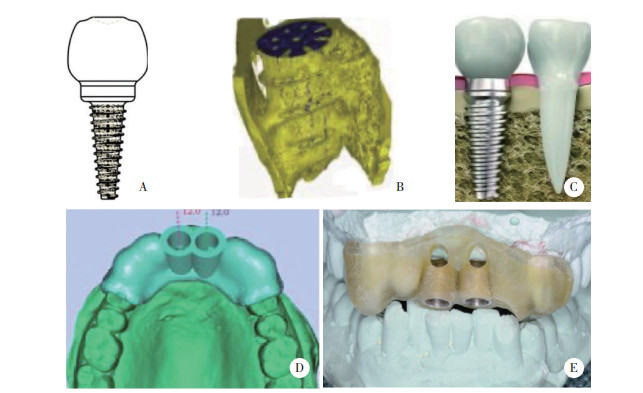
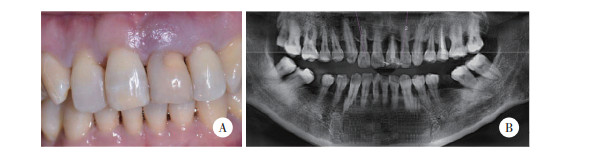
典型患者,女,49岁,左上1反复牙周脓肿,右上1、右上2、左上2牙槽骨吸收至根中1/3,故将右上1、右上2、左上1、左上2均拔除后,接受3D打印技术联合FS种植术。见图 2~4。
|
| A, preoperative intraoral image; B, preoperative orthopantomography. 图 2 术前口内照片和曲面断层片 Fig.2 Preoperative intraoral image and orthopantomography |
|
| A, 3D implant guide; B, trying on an implant guide (intraoral); C, the transfer rod placed during the operation. 图 3 3D导板图片和FS种植术后口内照片 Fig.3 3D implant guide and postoperative intraoral image by FS |
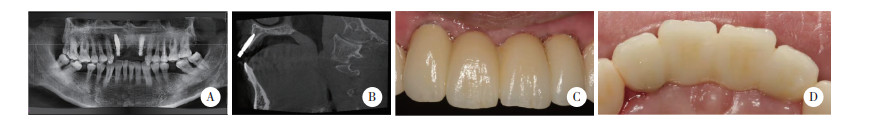
|
| A, orthopantomography after implantation; B, CBCT imaging at the position of sagittalia after implantation; C, labial intraoral image after the restoration was cemented; D, palatal intraoral image after the restoration was cemented. 图 4 FS种植术后3个月X线片和口内照片 Fig.4 X ray and intraoral image 3 months after FS |
3 讨论 3.1 不同术式前牙区种植的现状分析
前牙区牙缺失在临床上常见,患者可能合并牙槽骨萎缩,对患者的牙齿健康和外部美观等均可能产生不利影响。前牙区解剖结构分布更复杂,前牙区牙缺失易引发骨质吸收,影响临床疗效和远期美学水平[6]。既往研究[7]表明,相较于后牙区,前牙区牙槽骨更短,且上下颌的牙槽骨厚度不同,增加了前牙区种植修复的难度。前牙区修复精度是影响术后修复效果和主观舒适度的重要因素,因此在前牙区种植中,应充分考虑种植体的空间范围吻合程度,保留足够的牙槽骨厚度,提高修复的精确程度。
前牙区种植的常见术式包括FS和FLS,2种术式的特点不同、各有优劣,目前临床对于2种术式的选取尚未制定通用的指南。FS采用剥离黏骨膜瓣的方式,其优势在于操作空间清晰、明确,有利于术中全面检视患者的骨缺损状况,规避操作导致颌骨损伤,并根据实际需要行必要的增骨操作。FLS采用不剥离黏骨膜瓣而直接植入种植体的方式,其优势在于操作简单、患者创伤小,有利于缩短手术时间、减少术中出血量等,规避操作不当对牙乳头的损伤,有效降低术后不良反应的发生率[8]。目前,不同术式前牙区种植精度的相关研究较少,应在术前准确、全面评价颌骨的参数和骨含量,制定适合的手术方案,提高操作精度。
3.2 3D打印技术在前牙区种植中的优势分析前牙区种植操作中需要合理利用牙种植导板进行导航,有利于充分利用术前评价的检测指标,改善种植操作的精度与生物力学的传递,避免操作不当导致复杂的解剖结构损伤[9]。传统牙种植手术常借助石膏模型,依据硅橡胶材料制取印模,可基本保证种植修复的临床效果和美学需求,但石膏模型采用机械印模法,具有材料单一、精度一般、闭合性和稳定性差等劣势[10]。
近年来,结合口腔数字化印模技术与3D打印技术的3D打印模型已逐渐被临床采用。口腔数字化印模改善了机械化印模的采集流程,提高了临床诊治效率,且丰富了印模材料的多样性[11]。3D打印技术是基于数字层次化、立体化成像的高效成型方法,结合数字化印模、计算机辅助、标准化诊治等,可有效用于前牙区种植。3D打印模型具有以下优势[12]:(1)模型采集数据更立体、更详实,在牙齿结构分布、上下颌的契合等方面均具有较高的精确度;(2)模型与实际牙缺损区的闭合性较好,具有较高的契合度与稳定性;(3)模型的可操作性、可重复性较好,对于经验缺乏的医师更为友好,适合在基层医院广泛推广。
3.3 3D打印不同术式种植精度、修复效果和舒适度的研究既往关于前牙区种植中3D打印模型的研究已充分关注种植精度,OSMAN等[13]对使用与未使用3D打印导板的种植精度进行对比,结果表明,使用3D打印导板的精度明显优于未使用者。利用口腔数字化印模技术与3D打印技术有利于精确还原患者颌骨结构,提高种植精度。本研究对2组患者术后各方位的种植精度进行比较,所有操作均由同组医师完成,充分排除了条件、人为操作等混杂因素。结果表明,FS组患者的种植顶部、底部、纵向等距离误差和角度误差均明显低于FLS组(P < 0.05)。本研究与既往研究[14]结果一致。因此,3D打印技术联合FS术式在前牙区种植中具有更高的精度,有利于取得更好的种植效果。3D打印技术用于前牙区种植时,可充分利用数字化扫描的立体化优势,极少出现因修复效果差而需要行二次手术的患者。本研究对2组患者术后修复效果进行比较,结果表明,FS组患者的吻合性评分优于FLS组(P < 0.05)。
2种术式结合不同的导板支持方式,前牙区种植的精度、吻合度存在差异,分析其原因如下[15]:(1)将骨支持式种植导板用于FS中,可有效降低术中操作黏膜层的深度,较少钻孔的路径和时间,充分降低操作误差;(2)将骨支持式种植导板用于FS中,可减小3D打印导板与钻孔间的空隙,降低因钻孔移动产生的影响;(3) FS用于前牙区种植时可充分适应个性化的颌骨类型,易于降低牙种植难度;(4)将骨支持式种植导板应用于FS中,3D打印导板具有更好的弹性特征,与前牙区结构的吻合度更高;(5) FS在操作的各方向均具有更高的精确度,手术操作更高效、流畅,可有效规避操作不当对修复体的影响,有利于保证修复体边缘的闭合性、外形与牙缺损区的吻合性及表面质地的光滑性[16]。
本研究还比较了2组患者的术后主观舒适度,结果表明,FS组患者的主观舒适度优良率明显优于FLS组(P < 0.05)。因此,FS用于3D打印导板有利于取得更好的术后修复效果,改善患者的主观舒适度。
3.4 本研究的不足本研究中,3D打印技术用于前牙区种植可取得较好的精度和修复效果,但仍存在以下不足:(1) 3D打印模型的共性问题在于选取人工树脂等固化性材质,缺乏黏膜适应性与牙结构弹性;(2) FLS可能受软件优化、模型状态等因素影响,具有较大的应用误差,可能影响精度;(3)因3D打印种植技术尚未得到广泛应用,本研究纳入的病例数较少,后续应进行长时程、大样本量研究。
综上所述,在前牙区牙缺失的患者中合理使用3D打印技术辅助的种植操作,有利于提高模型采集与临床诊治的效率,模型的可操作性、可重复性较好。临床应用中要对患者前牙区状况进行充分、准确的术前评估,对于状态复杂的患者建议优先选择FS,有利于在前牙区种植中获得更高的精度,取得更好的种植体修复效果,改善患者的主观舒适度。
| [1] |
REVILLA LEÓN M, KLEMM IM, GARCÍA-ARRANZ J, et al. 3D metal printing-additive manufacturing technologies for frameworks of implant-borne fixed dental prosthesis[J]. Eur J Prosthodont Restor Dent, 2017, 25(3): 143-147. DOI:10.1922/EJPRD_RevillaLeon05 |
| [2] |
DODZIUK H. Applications of 3D printing in healthcare[J]. Kardiochir Torakochirurgia Pol, 2016, 13(3): 283-293. DOI:10.5114/kitp.2016.62625 |
| [3] |
张永弟, 张子昂, 杨光, 等. 口腔种植导板的数字化设计与3D打印[J]. 河北工业科技, 2018, 35(4): 283-287. DOI:10.7535/hbgykj.2018yx04010 |
| [4] |
BAYNE SC, SCHMALZ G. Reprinting the classic article on USPHS evaluation methods for measuring the clinical research performance of restorative materials[J]. Clin Oral Investig, 2005, 9(4): 209-214. DOI:10.1007/s00784-005-0017-0 |
| [5] |
MICHELINAKIS G. The use of cone beam computed tomography and three dimensional printing technology in the restoration of a maxillectomy patient using a dental implant retained obturator[J]. J Indian Prosthodont Soc, 2017, 17(4): 406. DOI:10.4103/jips.jips_106_17 |
| [6] |
李文鹿, 乔永明, 李锐, 等. 数字化与3D打印技术辅助腓骨皮瓣修复重建上颌骨缺损八例[J]. 中华显微外科杂志, 2018, 41(3): 273-275. DOI:10.3760/cma.j.issn.1001-2036.2018.03.020 |
| [7] |
HONG DGK, OH JH. Recent advances in dental implants[J]. Maxillofac Plast Reconstr Surg, 2017, 39(1): 1-10. DOI:10.1186/s40902-017-0132-2 |
| [8] |
WILCOX B, MOBBS RJ, WU AM, et al. Systematic review of 3D printing in spinal surgery:the current state of play[J]. J Spine Surg, 2017, 3(3): 433-443. DOI:10.21037/jss.2017.09.01 |
| [9] |
王立冬, 马文, 付帅, 等. 牙支持式数字化导板在水平截骨颏成形术中的应用及精确性分析[J]. 口腔医学研究, 2018, 34(10): 1136-1140. DOI:10.13701/j.cnki.kqyxyj.2018.10.025 |
| [10] |
SUWANPRATEEB J. Tissue integrated 3D printed porous polyethylene implant[J]. Key Eng Mater, 2019, 798: 65-70. DOI:10.4028/www.scientific.net/KEM.798.65 |
| [11] |
PETROVSKAYA TS, TOROPKOV NE, MIRONOV EG, et al. 3D printed biocompatible polylactide-hydroxyapatite based material for bone implants[J]. Mater Manuf Process, 2018, 33(16): 1899-1904. DOI:10.1080/10426914.2018.1476764 |
| [12] |
任文豪, 郅克谦, 高岭, 等. 虚拟手术计划及3D打印导板辅助在游离腓骨瓣精准重建下颌骨中的价值分析[J]. 中华医学杂志, 2018, 98(33): 2666-2670. DOI:10.3760/cma.j.issn.0376-2491.2018.33.011 |
| [13] |
OSMAN RB, VAN DER VEEN AJ, HUIBERTS D, et al. 3D-printing zirconia implants; a dream or a reality? An in-vitro study evaluating the dimensional accuracy, surface topography and mechanical properties of printed zirconia implant and discs[J]. J Mech Behav Biomed Mater, 2017, 75: 521-528. DOI:10.1016/j.jmbbm.2017.08.018 |
| [14] |
MACBARB RF, LINDSEY DP, BAHNEY CS, et al. Fortifying the bone-implant interface part 1:an in vitro evaluation of 3D-printed and TPS porous surfaces[J]. Int J Spine Surg, 2017, 11(3): 15. DOI:10.14444/4015 |
| [15] |
REVILLA-LEÓN M, OLEA-VIELBA M, ESTESO-SAIZ A, et al. Marginal and internal gap of handmade, milled and 3D printed additive manufactured patterns for pressed lithium disilicate onlay restorations[J]. 2018, 26(1): 31-38. DOI: 10.1922/EJPRD_01733RevillaLeon08.
|
| [16] |
HSU JT, WU AY, FUH LJ, et al. Effects of implant length and 3D bone-to-implant contact on initial stabilities of dental implant:a microcomputed tomography study[J]. BMC Oral Health, 2017, 17(1): 132. DOI:10.1186/s12903-017-0422-1 |
 2020, Vol. 49
2020, Vol. 49