文章信息
- 叶蕊, 王翠红, 赵立, 朱丽华, 孙朋波, 高懿卓
- Ye Rui, Wang cuihong, Zhao Li, Zhu Lihua, Sun Pengbo, Gao Yizhuo
- 慢性阻塞性肺疾病频繁急性加重表型气道阻力的研究
- Study on Airway Resistance in Patients with Chronic Obstructive Pulmonary Disease Experiencing Frequent Acute Exacerbations
- 中国医科大学学报, 2019, 48(6): 511-514
- Journal of China Medical University, 2019, 48(6): 511-514
-
文章历史
- 收稿日期:2018-05-16
- 网络出版时间:2019-5-27 9:11
慢性阻塞性肺疾病(chronic obstruction pulmonary disease,COPD)是一种复杂和异质性疾病,在临床症状、疾病进展的速度和治疗反应都存在不同的表现,根据患者个体差异间的属性,将COPD分为不同的表型,包括慢性支气管炎表型和肺气肿表型等[1]。频繁急性加重表型是新近提出的COPD表型,指每年急性加重次数至少2次[2],该表型患者生活质量差,病死率高,预后差,更值得关注。研究[3]显示,频繁急性加重表型患者肺功能第1秒用力呼气容积(forced expiratory volume in one second,FEV1)和气道传导功能较非频繁急性加重表型COPD患者明显下降,但也有研究[4]指出,FEV1、症状、健康状态受损三者之间仅存在较弱的相关性,因此,FEV1或其他气道阻力指标是否可成为频繁急性发作的预测参考有待研究,本研究通过肺通气功能和体描仪的检测,拟全面综合分析COPD频繁急性加重表型气道阻力的特点。
1 材料与方法 1.1 研究对象选取2015年10月至2017年10月在中国医科大学附属盛京医院呼吸科就诊的COPD稳定期患者,均符合COPD诊断标准[1],排除其他系统严重疾病,如心力衰竭、代谢疾病和支气管哮喘等。符合COPD频繁急性加重表型诊断标准[2]患者51例,其中男32例,女19例,年龄46~80岁,按照气流受限严重程度的肺功能COPD全球协议(the global initiative for chronic obstructive lung disease,GOLD)分级:GOLD 1级5例,GOLD 2级22例,GOLD 3级18例,GOLD 4级6例;选择年龄、性别相匹配的非频繁急性加重表型58例,男40例,女18例,年龄48~80岁,按照气流受限严重程度的肺功能分级:GOLD 1级8例,GOLD 2级23例,GOLD 3级22例,GOLD 4级5例。
1.2 方法肺功能试验:采用德国耶格公司生产的肺功能仪进行肺通气功能测定,每日均用3 L定标筒定标,采用美国麦加菲Elite DL型体描仪测定气道阻力指标,测试过程严格按照肺通气指南进行[5]。测定指标FEV1、残气容积/肺总量(residual volum/total lung capacity,RV/TLC)、气道阻力(air way resistance,Raw)、比气道传导率(specific airway conductance,sGaw)。所有数据均为支气管舒张剂沙丁胺醇(400 μg)吸入后15 min测得。
1.3 统计学分析采用SPSS 22.0软件进行统计学分析,2组数据比较应用独立样本t检验,相关性分析应用简单线性回归分析。P < 0.05为差异有统计学意义。
2 结果 2.1 不同肺功能分级的患者气道阻力比较根据支气管扩张剂后FEV1占预计值百分数进行肺功能分级,肺功能同一级别的2组残气容积/肺总量占预计值百分比(residual volum/total lung capacity as percentage of predicted volume,RV/TLC%pred)、气道阻力占预计值百分比(air way resistance as percentage of predicted volume,Raw%pred)和比气道传导率占预计值百分比(specific airway conductance as percentage of predicted volume,sGaw%pred)比较,差异均无统计学意义(P > 0.05)。见表 1。
| Item | Frequent exacerbators group | Non-frequent exacerbators group | |||||
| RV/TLC%pred | Raw%pred | sGAW%pred | RV/TLC%pred | Raw%pred | sGAW%pred | ||
| GOLD 1 | 36.67±16.82 | 63.67±17.89 | 105.67±41.10 | 35.38±3.46 | 88.50±28.97 | 109.12±29.89 | |
| GOLD 2 | 48.33±12.46 | 141.83±70.89 | 55.20±29.22 | 45.87±7.14 | 172.87±111.39 | 73.17±55.13 | |
| GOLD 3 | 59.39±8.63 | 296.11±109.17 | 22.50±6.74 | 55.87±8.65 | 362.09±262.08 | 23.09±12.85 | |
| GOLD 4 | 16.67±10.25 | 545.17±155.75 | 12.83±3.76 | 57.75±11.90 | 378.25±198.50 | 16.25±6.50 | |
2.2 不同肺功能分级患者气道阻力与FEV1%pred相关性分析
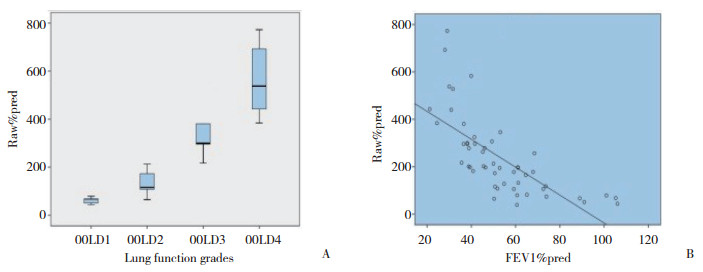
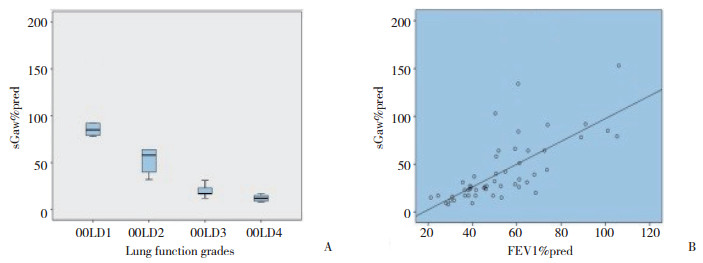
对于频繁急性加重表型COPD组,分别比较了不同肺功能级别的RV/TLC%pred、Raw%pred和sGaw%pred,差异均有统计学意义(P < 0.05),并与FEV1%pred进行相关性分析,随着FEV1的下降,RV/TLC%pred、Raw%pred升高,而sGaw%pred下降。见图 1~3。

|
| A, RV/TLC%pred in different grades; B, relation between RV/TLC%pred and FEV1%pred. 图 1 不同程度肺功能分级中的RV/TLC%pred和与FEV1%pred的相关性 Fig.1 RV/TLC%pred in different grades and correlation with FEV1%pred |
|
| A, Raw%pred in different grades; B, relation between Raw%pred and FEV1%pred. 图 2 在不同程度肺功能分级中的Raw%pred和与FEV1%pred的相关性 Fig.2 Raw%pred in different grades and correlation with FEV1%pred |
|
| A, sGaw%pred in different grades; B, relation between sGaw%pred and FEV1%pred 图 3 在不同程度肺功能分级中的sGaw%pred和与FEV1%pred的相关性 Fig.3 sGaw%pred in different grades and correlation with FEV1%pred |
3 讨论
COPD是一种异质性疾病,在临床表现、对治疗的反应、肺功能下降速度和死亡等方面存在明显的异质性。COPD频繁急性加重表型[2]是以反复出现急性加重为特征的COPD,至少每年出现2次急性加重,这类患者生命质量低,肺功能损伤重。频繁急性加重表型患者肺功能FEV1和气道传导功能明显较非频繁急性加重表型患者下降[3]。但目前认为,FEV1本身不能全面反映疾病的复杂性,GOLD指南也将FEV1肺功能分级从评估患者病情中分列开。因此,本研究通过比较相同FEV1肺功能分级水平的2组患者的气道阻力,以评估该表型气道阻力的特点。
COPD以持续呼吸症状和气流受限为特点,气流受限主要来自于小气道。在FEV1相同的情况下,小气道阻力可能出现不同表现,小气道阻力的升高与气道反应增高有关[6]。RV/TLC是衡量气体陷闭的最好指标,RV/TLC%pred的升高提示存在小气道病变[7]。最大呼气中期流量(maximal mid-expiratory flow curve,FEF25-75)是常用的表示小气道病变的指标,但变异率大,与RV/TLC之间关联性较差[8]。Raw指气道内的气流驱动压与实际气流流速之比。sGaw为反映气道口径出现变化的敏感性检测指标。Raw和sGaw对于测定气道阻力较FEV1更加敏感。
目前认为FEV1与临床症状存在较弱相关性,但研究[9]提示较低的FEV1与频繁急性加重相关。本研究在同等程度FEV1水平,比较2组患者的RV/TLC%pred、Raw%pred和sGaw%pred,结果均无统计学差异。GUPTA等[3]比较了2组反应小气道功能的最大呼气流量率和FEF25-75,结果也提示无统计学差异。
本研究中,RV/TLC%pred、Raw%pred和sGaw%pred在频繁急性加重表型组不同肺功能分级中存在统计学差异,并与FEV1%pred呈相关性。COPD是多种炎症细胞和免疫细胞破坏损伤小气道产生,导致气体闭陷,RV/TLC%pred升高,引起气道阻力升高,反应性下降,引起气流受限。因此,RV/TLC%pred、Raw%pred和sGaw%pred的变化与FEV1的下降呈现相关性。但这种气道受限不和患者临床表现存在相对应性,在相同FEV1情况下,存在反复急性加重患者,并未表现出气体闭陷或气道阻力的增加。
应用肺功能或体描仪等检查不能尽早评估患者出现反复急性加重的风险。相关的生物标记物可能对这类患者起到早期的筛选作用。目前,急性加重史仍是评估未来急性加重风险的最佳预测因子,也符合治疗决策中更加强调症状和急性加重这两方面的问题。
综上所述,相同FEV1受损程度的情况下,频繁急性加重表型COPD气道阻力的改变与非频繁急性加重表型COPD无统计学差异,气道阻力的改变与FEV1的变化相关,与临床症状特别是出现急性加重的情况没有相关性。更需其他生物标记物或检测手段来早期筛查频繁急性加重表型的COPD患者。
| [1] |
BURKES RM, DONOHUE JF. An update on the global initiative for chronic obstructive lung disease 2017 guidelines with a focus on classification and management of stable COPD[J]. Respir Care, 2018, 63(6): 749-758. DOI:10.4187/respcare.06174 |
| [2] |
HURST JR, VESTBO J, ANZUETO A, et al. Susceptibility to exacerbation in chronic obstructive pulmonary disease[J]. N Engl J Med, 2010, 363(12): 1128-1138. DOI:10.1056/NEJMoa0909883 |
| [3] |
GUPTA PP, GOVIDAGOUDAR MB, YADAV R, et al. Clinical and pulmonary functions profiling of patients with chronic obstructive pulmonary disease experiencing frequent acute exacerbations[J]. Lung India, 2018, 35(1): 21-26. DOI:10.4103/lungindia.lungindia_528_16 |
| [4] |
HAN MK, MUELLEROVA H, CURRAN-EVERETT D, et al. GOLD 2011 disease severity classification in COPDGene:a prospective cohort study[J]. Lancet Respir Med, 2013, 1(1): 43-50. DOI:10.1016/S2213-2600(12)70044-9 |
| [5] |
中华医学会呼吸病学分会肺功能专业组. 肺功能检查指南-体积描记法肺容量和气道阻力检查[J]. 中华结核和呼吸杂志, 2015, 38(5): 342-347. DOI:10.3760/cma.j.issn.1001-0939.2015.05.006 |
| [6] |
WAGNER EM, LIU MC, WEINMANN GG, et al. Peripheral lung resistance in normal and asthmatic subjects[J]. Am Rev Respir Dis, 1990, 141(3): 584-588. DOI:10.1164/ajrccm/141.3.584 |
| [7] |
王飞, 贺蓓. 慢性阻塞性肺疾病相关小气道病变的特点及评估和治疗[J]. 中华结核和呼吸杂志, 2016, 39(6): 476-479. DOI:10.3760/cma.j.issn.1001-0939.2016.06.016 |
| [8] |
BURGEL P. The role of small airways in obstructive airway disease[J]. Eur Respir Rev, 2011, 20(119): 23-33. DOI:10.1183/09059180.00010410 |
| [9] |
LEE SJ, LEE SH, KIM YE, et al. Clinical features according to the frequency of acute exacerbation in COPD[J]. Tuberc Respir Dis (Seoul), 2012, 72(4): 367-373. DOI:10.4046/trd.2012.72.4.367 |
 2019, Vol. 48
2019, Vol. 48