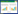文章信息
- 朱丽华, 刘江伟
- ZHU Lihua, LIU Jiangwei
- 脉冲振荡肺功能检查5赫兹吸气和呼气时电抗差值对慢性阻塞性肺疾病的诊断价值
- Sensitivity and Specificity of the Inspiratory-Expiratory X5 Parameter in Impulse Oscillometry for Chronic Obstructive Pulmonary Disease
- 中国医科大学学报, 2019, 48(10): 947-950
- Journal of China Medical University, 2019, 48(10): 947-950
-
文章历史
- 收稿日期:2018-06-26
- 网络出版时间:2019-09-27 11:23
2. 临沂市人民医院呼吸科, 山东 临沂 277700
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种以持续性气流受限为特征的异质性气道炎症疾病,病变部位主要是小气道(直径 < 2 mm)[1]。COPD的诊断主要依靠肺通气功能检查,其中第1秒用力呼气容积占用力肺活量比值(forced expiratory volume in one second to forced vital capacity,FEV1/FVC) < 0.7是必要条件。支气管哮喘有时也会出现阻塞性通气功能障碍[2],肺通气功能检查往往难以对二者进行区分,这是由于肺通气功能检查反映的是整体通气功能情况,而不能区分大气道阻塞和小气道阻塞,临床上常通过支气管舒张试验进行鉴别诊断。脉冲振荡肺功能检查是一种非侵入性的、无需患者用力配合的、在潮气呼吸下便可测出气道阻力的新型肺功能检查方法[3]。研究[4-5]发现,5赫兹时吸气和呼气电抗的差值(inspiratory-expiratory variations in Xrs at 5 Hz,DX5)有可能对COPD、哮喘和正常人有鉴别意义。因此,本研究拟对5赫兹时吸气和呼气阻力的差值(inspiratory-expiratory variations in Rrs at 5 Hz,DR5)和电抗的差值(DX5)在COPD诊断中的价值进行探讨。
1 材料与方法 1.1 研究对象收集2015年5月至2016年3月期间于中国医科大学附属盛京医院肺功能室接受检查的、就诊前1个月内无呼吸系统疾病的正常人以及肺通气功能异常的患者。由呼吸科医生依据COPD和支气管哮喘诊治指南[1-2]进行诊断,将其分为正常对照组(n = 32),哮喘组(支气管舒张试验阳性[6],n = 33)和COPD组(支气管舒张试验后FEV1/FVC < 0.7,n = 29),见表 1。
| 项目 | 正常对照组(n = 32) | 哮喘组(n = 33) | COPD组(n = 29) |
| 年龄(岁) | 42±15 | 49±12 | 66±7 |
| 男/女 | 9/23 | 5/28 | 19/10 |
| 体质量指数(kg/m2) | 24±4 | 24±3 | 22±3 |
| FVCpre (L) | 3.60±1.07 | 2.51±0.86 | 2.32±0.95 |
| FEV1pre (L) | 3.11±0.68 | 1.67±0.68 | 1.24±0.73 |
| FEV1pred(%) | 104±12 | 60±17 | 46±21 |
| FEV1/FVCpre(%) | 83.76±4.67 | 65.30±9.45 | 51.20±0.77 |
| FVC,用力肺活量;FEV1,第一秒用力呼气容积;FEV1pred,第一秒用力呼气容积占预计值的百分比;FEV1/FVC,第1秒用力呼气容积占用力肺活量比值;pre,舒张前;pred,预计值. | |||
1.2 研究方法 1.2.1 肺功能试验
应用肺功能仪(型号MasterScreen IOS,德国耶格公司)对所有研究对象进行肺通气功能测定,每日均用3 L定标筒定标,测试过程严格按照肺通气指南[6]进行。
1.2.2 支气管舒张试验[6]给予患者支气管舒张剂沙丁胺醇400 µg吸入,于15 min后进行测试,计算第一秒用力呼气容积(forced expiratory volume in one second,FEV1)改变值(吸药后值-吸药前值)及改变率(吸药前后差值/吸药前值×100%)。
1.2.3 脉冲振荡肺功能检查[7]患者挺胸坐直,头保持水平,夹鼻夹,口唇包紧口器,双手拖住两颊,平静呼吸(至少30 s)。待患者呼吸平稳后,开始测量,测量时间30 s以上,共测3次,取平均值。测量过程中,若有吞咽、声门关闭、漏气、鼻夹密封不严、不规则呼吸、急性过度通气等,予以舍弃,重新测量。记录5赫兹吸气时气道阻力(resistance at 5 Hz during inspiration,R5in)与5赫兹呼气时气道阻力(resistance at 5 Hz during expiration,R5ex)之差,即DR5(R5in-R5ex),以及5赫兹吸气时电抗(reactance at 5 Hz during inspiration,X5in)与5赫兹呼气时电抗(reactance at 5 Hz during expiration,X5ex)之差,即DX5(X5in-X5ex)。
1.3 统计学分析采用SPSS 22.0软件进行统计学分析,非正态分布的数据采用多个独立样本的非参数检验,并进行独立样本非参数检验的两两比较;正态分布的数据采用方差分析,用Bonferroni法进行两两比较,P < 0.05为差异有统计学意义。做受试者操作特征(receiver operating charateristic,ROC)曲线评估脉冲振荡肺功能检查对COPD的诊断价值,应用ROC相关指标曲线下面积(area under curve,AUC)、敏感度和特异度进行判断,P < 0.05为差异有统计学意义。
2 结果脉冲振荡肺功能检查结果显示,哮喘组DR5高于正常对照组,差异有统计学意义(P < 0.001),但与COPD组比较无统计学差异;正常对照组DR5与COPD组比较,差异无统计学意义(P = 0.085),见表 2、图 1。COPD组DX5高于正常组和哮喘组,差异有统计学意义(P < 0.001,P < 0.05)。见表 2、图 2。
| 项目 | 正常对照组 | 哮喘组 | COPD组 |
| DR5 | -0.03±0.05 | -0.15±0.151) | -0.08±0.17 |
| DX5 | -0.01±0.03 | 0.16±0.322) | 0.30±0.301) |
| 1)与正常对照组比较,P < 0.05;2)与COPD组比较,P < 0.05. | |||
|
| 图 1 3组的DR5检测结果 |

|
| 图 2 3组的DX5检测结果 |
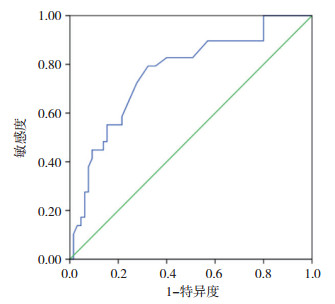
将哮喘组和正常对照组合为1组后与COPD组行ROC曲线分析,结果如图 3所示,AUC为0.765(0.66~0.87)(P < 0.001),当DX5为0.025 kPa·L-1·s-1时,敏感度和特异度分别为79%和68%;DX5为0.3 kPa·L-1·s-1时,敏感度和特异度分别为48%和86%。
|
| 图 3 COPD组ROC曲线分析 |
3 讨论
COPD是一种以持续性气流受限为特征的气道炎症性疾病,病变部位主要位于小气道,哮喘则是以大气道病变为主的气流受限可逆的气道炎症性疾病,二者的发病机制和病理生理不同,导致了二者在肺功能上的表现也不同。脉冲振荡肺功能检查是一种不同于肺常规通气的肺功能检查方法,它将机械波叠加在呼吸波上,探测气道阻力,提供大量关于气道阻力的信息,为研究气道疾病提供了新的视角[8-9]。
国外的研究[5]表明,脉冲振荡肺功能检查相关指标5赫兹时气道阻力(resistance at 5 Hz,R5)、15赫兹时气道阻力(resistance at 15 Hz,R15)、响应频率(resonant frequency,Fres)、5赫兹时电抗(reactance at 5 Hz,X5)、低频电抗面积(reactance area,AX)在鉴别哮喘和COPD中意义不大。本研究通过吸气相和呼气相相关指标的变化来探究如何对二者进行鉴别。R5反映总气道阻力,与气道的直径相关[10],由于小气道横截面积较大,与大气道相比气道阻力占总气道阻力的比重较小[11-12],R5在反映小气道阻力变化方面的敏感性比X5差[13],因此,本研究中哮喘组与COPD组DR5无统计学差异。X5可以反映外周气道弹性阻力,其负值越大,周边气道弹性阻力越高[14],COPD呼气时的小气道弹性阻力比吸气时小气道弹性阻力高,可能与COPD患者在呼气时小气道塌陷呼气气流受限(expiratory flow limitation,EFL)相关[4, 15]。呼气时气流受限的同时肺泡内压增高,小气道周边肺泡顺应性降低,进而外周气道弹性阻力增高。EFL是中度至重度以上COPD的一个特点[4],研究[16]认为DX5与EFL相关,存在EFL的COPD患者FEV1占预计值的百分比会更低,存在更多的气体陷闭和过度充气[17]。本研究结果显示,DX5在COPD组中升高,且与哮喘组和正常对照组相比差异均有统计学意义,与其他研究[4-5]结果一致,揭示了COPD在呼吸生理方面的特点。
DX5对区分COPD、哮喘和正常人有一定的诊断价值,DX5数值越大,COPD的可能性越大,有较高的特异性。对于无法用力配合行肺常规通气的老年人,可以行脉冲振荡肺功能检查予以鉴别,但有待于进一步的研究。
| [1] |
GLOBAL INITIATIVE FOR ASTHMA (GINA). The global strategy for asthma management and prevention, 2016[EB/OL]. (2016-04-24)[2018-07-10]. http://www.ginasthma.org/.
|
| [2] |
GLOBAL INITIATIVE FOR CHRONIC OBSTRUCTIVE LUNG DISEASE (GOLD). The global strategy for the diagnosis, management and prevention of COPD, 2016[EB/OL]. (2016-01-05)[2018-07-10]. http://www.goldcopd.org/.
|
| [3] |
BICKEL S, POPLER J, LESNICK B, et al. Impulse oscillometry:interpretation and practical applications[J]. Chest, 2014, 146(3): 841-847. DOI:10.1378/chest.13-1875 |
| [4] |
BRASHIER B, SALVI S. Measuring lung function using sound waves:role of the forced oscillation technique and impulse oscillometry system[J]. Breathe (Sheff), 2015, 11(1): 57-65. DOI:10.1183/20734735.020514 |
| [5] |
PAREDI P, GOLDMAN M, ALAMEN A, et al. Comparison of inspiratory and expiratory resistance and reactance in patients with asthma and chronic obstructive pulmonary disease[J]. Thorax, 2010, 65(3): 263-267. DOI:10.1136/thx.2009.120790 |
| [6] |
中华医学会呼吸病学分会肺功能专业组. 肺功能检查指南(第四部分):支气管舒张试验[J]. 中华结核和呼吸杂志, 2014, 37(9): 655-658. DOI:10.3760/cma.j.issn.1001-0939.2014.09.007 |
| [7] |
OOSTVEEN E, MACLEOD D, LORINO H, et al. The forced oscillation technique in clinical practice:methodology, recommendations and future developments[J]. Eur Respir J, 2003, 22(6): 1026-1041. DOI:10.1183/09031936.03.00089403 |
| [8] |
MCNULTY W, USMANI OS. Techniques of assessing small airways dysfunction[J]. Eur Clin Respir J, 2014, 1. DOI:10.3402/ecrj.v1.25898 |
| [9] |
LIPWORTH BJ, JABBAL S. What can we learn about COPD from impulse oscillometry?[J]. Respir Med, 2018, 139: 106-109. DOI:10.1016/j.rmed.2018.05.004 |
| [10] |
SHIRAI T, KUROSAWA H. Clinical application of the forced oscillation technique[J]. Intern Med, 2016, 55(6): 559-566. DOI:10.2169/internalmedicine.55.5876 |
| [11] |
王彩荣, 张军晖, 张静, 等. 高分辨率CT及脉冲振荡对慢性阻塞性肺疾病小气道患者的临床诊疗价值[J]. 山西医药杂志, 2019, 48(6): 668-671. DOI:10.3969/j.issn.0253-9926.2019.06.010 |
| [12] |
吴琼, 姜蓉, 宫素岗, 等. 特发性与先心病相关性肺动脉高压患者小气道功能差异的比较研究[J]. 同济大学学报(医学版), 2019, 40(1): 98-104. DOI:10.16118/j.1008-0392.2019.01.019 |
| [13] |
JOHNSON MK, BIRCH M, CARTER R, et al. Measurement of physiological recovery from exacerbation of chronic obstructive pulmonary disease using within-breath forced oscillometry[J]. Thorax, 2007, 62(4): 299-306. DOI:10.1136/thx.2006.061044 |
| [14] |
DESIRAJU K, AGRAWAL A. Impulse oscillometry:The state-of-art for lung function testing[J]. Lung India, 2016, 33(4): 410-416. DOI:10.4103/0970-2113.184875 |
| [15] |
DELLACÁ RL, SANTUS P, ALIVERTI A, et al. Detection of expiratory flow limitation in COPD using the forced oscillation technique[J]. Eur Respir J, 2004, 23(2): 232-240. DOI:10.1183/09031936.04.00046804 |
| [16] |
Mikamo M, Shirai T, Mori K, et al. Predictors of expiratory flow limitation measured by forced oscillation technique in COPD[J]. BMC Pulm Med, 2014, 14: 23. DOI:10.1186/1471-2466-14-23 |
| [17] |
DEAN J, KOLSUM U, HITCHEN P, et al. Clinical characteristics of COPD patients with tidal expiratory flow limitation[J]. Int J Chron Obstruct Pulmon Dis, 2017, 12: 1503-1506. DOI:10.2147/COPD.S137865 |
 2019, Vol. 48
2019, Vol. 48