文章信息
- 张海鑫, 苏琪
- ZHANG Haixin, SU Qi
- 中性粒细胞与淋巴细胞比值在Ⅱ、Ⅲ期中低位直肠癌评估中的临床价值
- Clinical Value of Neutrophil/Lymphocyte Ratio in StageⅡand Ⅲ Middle and Low Rectal Cancer
- 中国医科大学学报, 2019, 48(1): 75-77, 84
- Journal of China Medical University, 2019, 48(1): 75-77, 84
-
文章历史
- 收稿日期:2017-10-23
- 网络出版时间:2019-01-02 08:50
结直肠癌作为消化道常见的恶性肿瘤之一,随着人们生活习惯和饮食结构的改变,结直肠癌的发病率与死亡率在我国呈现上升趋势[1-3]。我国直肠癌患者发现晚,预后较差。其中,中低位直肠癌患者由于无法保留肛门以及术后因直肠前切除综合征导致排便次数较多,肛门功能较差,生活质量降低,严重危害患者的身心健康。因此,精准、规范化治疗尤其重要。术前对中低位直肠癌患者进行准确评估,可以帮助临床医生制定出更加完善严谨的诊疗计划。近年来发现,中性粒细胞和淋巴细胞比值(neutrophile/lymphocyte ratio,NLR)与结直肠癌预后、肿瘤形态、浸润深度和淋巴转移率有关[4]。本研究回顾性分析111例Ⅱ、Ⅲ期中低位直肠癌临床及病理资料,探讨NLR在Ⅱ、Ⅲ期中低位直肠癌评估中的临床价值。
1 材料与方法 1.1 一般资料选取2015年9月至2018年3月于中国医科大学盛京医院行结直肠肛门病房手术治疗,并有完整病理及临床资料的111例中低位直肠癌(距离齿状线10 cm以内)患者。其中,Ⅱ期61例,Ⅲ期50例;T2期9例,T3期56例,T4期46例;N0期61例,N1期35例,N2期15例;男性74例,女性37例;平均年龄(64.8±10.60)岁;管状腺癌95例,黏液腺癌14例,印戒细胞癌2例;肿瘤最大直径平均值为(3.86±0.88) cm;NLR平均值为2.14±0.79。所有患者随访3年无病生存率,随访时间为4~36个月,中位随访时间为20个月。
1.2 纳入标准(1) 均于我科行手术治疗,且术后病理证实为直肠癌;(2)术前肠镜提示肿瘤下缘距离肛门10 cm以内。
1.3 排除标准(1) 术前行新辅助放化疗;(2)合并其他肿瘤;(3)合并感染,血液系统疾病,服用免疫抑制剂等影响血常规结果;(4)合并严重肝、肾疾病;(5)失访或者不愿意接受随访的患者。
1.4 统计学分析应用spss 24.0统计软件进行数据分析,计量资料用x±s表示,采用独立样本t检验,计数资料用频数表示,采用χ2检验,无病生存率的分析采用Kaplan-Meier法,组间生存比较采用log-rank检验,相关性分析采用Pearson相关性分析。P < 0.05为差异有统计学意义。
2 结果 2.1 各因素间NLR值的比较根据2017版NCCN结直肠癌诊治指南进行TNM分期。NLR值在Ⅱ、Ⅲ期分期(P = 0.015)、性别(P = 0.043),N分期(P < 0.001)的比较中差异有统计学意义(P < 0.05)。NLR值在T分期(P = 0.224)和病理类型(P = 0.820)的比较中差异无统计学意义(P > 0.05)。肿瘤最大直径与NLR值存在正相关性(P < 0.001)。
2.2 高、低NLR组各因素比较之间利用受试者工作特征(receiver operating characteristic,ROC)曲线计算NLR截断值为1.99。曲线下面积(area under curve,AUC)为0.800 (95%CI:0.676~0.923),见图 1。因此,将患者分为高NLR (≥1.99)组及低NLR (< 1.99)组。2组患者在年龄、Ⅱ、Ⅲ期之间、N分期、病理类型、肿瘤最大直径等方面差异有统计学意义(P < 0.05)。见表 1。

|
| 图 1 利用ROC曲线计算NLR截断值 Fig.1 Calculating the NLR cutoff value using the ROC curve |
| Variable | Low NLR group (<1.99) | High NLR group (≥1.99) | χ2 | P |
| Tumor stage | 12.666 | < 0.001 | ||
| Ⅱ | 39 | 22 | ||
| Ⅲ | 15 | 35 | ||
| Gender | 1.461 | 0.227 | ||
| male | 33 | 41 | ||
| female | 21 | 16 | ||
| Tumor invasive depth | 1.293 | 0.524 | ||
| T2 | 6 | 3 | ||
| T3 | 26 | 30 | ||
| T4 | 22 | 24 | ||
| Lymph node metastasis | 12.761 | 0.002 | ||
| N0 | 39 | 22 | ||
| N1 | 11 | 24 | ||
| N2 | 4 | 11 | ||
| Pathological type | 7.011 | 0.030 | ||
| Tubular adenocarcinoma | 51 | 43 | ||
| Mucinous adenocarcinoma | 3 | 11 | ||
| Signet ring cell carcinoma | 0 | 2 | ||
| Maximum diameter of the tumor (cm) | 3.51±0.75 | 4.19±0.87 | < 0.001 | |
| Age (year) | 64.5±9.22 | 65.1±11.89 | 0.025 |
2.3 高、低NLR组之间无病生存期比较
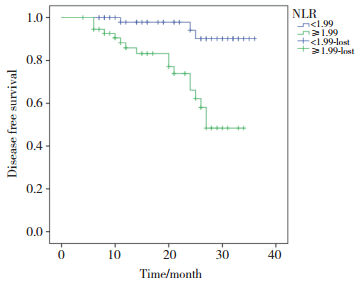
生存分析结果显示,低NLR组平均无病生存时间为(34.57±0.79)个月,中位无病生存期为22个月,复发或转移率为94.4%。高NLR组平均无病生存时间为(26.48±1.43)个月,中位无病生存期为16个月,复发或转移率为69.6%。总体复发转移率81.8%。2组患者无病生存时间差异有统计学意义(P < 0.05),见图 2。
|
| 图 2 2组患者无病生存率分析 Fig.2 Analysis of disease-free survival rate between the two groups |
3 讨论
结直肠癌作为我国常见的消化道恶性肿瘤之一,严重危害人们的健康。术前的准确评估对病情尤为重要。炎症给予肿瘤适宜的生存微环境,而肿瘤的破坏同时加重了炎症反应。有研究[5]证明,炎症在肿瘤的发生、发展和转移中起到重要作用。NLR是一项常用的炎症指标。多项研究[6-9]证明,NLR与胃癌、卵巢癌等多种癌症的不良预后有关。肿瘤的免疫反应具有淋巴细胞依赖性,其中抑制肿瘤的增殖及转换是由淋巴细胞介导的细胞毒性作用及释放的细胞因子导致的[10]。中性粒细胞可以分泌血管内皮生长因子,从而促进肿瘤血管生成导致转移[11]。结直肠癌作为一种与慢性炎症性肠病相关的消化道肿瘤[12],炎症相关性指标对其可能具有一定的预测价值。因此,本研究探讨NLR在Ⅱ、Ⅲ期中低位直肠癌中的临床价值。
本研究结果显示,NLR值在Ⅱ期和Ⅲ期分期、性别、N分期等方面存在差异。提示术前NLR也许可以用来预测中低位直肠癌Ⅱ、Ⅲ期分期。男性相比于女性更容易受肿瘤影响,产生更明显的炎症变化,而这种情况的发生是否与女性激素分泌有关仍需进一步研究。
在高、低NLR组中的分析发现,2组患者年龄、Ⅱ和Ⅲ期分期、N分期、病理类型、肿瘤最大直径存在差异。这与国外一些研究[13-15]符合。也许可以通过更大样本的研究确定一个更加准确的NLR值来对患者进行分组,从而在术前评估患者病理类型。高NLR组平均年龄较高,可能因为年龄较大的患者机体免疫反应较年龄偏小者不同,使中性粒细胞数增大或淋巴细胞数减小,导致NLR值的升高,但这仍需要进一步的研究证明。在生存分析中,相比于低NLR组,高NLR组预后更差。因此,高NLR可视为预后不良的一项指标。
在目前结直肠癌治疗中,提倡综合治疗和个体化治疗。术前评估病情、准确分期及对预后的预测在临床医师制定临床决策中十分重要。NLR有着检查方便、经济的优点。其在Ⅱ、Ⅲ期中低位直肠癌中的不同可以联合影像学等检查帮助临床医师在术前对患者病理参数进行评估,提高术前评估的准确性。同时,NLR作为一项预后指标,对临床工作具有一定指导价值。但本研究样本量较小,且为回顾性分析,存在局限性,需要更多研究证明结论的准确性。
| [1] |
陈琼, 刘志才, 程兰平, 等. 2003-2007年中国结直肠癌发病与死亡分析[J]. 中国肿瘤, 2012, 21(3): 179-182. DOI:10.3969/j.issn.1000-8179.2012.03.016 |
| [2] |
王宁, 孙婷婷, 张思维, 等. 中国2009年结直肠癌发病和死亡资料分析[J]. 中国肿瘤, 2013, 22(7): 515-520. DOI:10.11735/j.issn.1004-0242.2013.07.A001 |
| [3] |
LI M, GU J. Changing patterns of colorectal cancer in China over a period of 20 years[J]. World J Gastroenterol, 2015, 11(30): 4685-4688. DOI:10.3748/wjg.v11.i30.4685 |
| [4] |
庄肃非, 孟光冉, 李海, 等. 结直肠癌患者术前术后中性粒细胞与淋巴细胞比值的变化及意义[J]. 宁夏医学杂志, 2016, 38(5): 414-416. DOI:10.13621/j.1001-5949.2016.05.0414 |
| [5] |
MCMILAN DC. Systemic inflammation, nutritional status and survival in patients with cancer[J]. Curr Opin Clin Nutr Metab Care, 2009, 12(3): 223-226. DOI:10.1097/MCO.0b013e32832a7902 |
| [6] |
CEDRES S, TORREION D, MARTINE P, et al. Neutrophil to lymphocyte ratio (NLR) as an indicator of poor prognosis in stage Ⅳ non-small cell lung cancer[J]. Clin Transl Oncol, 2012, 14(11): 864-869. DOI:10.1007/s12094-012-0872-5 |
| [7] |
BALTA S, UNLU M, ARSLAN Z, et al. Neutrophil-to-lymphocyte ratio in prognosis of gastric cancer[J]. J Gastric Cancer, 2013, 13(3): 196-197. DOI:10.5230/jgc.2013.13.3.196 |
| [8] |
李芳飘. 外周血中性/淋巴细胞比例对直肠癌患者手术预后的预测价值[J]. 重庆医学, 2014, 43(3): 925-926. DOI:10.3969/j.issn.1671-8348.2014.08.010 |
| [9] |
WILLIAMS KA, LABIDI-GALY SI, TERRY KL, et al. Prognostic significance and predictors of the neutrophil-to-lymphocyte ratio in ovarian cancer[J]. Gynecol Oncol, 2014, 132(3): 542-550. DOI:10.1016/j.ygyno.2014.01.026 |
| [10] |
BUDU V, MOGOANT CA, FANUTA B, et al. The anatomical relations of the sphenoid sinus and their implications in sphenoid endoscopic surgery[J]. Rom J Morphol Embryo, 2012, 54(1): 13-16. |
| [11] |
SALEH P, BASTANI P, PIRI R, et al. Antimicrobial prophylaxis for surgical site infections in surgical wards in NorthWest Iran[J]. Life Sci J, 2013, 10(11): 1977-1981. |
| [12] |
JESS T, RUNGOE C, PEYRINBIROULET L. Risk of colorectal cancer in patients with ulcerative colitis:a meta-analysis of population-based cohort studies[J]. Clin Gastroenterol Hepatol, 2012, 10(6): 639-645. DOI:10.1016/j.cgh.2012.01.010 |
| [13] |
ÖZGEHAN G, KAHRAMANCA Ş, KAYAiO, et al. Neutrophil-lymphocyte ratio as a predictive factor for tumor staging in colorectal cancer[J]. Turk J Med Sci, 2014, 44(3): 365-368. |
| [14] |
MALIETZIS G, GIACOMETTI M, ASKARI A, et al. A preoperative neutrophil to lymphocyte ratio of 3 predicts disease-free survival after curative elective colorectal cancer surgery[J]. Ann Surg, 2014, 260(2): 287-292. DOI:10.1097/SLA.0000000000000216 |
| [15] |
CHIANG SF, HUNG HY, TANG R, et al. Can neutrophil-to-lymphocyte ratio predict the survival of colorectal cancer patients who have received curative surgery electively?[J]. Int J Colorectal Dis, 2012, 27(10): 1347-1357. DOI:10.1007/s00384-012-1459-x |
 2019, Vol. 48
2019, Vol. 48