扩展功能
文章信息
- 袁庆虹, 杨向东
- YUAN Qing-hong, YANG Xiang-dong
- 云南省泸西县小型哺乳动物携带斑疹伤寒立克次体调查
- Investigation of Rickettsia typhi in small mammals in Luxi county, Yunnan province, China
- 中国媒介生物学及控制杂志, 2020, 31(3): 289-293, 315
- Chin J Vector Biol & Control, 2020, 31(3): 289-293, 315
- 10.11853/j.issn.1003.8280.2020.03.009
-
文章历史
- 收稿日期: 2020-01-21
斑疹伤寒群立克次体(Typhus group rickettsias, TGR)是引起人类斑疹伤寒(Typhus fever)的病原体, 主要包括普氏立克次体(Rickettsia prowazekii)和莫氏立克次体(R. mooseri)。普氏立克次体引起流行性斑疹伤寒(Epidemic typhus), 其以人的体虱为传播媒介, 在人与人之间传播, 往往引起大流行, 又称为虱传斑疹伤寒;莫氏立克次体引起地方性斑疹伤寒(Endemic typhus), 其以鼠类为宿主, 蚤为传播媒介, 又称蚤传斑疹伤寒或鼠型斑疹伤寒[1-2]。流行性斑疹伤寒须在多虱状态下, 由虱在人群间转移而传播疾病。近年来由于生活水平的改善, 流行性斑疹伤寒已罕见报道。地方性斑疹伤寒是一种自然疫源性疾病, 该病的流行与当地的鼠密度以及温度、湿度及蚤的孳生密切相关, 易形成地方性暴发流行。鼠类是地方性斑疹伤寒重要的储存宿主[3]。了解斑疹伤寒在宿主中的保存状况和基因特征, 有利于进一步了解和控制斑疹伤寒的流行。云南省斑疹伤寒年平均发病率在2.34/10万左右, 年发病数从672例到1 369例不等[4], 全省各地州均有病例, 且时有暴发流行[5-8]。为调查地方性斑疹伤寒在鼠类等宿主中的感染状况, 了解该病的潜在流行风险, 我们于2015年8月至2017年9月随机在泸西县捕获小型哺乳动物并采用间接免疫荧光试验(IFA)和巢式PCR法分别检测动物的血清抗体和特异性基因, 以调查泸西县小型哺乳动物携带斑疹伤寒的状况。
1 材料与方法 1.1 动物标本采集2015年8月至2017年9月在云南省泸西县居民区和野外山坡地采用鼠笼和鼠夹法捕获小型哺乳动物, 选好生境点或居民点后, 于下午或傍晚布笼布夹, 次晨收回。捕获动物经现场分类鉴定和登记后, 解剖取动物肺、肝、脾、肾等脏器, 液氮冻存待检。其中活体在解剖前取血, 分离血清。
1.2 斑疹伤寒抗体检测采用IFA检测动物血清中斑疹伤寒莫氏立克次体抗体。用pH 7.4的磷酸盐缓冲液(PBS)稀释待检鼠血清、阳性对照和阴性对照血清至1:50, 加到抗原片上的反应孔中, 37 ℃放置40 min。用PBS洗涤3次, 每次1 min, 冷风吹干。用约1:5 000的伊文思蓝稀释羊抗鼠IgG荧光抗体至使用浓度, 加入抗原片, 37 ℃放置30 min, 用PBS洗涤3次, 吹干。在荧光显微镜下观察结果。在阳性和阴性对照均成立的情况下, 根据特异性荧光的强弱来判定结果, 以“+”为阳性[9]。莫氏立克次体抗原片购自美国Fuller公司。
1.3 立克次体基因提取和检测从冰箱或液氮中取出标本, 室温放置一段时间后, 用剪刀剪3~5 mm见方(约50 mg)的脾组织, 放入乳钵内研磨, 待磨碎后加入适量的无菌蒸馏水制成适当浓度的混悬液, 吸到一个1.5 ml的离心管内。取组织悬液50 μl, 按照百泰克DNA提取试剂盒说明书的操作方法提取样本核酸, 得到的样本DNA溶液存放在-20 ℃待用。
采用巢氏PCR方法检测斑疹伤寒的热休克蛋白基因groEL。合成立克次体属热休克蛋白基因groEL外引物1对(Gro-1和Gro-2)和斑疹伤寒内引物1对(SF1和SR2)[10-12]。引物由生工生物工程(上海)有限公司合成, 见表 1。
第1轮PCR采用立克次体通用外引物Gro-1、Gro-2, PCR反应体系为25 μl:2×PCR Master Mix12.5 μl, 正、反向引物各1.0 μl, DNA模板3 μl。PCR反应条件为94 ℃预变性5 min;94 ℃变性40 s, 45 ℃退火40 s, 72 ℃延伸40 s, 共39个循环。最后72 ℃4 min, 产物为616 bp。第2轮PCR为斑疹伤寒内引物SF1、SR2, 反应体系也为25 μl体系, 模版2 μl, 反应条件为94 ℃预变性5 min;94 ℃变性35 s, 56 ℃退火35 s, 72 ℃延伸35 s, 共39个循环。最后72 ℃4 min, 产生217 bp大小的条带。每次实验均设立空白对照、阴性对照和阳性对照, 任何阴性对照都未观察到阳性反应, 阳性对照均有显著特异性条带出现, 表示实验结果成立。取PCR产物5 μl, 用含Goldview染料的1.0%琼脂糖凝胶电泳, 凝胶成像仪观察结果。DNA提取试剂盒为北京百泰克Bioteke提取试剂盒, PCRMast Mix缓冲液等为美国Promega产品;DNA Marker为DL2000, PCR仪采用GeneAmp PCRSystem 9700型, 核酸电泳仪为DYCP-31DN, 电源为北京六一DYY-6D型电源。
1.4 PCR阳性产物的DNA序列测定及遗传进化分析将扩增的阳性PCR产物送至生工生物工程(上海)有限公司测序。通过美国国立生物技术信息中心(NCBI)网站, 利用“BLAST Sequence Similarity Searching”工具, 测得的序列与GenBank中注册的核苷酸序列进行同源性比较;使用MEGA 6.06软件邻接法(Neighbour-Joining, NJ)构建系统进化树, 进行遗传进化分析。
2 结果 2.1 动物捕获率及种群构成2015年8月至2017年9月在泸西县野外共放置1 560个鼠笼和鼠夹, 捕获129只小型哺乳动物, 野外捕获率为8.27%(129/1 560)。居民区共放置1 400个鼠笼和鼠夹, 捕获64只, 捕获率为4.57%(64/1 400), 野外捕获率高于居民区。捕获的193只小型哺乳动物共9种, 其中居民区以黄胸鼠(Rattus tanezumi, 37.82%)为优势种, 野外以大绒鼠(Eothenomys miletus, 37.30%)和中华姬鼠(Apodemus draca, 12.95%)为优势种, 优势种群中雌性均多于雄性(表 2);带菌个体为大绒鼠, 带菌率为1.04%。
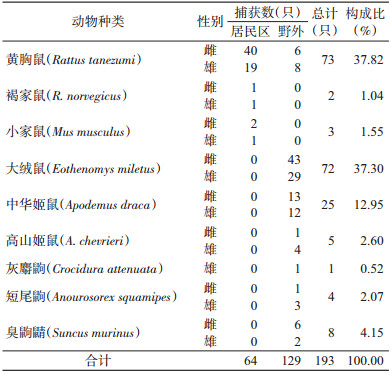
|
采用IFA检测鼠血清中斑疹伤寒莫氏立克次体抗体, 从83份鼠血清中检出阳性4份, 阳性率为4.82%(表 3)。其中野外和居民区捕获的黄胸鼠阳性各1份;野外捕获的大绒鼠阳性2份。
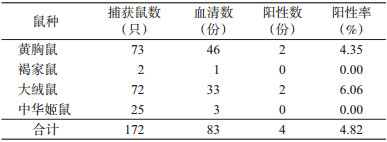
|
对193只个体脾脏标本进行PCR检测, 其中居民区捕获鼠PCR检测结果均为阴性, 从野外捕获的大绒鼠标本中扩增出2份217 bp的特异DNA片段, 部分阳性结果见图 1。
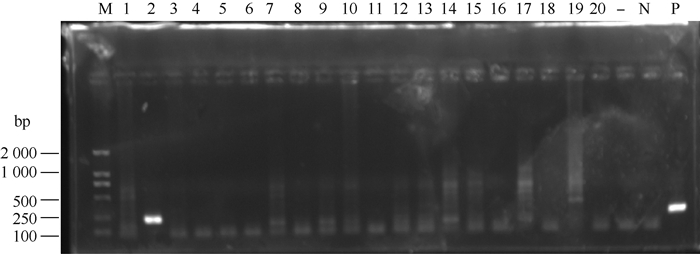
|
| 注:M. DL2000 Marker;1~20.样本1~20号;-.空白对照;N.阴性对照;P.阳性对照。 图 1 斑疹伤寒groEL基因部分PCR产物琼脂糖凝胶电泳结果 Figure 1 Agarose gel electrophoresis of PCR products of the groEL gene of Rickettsia typhi |
| |
阳性标本经PCR扩增后, 对特异DNA片段进行序列测定。将测定的DNA序列输入BLAST分析程序, 在GenBank中搜索, 进行同源性比较。结果显示, 该2株序列相似性为100%, 并与斑疹伤寒莫氏立克次体株(GenBank号:AF075440)的相似性为100%和98%。系统发生树分析显示, LX2和LX89在同一分支, 它们与斑疹伤寒莫氏立克次体AF075440株、AY191590株和AY191591株共处于同一分支, 同源性很高, 遗传关系非常近, 见图 2。

|
| 图 2 基于groEL基因部分序列构建的系统进化树 Figure 2 The phylogenetic tree based on partial sequence of the groEL gene |
| |
斑疹伤寒立克次体病曾给人类带来深重的灾难, 第一次和第二次世界大战期间, 数以百万计的人死于流行性和地方性斑疹伤寒等立克次体病[13-14]。斑疹伤寒的流行主要与贫困和战争等恶劣的环境条件有关, 发达国家由于生活水平高, 卫生条件好, 疾病因此得到有效控制, 但是在发展中国家却时有流行[15-20]。斑疹伤寒是我国法定报告的丙类传染病之一。新中国成立后, 我国共发生3次上万例感染流行。最后一次发生在1980-1984年间, 多为地方性斑疹伤寒。我国流行性斑疹伤寒已得到有效控制, 但是地方性斑疹伤寒散发仍然较多[21-22]。普氏立克次体与莫氏立克次体在生物学上高度同源, 在16S rRNA基因的1 500个碱基中普氏与莫氏立克次体仅有7个碱基不同, 而且抗原关系极为密切, 血清学反应交叉严重, 实验室检测难以将它们进行区分。所以2种斑疹伤寒的诊断和鉴别在很大程度上还依赖于对病史和流行病学资料的研究与分析。以体虱传播的流行性斑疹伤寒发病人群主要为流浪者、监狱集中营及民工等卫生条件较差人群。同发达国家一样流行性斑疹伤寒在中国基本得到控制, 而鼠蚤传播的地方性斑疹伤寒主要存在农村等鼠密度较高地区。
云南省地理景观及气候类型多样, 动植物资源异常丰富, 适合小型哺乳动物及蚤、螨类孳生。调查发现云南省当地野鼠和家畜的莫氏立克次体感染率较高, 人群中也有感染。斑疹伤寒每年均有散发病例报道[23-28], 且境内大理白族自治州、保山市和西双版纳傣族自治州(西双版纳州)分别于2004年6月、2009年8月和2010年9月暴发疫情[5-8]。为了解地方性斑疹伤寒在云南省各地的潜在流行风险, 本调查选择了鼠密度较高但未发生过斑疹伤寒流行的泸西县采集标本, 共检测到2份热休克蛋白groEL阳性基因和4份莫氏立克次体抗体阳性血清。阳性基因均从大绒鼠体内检测到, 阳性血清分别从大绒鼠和黄胸鼠体内检测到, 2种实验结果表明, 在该地区, 大绒鼠是斑疹伤寒的重要宿主, 其他鼠种也可能携带该病原体, 这与当地的优势鼠种群有关(即优势鼠种群数量多, 捕获数也多, 带菌率也高。)。阳性基因经分析后发现与莫氏立克次体AF075440株和Wilmington株等在同一分支, 与云南省保山市报道相同。与2009年8月保山市和2010年9月西双版纳州暴发流行地区相比, 该地鼠类感染斑疹伤寒阳性率较低, 发生流行的风险不高, 但是该地区存在以大绒鼠为主要宿主的斑疹伤寒自然疫源地, 且本次调查发现, 黄胸鼠在居民区和野外均属于优势鼠种, 证明其频繁活动于野外和居民区两地, 且黄胸鼠也存在斑疹伤寒病原体感染, 黄胸鼠既是储存宿主也具有传播媒介的作用, 由此提示, 疾病控制部门需加强宣传, 提高居民对该类疾病的认知, 做好地方性斑疹伤寒的预防控制工作, 如家居环境灭鼠、防止鼠蚤叮咬等工作。
志谢 泸西县疾病预防控制中心给予大力支持, 特此志谢| [1] |
张丽娟. 中国立克次体病监测及防治现状与展望[J]. 疾病监测, 2007, 22(9): 577-579. Zhang LJ. Prospect and status of rickettsioses surveillance in China[J]. Dis Surveill, 2007, 22(9): 577-579. DOI:10.3784/j.issn.1003-9961.2007.09.001 |
| [2] |
张丽娟, 付秀萍, 贺金荣. 我国近十年斑疹伤寒疫情概况及分析[J]. 中国预防医学杂志, 2005, 6(5): 415-418. Zhang LJ, Fu XP, He JR. Analysis on the epidemic characteristics of typhus from 1994-2003 in China[J]. China Prev Med, 2005, 6(5): 415-418. |
| [3] |
柴程良, 孙继民, 陆群英, 等. 浙江省鼠形动物蜱源立克次体感染状况调查[J]. 浙江预防医学, 2014, 26(7): 659-663. Chai CL, Sun JM, Lu QY, et al. A cross-sectional study on tick-borne Rickettsiae infections among murine-like animals[J]. Zhejiang Prev Med, 2014, 26(7): 659-663. |
| [4] |
亚红祥, 张云智, 习严梅. 云南省2005-2014年斑疹伤寒流行特征分析[J]. 中国媒介生物学及控制杂志, 2017, 28(4): 359-361, 378. Ya HX, Zhang YZ, Xi YM. Analysis on epidemiological characteristics of typhus in Yunnan province, China in 2005-2014[J]. Chin J Vector Biol Control, 2017, 28(4): 359-361, 378. DOI:10.11853/j.issn.1003.8280.2017.04.013 |
| [5] |
郑维斌, 李加全, 杨妮, 等. 保山市2009年一起地方性斑疹伤寒流行的调查分析[J]. 海峡预防医学杂志, 2010, 16(5): 36-37. Zheng WB, Li JQ, Yang N, et al. Investigation and analysis of a local typhus epidemic in Baoshan city in 2009[J]. Channel Prev Med, 2010, 16(5): 36-37. |
| [6] |
王庆新, 李育民, 刘继政. 某村地方性斑疹伤寒暴发的调查[J]. 现代预防医学, 2006, 3(6): 1010. Wang QX, Li YM, Liu JZ. Investigation on the outbreak of local typhus in a village[J]. Mod Prev Med, 2006, 3(6): 1010. DOI:10.3969/j.issn.1003-8507.2006.06.075 |
| [7] |
张海林, 苏梅惠, 姚娜, 等. 云南省西双版纳州鼠型斑疹伤寒暴发的调查[J]. 中国人兽共患病学报, 2014, 30(12): 1272-1280. Zhang HL, Su MH, Yao N, et al. Murine typhus in Xishuangbanna prefecture, Yunnan province, China[J]. Chin J Zoonoses, 2014, 30(12): 1272-1280. DOI:10.3969/cjz.j.issn.1002-2694.2014.12.021 |
| [8] |
亚红祥, 张海林, 周济华, 等. 云南省保山市一起地方性斑疹伤寒暴发的调查[J]. 中华流行病学杂志, 2011, 32(1): 47-50. Ya HX, Zhang HL, Zhou JH, et al. An outbreak of endemic typhus in Baoshan city, Yunnan province[J]. Chin J Epidemiol, 2011, 32(1): 47-50. DOI:10.3760/cma.j.issn.0254-6450.2011.01.012 |
| [9] |
袁庆虹, 杨卫红, 米竹青, 等. 云南大理地区发热病人恙虫病抗体调查[J]. 地方病通报, 2001, 16(2): 31-32. Yuan QH, Yang WH, Mi ZQ, et al. Investigation on antibody against tsutsugamushi disease in febrile patients in Dali Yunnan province[J]. Endem Dis Bull, 2001, 16(2): 31-32. DOI:10.3969/j.issn.1000-3711.2001.02.011 |
| [10] |
王园园, 梁长威, 赫兢, 等. 斑疹伤寒群立克次体groEL基因荧光定量聚合酶链反应方法的建立及临床病例检测分析[J]. 疾病监测, 2011, 26(1): 8-11. Wang YY, Liang CW, He J, et al. Establishment of real-time PCR assay for typhus group rickettsia groEL genes and clinical case detection[J]. Dis Surveill, 2011, 26(1): 8-11. DOI:10.3784/j.issn.1003-9961.2011.01.004 |
| [11] |
吴捷, 王少玲, 马炎, 等. 海南省2009-2011年发热病人立克次体病检测及结果分析[J]. 中国卫生检验杂志, 2015, 25(9): 1311-1313, 1316. Wu J, Wang SL, Ma Y, et al. Analysis of the detection results of rickettsia disease among patients with fever in Hainan province from 2009 to 2011[J]. Chin J Health Lab Tec, 2015, 25(9): 1311-1313, 1316. |
| [12] |
Rakotonanahary RJL, Harrison A, Maina AN, et al. Molecular and serological evidence of flea-associated typhus group and spotted fever group rickettsial infections in Madagascar[J]. Parasit Vectors, 2017, 10(1): 125. DOI:10.1186/s13071-017-2061-4 |
| [13] |
张丽娟, 付秀萍, 范明远. 我国立克次体研究与立克次体病的流行现状[J]. 热带病与寄生虫学, 2005, 3(1): 37-42. Zhang LJ, Fu XP, Fan MY. Study on rickettsia and epidemic situation of rickettsia in China[J]. J Trop Dis Parasitol, 2005, 3(1): 37-42. DOI:10.3969/j.issn.1672-2302.2005.01.016 |
| [14] |
林永丽, 李旭霞, 方旭东. 美国立克次体病的研究现状[J]. 海军医学杂志, 2014, 35(1): 75-76. Lin YL, Li XX, Fang XD. Research status of rickettsia in the United States[J]. J Navy Med, 2014, 35(1): 75-76. DOI:10.3969/j.issn.1009-0754.2014.01.031 |
| [15] |
Gérardin P, Zemali N, Bactora M, et al. Seroprevalence of typhus group and spotted fever group rickettsia exposures on Reunion island[J]. BMC Res Notes, 2019, 12(1): 387. DOI:10.1186/s13104-019-4416-8 |
| [16] |
Teoh YT, Hii SF, Stevenson MA, et al. Serological evidence of exposure to Rickettsia felis and Rickettsia typhi in Australian veterinarians[J]. Parasit Vectors, 2017, 10(1): 129. DOI:10.1186/s13071-017-2075-y |
| [17] |
Theunissen C, Cnops L, Van Esbroeck M, et al. Acute-phase diagnosis of murine and scrub typhus in Belgian travelers by polymerase chain reaction:a case report[J]. BMC Infect Dis, 2017, 17(1): 273. DOI:10.1186/s12879-017-2385-x |
| [18] |
Tsioutis C, Zafeiri M, Avramopoulos A, et al. Clinical and laboratory characteristics, epidemiology, and outcomes of murine typhus:a systematic review[J]. Acta Trop, 2017, 166: 17-24. DOI:10.1016/j.actatropica.2016.10.018 |
| [19] |
Helgren TR, Chen CL, Wangtrakuldee P, et al. Rickettsia prowazekii methionine aminopeptidase as a promising target for the development of antibacterial agents[J]. Bioorgan Med Chem, 2017, 25(3): 813-824. DOI:10.1016/j.bmc.2016.11.013 |
| [20] |
Xu ZQ, Zhu XC, Lu QY, et al. Misdiagnosed murine typhus in a patient with multiple cerebral infarctions and hemorrhage:a case report[J]. BMC Neurol, 2015, 15(1): 121. DOI:10.1186/s12883-015-0383-4 |
| [21] |
孙印旗, 董妥, 姜霞, 等. 2009-2012年河北鼠型斑疹伤寒流行概况及实验室调查分析[J]. 中国人兽共患病学报, 2015, 31(6): 552-555. Sun YQ, Dong T, Jiang X, et al. Epidemiological characterizes and laboratory investigation of endemic typhus in Hebei province, 2009-2012[J]. Chin J Zoonoses, 2015, 31(6): 552-555. DOI:10.3969/cjz.j.issn.1002-2694.2015.06.012 |
| [22] |
徐琪毅, 李宏英, 李飞, 等. 新疆伊犁州农村儿童媒介传播立克次体病血清流行病学调查[J]. 中国媒介生物学及控制杂志, 2016, 27(1): 58-60. Xu QY, Li HY, Li F, et al. Serological investigation of vector born rickettsioses in agrarian children in Yili prefecture, Xinjiang Uygur autonomous region[J]. Chin J Vector Biol Control, 2016, 27(1): 58-60. DOI:10.11853/j.issn.1003.4692.2016.01.019 |
| [23] |
常利涛, 刀志宏, 梁长威, 等. 云南省人和家畜立克次体病血清流行病学调查[J]. 中国人兽共患病学报, 2010, 26(2): 189-192. Chang LT, Dao ZH, Liang CW, et al. Sero-epidemiologic investigation on rickettsiosis of humans and domestic animals in Yunnan province[J]. Chin J Zoonoses, 2010, 26(2): 189-192. DOI:10.3969/j.issn.1002-2694.2010.02.024 |
| [24] |
李加全, 杨和仙. 云南省保山市2005-2013年斑疹伤寒流行特征与影响因素分析[J]. 医学动物防制, 2015, 31(3): 277-279, 282. Li JQ, Yang HX. Typhus epidemic characteristics and influence factor analysis of Baoshan city in Yunnan province during 2005-2013[J]. J Med Pest Control, 2015, 31(3): 277-279, 282. DOI:10.7629/yxdwfz201503013 |
| [25] |
高丽芬, 吴学林, 胡海梅, 等. 2006-2017年楚雄州3种鼠传疾病流行分析[J]. 现代预防医学, 2019, 46(9): 1551-1554, 1562. Gao LF, Wu XL, Hu HM, et al. Epidemiological analysis of three rodent-borne diseases in Chuxiong, 2006-2017[J]. Mod Prev Med, 2019, 46(9): 1551-1554, 1562. |
| [26] |
李园园. 西双版纳州勐海县2004-2010年斑疹伤寒流行特征分析[J]. 中国媒介生物学及控制杂志, 2012, 23(2): 179. Li YY. Analysis of the epidemiological characteristics of typhus from 2004 to 2010 in Menghai county, Xishuangbanna[J]. Chin J Vector Biol Control, 2012, 23(2): 179. |
| [27] |
Zhang LJ, Li XM, Zhang DR, et al. Molecular epidemic survey on co-prevalence of scrub typhus and marine typhus in Yuxi city, Yunnan province of China[J]. Chin Med J, 2007, 120(15): 1314-1318. DOI:10.1097/00029330-200708010-00004 |
| [28] |
章域震, 王勇, 杨卫红, 等. 云南省曲靖市啮齿动物的立克次体血清学和分子流行病学调查[J]. 中国人兽共患病学报, 2015, 31(1): 35-40. Zhang YZ, Wang Y, Yang WH, et al. Seroprevalence and molecular biological investigation of commonly known rickettsia species in rodents in Qujing city, Yunnan province, China[J]. Chin J Zoonoses, 2015, 31(1): 35-40. DOI:10.3969/cjz.j.issn.1002-2694.2015.01.008 |
 2020, Vol. 31
2020, Vol. 31


