扩展功能
文章信息
- 高源, 牛彦麟, 刘小波, 孟凤霞, 岳玉娟, 王君, 宋秀平, 栗冬梅, 李贵昌, 王雪霜, 刘起勇
- GAO Yuan, NIU Yan-lin, LIU Xiao-bo, MENG Feng-xia, YUE Yu-juan, WANG Jun, SONG Xiu-ping, LI Dong-mei, LI Gui-chang, WANG Xue-shuang, LIU Qi-yong
- 中国斑疹伤寒病例发病至确诊时间间隔及影响因素分析
- Typhus in China: the interval between onset of disease and diagnosis and its influencing factors
- 中国媒介生物学及控制杂志, 2019, 30(4): 379-382
- Chin J Vector Biol & Control, 2019, 30(4): 379-382
- 10.11853/j.issn.1003.8280.2019.04.005
-
文章历史
- 收稿日期: 2019-03-26
- 网络出版时间: 2019-6-20 19:59
2 北京市疾病预防控制中心, 北京 100013
2 Beijing Center for Diseases Control and Prevention
斑疹伤寒作为一种传统的、古老的、被忽视的虫媒传染病,在我国广泛分布且人群普遍易感,主要包括流行性斑疹伤寒和地方性斑疹伤寒2种。流行性斑疹伤寒由普氏立克次体引起,主要经体虱传播;地方性斑疹伤寒由莫氏立克次体引起,主要经鼠蚤传播[1]。流行性斑疹伤寒症状较重,易出现神经系统并发症;地方性斑疹伤寒可为自限性疾病,症状相对较轻[2]。该病特征为非特异性发热、头痛和皮疹,因此易被误诊为登革热、钩端螺旋体病等[3]。近年来,随着我国个人卫生和环境卫生的改善,斑疹伤寒病例数呈下降趋势,但分布范围十分广泛。
斑疹伤寒病例的发病至确诊时间间隔对于医务人员了解该病特征,进行精准诊疗和防控至关重要。精准及时诊断有助于避免医疗资源的浪费和病情的恶化,进而减少由此带来的患者身心健康损害后果。我国斑疹伤寒以地方性斑疹伤寒散发病例为主[4]。虽然地方性斑疹伤寒症状相对较轻,但如果未得到及时诊断和治疗,可能造成严重后果甚至死亡[5]。本研究通过整理分析我国2005-2017年全国斑疹伤寒病例数据,了解我国斑疹伤寒病例发病至确诊时间间隔分布特征及影响因素。
1 材料与方法 1.1 资料来源2005-2017年全国斑疹伤寒疫情数据资料来源于中国疾病预防控制信息系统中的“传染病报告信息管理系统”,该数据仅包括我国大陆地区31个省(自治区、直辖市)的病例报告数据,主要信息包括病例年龄、性别、职业、发病地区、发病日期、确诊日期等。病例诊断依据《流行性和地方性斑疹伤寒诊断标准》(WS 215-2008),本研究包括临床诊断病例和确诊病例,未包括疑似病例。
1.2 统计学分析采用SPSS 21.0软件对不同性别、年龄、职业、季节和地区斑疹伤寒病例的发病至确诊时间间隔进行描述性分析,并采用Kruskal- Wallis H检验比较不同组别病例时间间隔差异是否有统计学意义。根据斑疹伤寒病例的发病至确诊间隔时间是否>5 d将患者分类,进行多因素非条件logistic回归,分析其影响因素,变量进入模型的显著性水准为0.05,剔除水准为0.10。
2 结果 2.1 一般情况2005-2017年全国共报告29 211例斑疹伤寒病例,分布在29个省(自治区、直辖市),其中临床诊断病例14 004例(47.94%),确诊病例15 207例(52.06%)。发病至确诊时间间隔为正偏态分布,92.20%的病例发病至确诊时间间隔集中在0~20 d(图 1)。全部病例的发病至确诊时间间隔中位数为7 d 〔四分位数间距(IQR)为3~11 d〕。
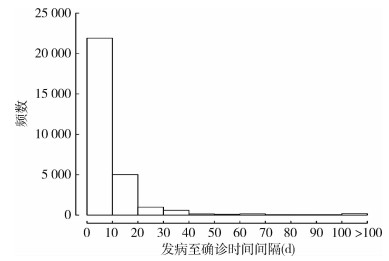
|
| 图 1 2005-2017年斑疹伤寒病例发病至确诊时间间隔频数分布 Figure 1 Frequency distribution of the interval between onset and diagnosis of typhus from 2005 to 2017 |
| |
分析2005-2017年,不同年份斑疹伤寒病例发病至确诊时间间隔分别为7 d(IQR:4~11 d)、7 d(IQR:4~11 d)、7 d(IQR:4~11 d)、7 d(IQR:4~11 d)、6 d(IQR:3~10 d)、6 d(IQR:3~9 d)、6 d(IQR:4~10 d)、6 d(IQR:4~10 d)、6 d(IQR:3~10 d)、7 d(IQR:4~11 d)、6 d(IQR:3~10 d)、6 d(IQR:2~10 d)和6 d(IQR:2~11 d)。不同年份发病至确诊时间间隔差异有统计学意义(H=133.213,P=0.000)。
2.3 不同人群斑疹伤寒病例发病至确诊时间间隔分析男性病例发病至确诊时间间隔中位数为6 d(IQR:3~10 d),女性中位数为7 d(IQR:4~11 d),女性病例发病至确诊时间间隔大于男性(H=18.500,P=0.000)。0~、20~、60~和≥70岁年龄组发病至确诊时间间隔中位数为6 d,其他年龄组均为7 d,不同年龄组病例发病至确诊时间间隔差异有统计学意义(H=56.502, P=0.000)。按不同职业分析,农民、散居儿童和幼托儿童的发病至确诊时间间隔中位数为6 d,离退休人员和职员干部均为8 d,其他职业分类均为7 d,不同职业发病至确诊时间间隔差异有统计学意义(H=108.934,P=0.000)。
2.4 不同季节斑疹伤寒病例发病至确诊时间间隔夏、秋季为斑疹伤寒的高发季节。春季、夏季和冬季斑疹伤寒病例的发病至确诊时间间隔中位数为7 d,秋季为6 d。不同季节病例发病至确诊时间间隔差异有统计学意义(H=26.983,P=0.000),秋季较短(表 1)。

|
不同地区斑疹伤寒病例的发病至确诊时间间隔比较差异有统计学意义(H=1 171.683,P=0.000),河北、山东和辽宁省斑疹伤寒病例的发病至确诊时间间隔中位数最短为5 d,四川省最长为10 d(表 1)。
2.6 斑疹伤寒病例发病至确诊时间间隔的影响因素分析以斑疹伤寒病例的发病至确诊时间间隔为因变量,单因素分析中差异有统计学意义的影响因素为自变量,进行多因素logistic回归分析。结果显示,共有3个因素进入方程,分别为性别、职业和地区。男性斑疹伤寒病例的发病至确诊时间间隔短于女性;不同职业分析时,以农民为参考,学生与散居儿童发病至确诊时间间隔较长;不同地区分析时,以云南省为参考,河北、广东和山东省斑疹伤寒病例的发病至确诊时间间隔较短,四川和辽宁省斑疹伤寒病例的发病至确诊时间间隔较长(表 2)。
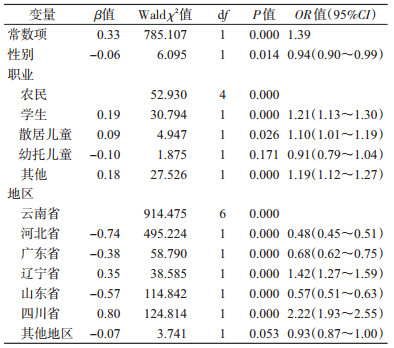
|
斑疹伤寒作为我国被忽视的虫媒传染病,在中华人民共和国建国后曾发生过3次万人大流行[4]。近年来,随着我国环境卫生和个人卫生的显著提高,仅云南省发生过3次地方性斑疹伤寒的暴发[6-7]。流行性斑疹伤寒在世界范围内鲜有报道;地方性斑疹伤寒在世界范围内以散发为主,常有地方性斑疹伤寒合并严重并发症的病例报道[8-10]。目前,世界范围内对斑疹伤寒的监测较少,仅有我国台湾地区、美国加利福尼亚州、德克萨斯州等地依然对地方性斑疹伤寒进行监测[11-12]。
由于斑疹伤寒临床表现特异性差,且变化大,患者和接诊医务人员的相关医学知识会影响患者的就诊和确诊。女性患者的发病至确诊时间间隔长于男性,可能的原因包括以下两方面:①由于女性患者琐事繁忙或是重视程度不够,就诊时间较晚;②由于当地医务人员对于女性患者患该病较为忽视,使得确诊时间较晚。60岁以上老年人和10岁以下儿童患者的发病至确诊时间间隔较短,儿童患者的发病至确诊时间间隔较短的可能原因是监护人对儿童的健康较为重视,当症状出现时即去医院就诊,就诊比较及时;60岁以上老年人出现此情况可能是由于机体自身免疫机能的下降,症状出现较早且恢复力较差,导致就诊时间较短,就诊率较高。职业与其经济收入和空闲时间的多少密切相关,学生及散居儿童相对于农民发病至确诊时间间隔较长,此研究结果提示,农民相对于其他职业,患者数量较多且暴露机会也相对较多,医务人员对其诊断能力较高,学生与散居儿童暴露机会和患者数量相对较少,因此较易受到忽视,从而延误确诊时间。不同省份斑疹伤寒的发病至确诊时间间隔差异有统计学意义,提示我国斑疹伤寒的分布范围广泛,各地对其诊断能力有差异,因此对于斑疹伤寒的高发地区,应加强健康教育,提高患者自身的重视程度和当地医务人员对该病的了解和警惕,以便及时诊疗与防控。
我国斑疹伤寒一年四季均有病例发生,且年龄跨度大,职业分布广,涉及地区多,症状特异性差,使得人群和医务人员易于忽视该病的诊疗和防控。因此,该病的重视程度和防范意识还需不断提高,建议应对重点地区加强斑疹伤寒传播及防治知识的宣传,增强居民防治意识和能力;加强对医务人员诊疗知识的培训;同时,应加强对传播媒介及宿主的监测和控制,切实提高该病的精准防治。
综上所述,通过对我国2005-2017年斑疹伤寒病例发病至确诊时间间隔的分析发现,我国斑疹伤寒病例发病至确诊时间间隔较长,且不同人群、不同季节及不同地区患者间差异有统计学意义,需根据不同地区制定针对性措施,进而加强对斑疹伤寒的精准诊疗和防控。
| [1] |
翟云丽, 宗红, 章绍能, 等. 西安市1950-2005年斑疹伤寒流行特征及诊疗效益评价[J]. 职业与健康, 2008, 24(11): 1065-1068. DOI:10.3969/j.issn.1004-1257.2008.11.028 |
| [2] |
Rauch J, Eisermann P, Noack B, et al. Typhus group rickettsiosis, Germany, 2010-2017[J]. Emerg Infect Dis, 2018, 24(7): 1213-1220. DOI:10.3201/eid2407.180093 |
| [3] |
高捷, 余亮科, 韩秀红. 儿童斑疹伤寒的临床特点及误诊分析[J]. 临床儿科杂志, 2010, 28(9): 858, 863. DOI:10.3969/j.issn.1000-3606.2010.09.016 |
| [4] |
亚红祥, 张云智, 习严梅. 云南省2005-2014年斑疹伤寒流行特征分析[J]. 中国媒介生物学及控制杂志, 2017, 28(4): 359-361. DOI:10.11853/j.issn.1003.8280.2017.04.013 |
| [5] |
张丽娟, 付秀萍, 贺金荣. 我国近十年斑疹伤寒疫情概况及分析[J]. 中国预防医学杂志, 2005, 6(5): 415-418. |
| [6] |
亚红祥, 张海林, 周济华, 等. 云南省保山市一起地方性斑疹伤寒暴发的调查[J]. 中华流行病学杂志, 2011, 32(1): 47-50. |
| [7] |
王庆新, 李育民, 刘继政. 某村地方性斑疹伤寒暴发的调查[J]. 现代预防医学, 2006, 33(6): 1010. DOI:10.3969/j.issn.1003-8507.2006.06.075 |
| [8] |
Carr SB, Bergamo DF, Emmanuel PJ, et al. Murine typhus as a cause of cognitive impairment:case report and a review of the literature[J]. Pediatr Neurol, 2014, 50(3): 265-268. DOI:10.1016/j.pediatrneurol.2013.09.017 |
| [9] |
Stephens BE, Thi M, Alkhateb R, et al. Case report:fulminant murine typhus presenting with status epilepticus and multi-organ failure:an autopsy case and a review of the neurologic presentations of murine typhus[J]. Am J Trop Med Hyg, 2018, 99(2): 306-309. DOI:10.4269/ajtmh.18-0084 |
| [10] |
Stockdale AJ, Weekes MP, Kiely B, et al. Case report:severe typhus group rickettsiosis complicated by pulmonary edema in a returning traveler from Indonesia[J]. Am J Trop Med Hyg, 2011, 85(6): 1121-1123. DOI:10.4269/ajtmh.2011.11-0340 |
| [11] |
Chang K, Chen YH, Lee NY, et al. Murine typhus in southern Taiwan during 1992-2009[J]. Am J Trop Med Hyg, 2012, 87(1): 141-147. DOI:10.4269/ajtmh.2012.11-0465 |
| [12] |
Adjemian J, Parks S, McElroy K, et al. Murine typhus in Austin, Texas, USA, 2008[J]. Emerg Infect Dis, 2010, 16(3): 412-417. DOI:10.3201/eid1603.091028 |
 2019, Vol. 30
2019, Vol. 30


