2. 山西医科大学第一医院护理部, 山西 太原 030000
2. Department of Nursing, First Hospital of Shanxi Medical University, Taiyuan 030000, China
2021年中国细菌耐药监测网监测报告[1]显示,全国范围内耐碳青霉烯类肠杆菌目(carbape-nem-resistant Enterobacterales, CRE)平均检出率为11.3%。近年来,全球范围内抗菌药物耐药性问题日趋严重[2]。多项研究[3-4]表明,患者发生多重耐药菌(multidrug-resistant organism, MDRO)感染后住院时间延长,住院费用增加及死亡风险提高。在卫生经济学研究中,常用传统配对方法控制混杂偏倚的影响,但是传统配对方法难以处理较多的混杂因素[5],而倾向性评分匹配法和广义线性模型法则能控制大量的混杂因素。费宏玮等[6]采用倾向性评分匹配法分析MDRO感染造成的直接经济损失为10.87万元,Phodha等[7]采用多元线性回归模型方法发现CRE感染将使患者平均治疗费用增加42%。为更精确评估重症监护病房(intensive care unit, ICU)中CRE感染的负担状况,本研究基于倾向性评分匹配并结合广义线性模型方法评估ICU患者CRE感染的住院时间增量、经济损失和病死率变化,从而为CRE感染防控提供数据支持。
1 对象与方法 1.1 研究对象山西省某三级甲等医院2017—2022年综合ICU、神经内科ICU、神经外科ICU、呼吸科ICU和急诊ICU收治的患者。通过杏林医院感染实时监控系统、医院信息系统(Hospital Information System, HIS)收集患者人口学资料、诊疗相关信息、住院费用、住院日数和生存情况等。将发生CRE感染的患者作为感染组,按感染患者对应年份随机选择未发生CRE感染的患者作为非感染组,非感染组样本量为感染组的5倍。纳入标准:①年龄≥18岁;②入住ICU≥48 h的住院患者。排除标准:①基本信息、侵入性操作相关信息、住院日数、住院费用和是否死亡等关键临床资料不全的患者;②重复检出CRE的记录。
1.2 病原菌培养和诊断标准采集患者的标本送至检验科细菌室进行病原学培养,相关操作严格遵守《全国临床检验操作规程》[8]的有关流程,医院感染的诊断严格按照卫生部《医院感染诊断标准(试行)》(2001版)[9]执行,根据患者临床表现、影像学检查结果及血液检验和微生物检查结果进行判定。
1.3 倾向性评分匹配法以是否发生CRE感染为因变量,以年龄、性别、手术次数、支付方式、糖尿病、心力衰竭、呼吸衰竭、肾功能不全、肝功能不全和肿瘤为匹配变量,通过logistic回归分析估计倾向性评分值,采用1 ∶1进行匹配,匹配容差设置为0.05,保留匹配后的非感染组和感染组进行研究。
1.4 广义线性模型法分别以住院时间、住院费用和是否死亡为因变量,以年龄、性别、手术次数、支付方式、糖尿病、心力衰竭、呼吸衰竭、肾功能不全、肝功能不全和肿瘤及上一步生成的倾向性分值为自变量,选择对数联结函数,建立广义线性模型。
1.5 统计学分析应用SPSS 26.0进行倾向性评分匹配和广义线性模型的建模及其他统计分析。连续性变量符合正态分布的采用均数±标准差描述,非正态分布资料采用中位数(四分位数间距)描述,组间差异的比较采用t检验或Mann-Whitney U检验。分类变量采用构成比描述,组间的比较采用χ2检验或Fisher确切概率法。P≤0.05为差异有统计学意义。2017—2021年住院费用根据国家统计局网站公布的CPI指数转换成2022年的费用。
2 结果 2.1 一般情况2017—2022年该院综合ICU、神经内科ICU、神经外科ICU、呼吸科ICU和急诊ICU共收治1 100例患者,根据纳入和排除标准,最终纳入1 049例患者,其中非感染患者870例(非感染组),感染患者179例(感染组)。感染组患者61~80岁占43.58%,男性占59.78%,患糖尿病、心力衰竭、呼吸衰竭、肾功能不全、肝功能不全和肿瘤的患者例数分别为29、12、60、36、46、16例。
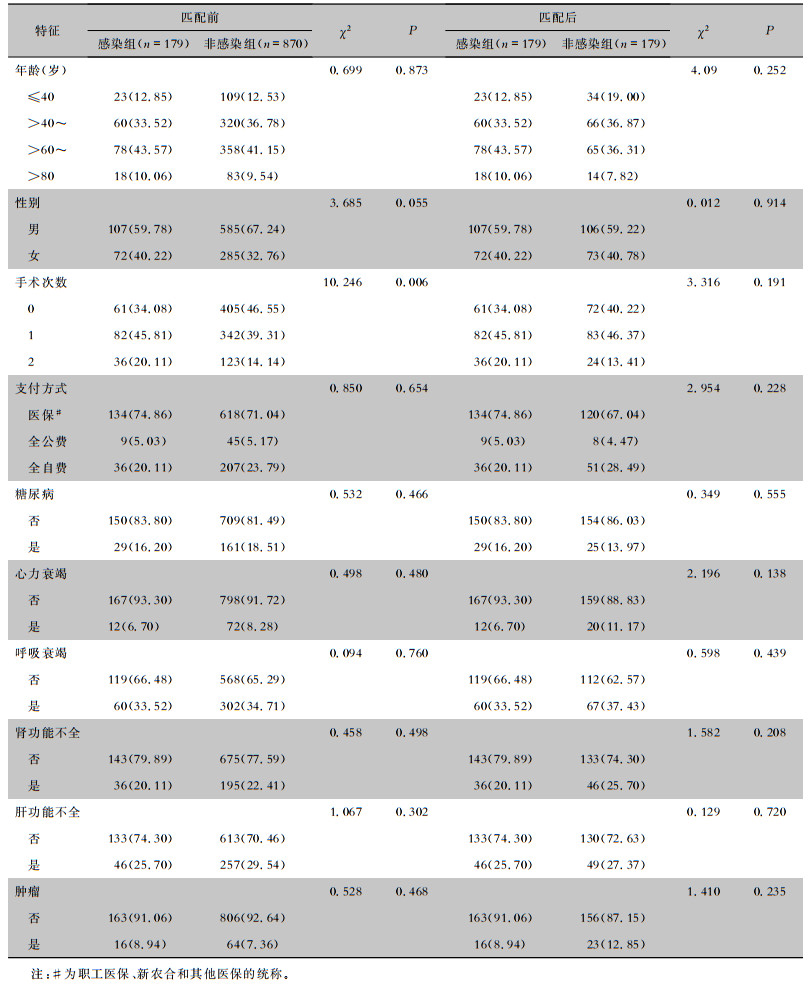
2.2 倾向性评分匹配前后两组患者的基本情况匹配之前,感染组与非感染组患者手术次数的构成比较,差异有统计学意义(P=0.006)。经倾向性评分匹配,感染组患者179例全部成功匹配,感染组与非感染组患者各变量的分布比较,差异均无统计学意义(均P>0.05)。见表 1。
| 表 1 倾向性评分匹配前后两组患者的基本情况[例(%)] Table 1 Basic condition of two groups of patients before and after propensity score matching (No. of cases [%]) |
|
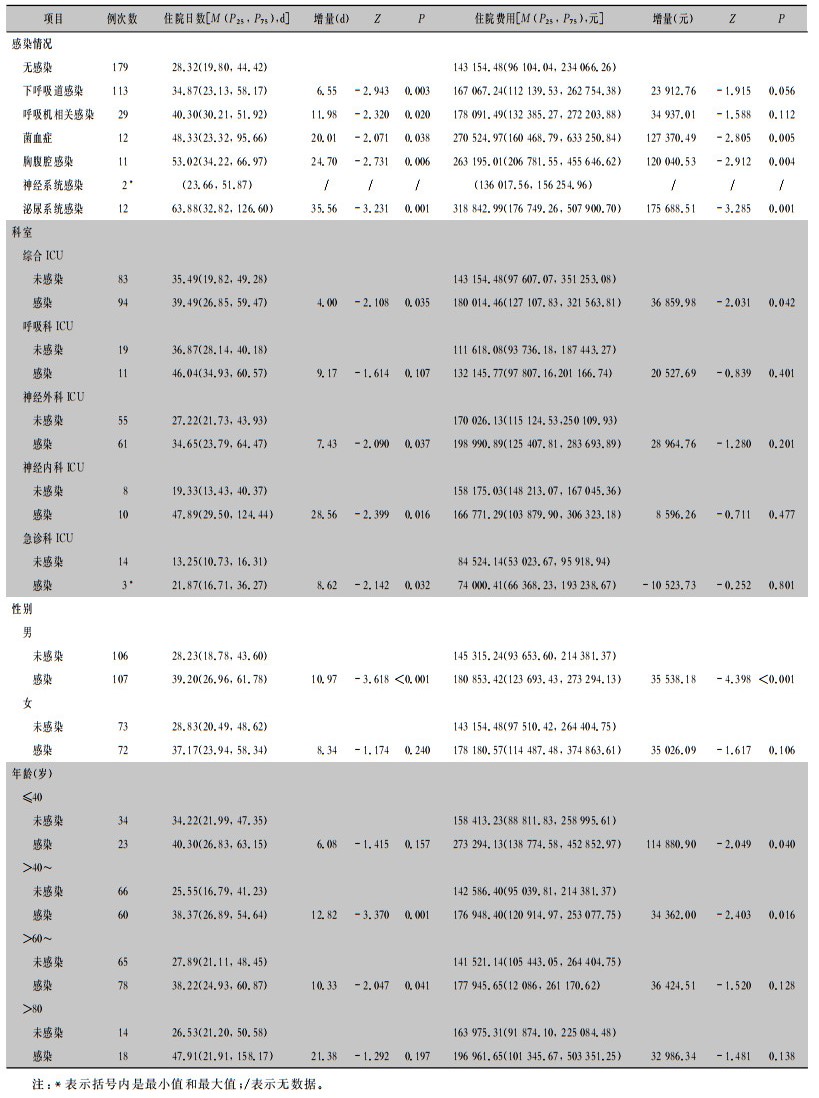
泌尿系统感染和菌血症住院日数中位数增量分别达到35.56、20.01 d,>80岁的患者达21.38 d。所有感染病例中,下呼吸道感染病例数最多(113例),发生泌尿系统感染和菌血症的患者,住院费用中位数增量最多,分别为175 688.51、127 370.49元。男性与女性患者增量相似,分别为35 538.18、35 026.09元。见表 2。
| 表 2 不同类型感染与未感染患者住院日数、住院费用比较 Table 2 Comparison in length of hospital stay and hospitalization expenses between patients with different infection types and without infection |
|
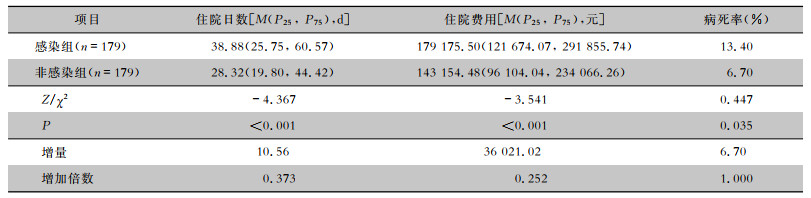
经过倾向性评分匹配,非感染组和感染组患者住院日数分别为28.32、38.88 d,增量为10.56 d,差异有统计学意义(P<0.001)。非感染组和感染组患者住院费用分别为143 154.48、179 175.50元,增量为36 021.02元,差异有统计学意义(P<0.001)。非感染组和感染组患者病死率分别为6.70%、13.40%,增量为6.70%,差异有统计学意义(P<0.05)。见表 3。倾向性评分匹配结合广义线性模型中,CRE感染患者相较于非感染患者,住院日数、住院费用和病死率OR值分别为1.187(95%CI:1.013~1.393)、1.134(95%CI:0.975~1.318)和1.130(95%CI:1.049~1.218),除住院费用外,住院日数和病死率的差异均存在统计学意义(P值分别为0.035、< 0.001)。感染组与非感染组住院日数和住院费用的小提琴图见图 1。小提琴图为箱形图与核密度图的结合体,可以看出非感染患者住院日数主要分布在20~45 d,而感染患者主要分布在25~60 d;非感染患者住院费用主要分布在10~25万元,感染患者主要分布在10~30万元,感染组患者的住院日数更长,住院费用更高。
| 表 3 基于倾向性评分匹配法增量结果 Table 3 Incremental results based on propensity score matching method |
|
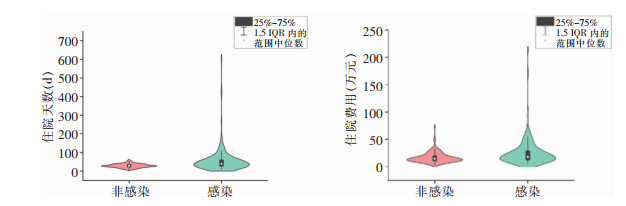 |
| 图 1 CRE感染组与非感染组患者住院时间及住院费用小提琴图 Figure 1 Violin plots for the length of hospital stay and hospitalization expenses of patients in CRE infected group and non-infected group |
本研究结果显示,感染组患者住院日数延长10.56 d,住院费用增加36 021.02元,病死率增加6.70%。王丹等[10]研究显示,相较于非感染患者,ICU MDRO感染患者多住院39.5 d,多支出11万余元,高于本研究的结果。可能与该研究基于传统方法对感染组和非感染组进行匹配有关。本研究选择倾向性评分匹配法,通过倾向性分值对非感染组和感染组的病例匹配,全面考虑对费用和住院时间可能有影响的变量,最大可能地消除混杂因素,增加组间的可比性,从而更精确地估计出CRE感染的归因住院日数和住院费用。谭善娟等[11]使用倾向性评分匹配对ICU MDRO感染的研究发现,感染患者比非感染患者住院日数和费用分别高18 d、12万以上。本研究结果均低于上述研究,此差异可能源于不同地区间的经济差异和收费标准,上海市和青岛市人均收入和收费标准均高于山西,而且发达地区患者或家属对于疾病治疗的经济承担能力更强,因而住院日数较长,住院费用较高。与谭善娟等[11]研究相比,本研究还结合广义线性模型进行分析。广义线性模型是一种正态线性模型的推广,因变量不需要服从正态分布和满足连续性变量的要求,应用范围非常广泛,已有研究[12-13]通过两种方法的结合来综合评价感染造成的损失,验证了广义线性模型在处理卫生经济学差异性问题的优势。本研究结合广义线性模型分析归因于CRE感染的住院日数、住院费用和病死率的OR值分别为1.187、1.134、1.130。目前国内主要是以MDRO作为研究对象,国外已有MRSA感染的卫生经济学研究。日本一项研究[3]显示,MRSA感染住院日数和住院费用增量分别为8 d、7 000美元,病死率由15.0%增加至36.7%,本研究与此较为接近。加拿大一项关于MRSA感染的研究[13]显示,增量分别为47 016美元、35.2 d。可能由于不同国家的治疗方法和经济水平不同。青海省研究[14]显示,耐碳青霉烯类革兰阴性杆菌比碳青霉烯类敏感细菌感染(非耐药组)住院日数延长4 d,住院费用增加8 682元,本研究结果与此存在差异,可能源于不同科室,ICU患者的CRE感染率远高于普通科室[15-16],ICU发生CRE感染极大地增加了治疗难度,需要使用的医疗耗材也更多,如果未对ICU进行独立讨论,增量差异会十分明显。当前以疾病诊断相关分组(diagnosis-related groups, DRG)为基础的付费方式成为当前我国推行的重要医疗付费形式[17]。在同一类疾病医保支付费用固定的情况下,一旦患者住院费用增加将直接导致一线医护人员的效益大打折扣。本研究为医院管理者提供了预防控制CRE感染所获得的具体收益数据信息,管理者可以结合防控CRE感染所需成本,进行成本效益分析,制定最合理的防控措施[18-19],降低CRE感染率。
患者发生CRE感染后很可能会诱发呼吸系统、心血管系统、泌尿系统和血液系统的并发症[20],这些并发症的治疗较为复杂,需要更高级的有创治疗措施,如呼吸机支持治疗和中心静脉置管治疗。并且感染患者需要进行更多实验室检查和更严格的卫生管理,故导致住院费用增加。与此同时,CRE感染患者往往需要更换抗菌药物治疗和增加联合用药,以控制感染,将加重肝肾负担,增加患者死亡风险[21]。患者本身患有基础疾病,如慢性肾衰竭等,往往多伴有肾性贫血、多种免疫机制受损、代谢产物蓄积、心血管系统损伤等情况,发生感染往往更容易导致死亡[22]。因此,对于肝肾功能不全等慢性病患者,建议临床药师和护理人员等加入临床医生讨论,邀请多学科团队参与制定药物治疗方案,并紧密结合细菌培养及药物敏感试验结果,尽可能缩短抗菌药物使用时间[23]。
本研究的不足之处:第一,本研究尽管按照患者性别、年龄和主要诊断等个体情况进行了倾向性评分匹配,一定程度上起到了控制混杂因素的作用,但真实世界情况十分复杂,故无法完全排除其他潜在未知混杂因素的影响。第二,由于临床实际中部分患者在出现死亡征兆时会提前出院,并没有在医院死亡,故无法完全精确地统计病死率。第三,由于监测系统不能具体抓取CRE种类,故本研究没有对具体种类展开分析,在未来将联合检验科和系统开发人员共同展开下一步研究。
综上所述,CRE感染会延长患者住院日数,加重经济负担和增加病死率,预防和控制CRE感染有着重要意义。管理者应加强CRE感染的监测并建立预警机制,加强对抗菌药物合理使用的监管。临床一线人员应该严格落实相关隔离制度,做好环境清洁消毒工作。有条件的医疗机构和患者还可以对CRE进行主动筛查和去定植。通过一系列措施真正降低ICU CRE感染率,减轻患者和社会的经济负担,提高医疗机构治疗与服务水平。
利益冲突:所有作者均声明不存在利益冲突。
| [1] |
全国细菌耐药监测网. 2021年全国细菌耐药监测报告(简要版)[EB/OL]. (2023-01-10)[2023-05-23]. https://www.carss.cn/Report/Details/862. China Antimicrobial Resistance Surveillance System. 2021 National bacterial resistance surveillance report (brief version)[EB/OL]. (2023-01-10)[2023-05-23]. https://www.carss.cn/Report/Details/862. |
| [2] |
Jean SS, Harnod D, Hsueh PR. Global threat of carbapenem-resistant Gram-negative bacteria[J]. Front Cell Infect Microbiol, 2022, 12: 823684. DOI:10.3389/fcimb.2022.823684 |
| [3] |
Tsuzuki S, Yu J, Matsunaga N, et al. Length of stay, hospitalisation costs and in-hospital mortality of methicillin-susceptible and methicillin-resistant Staphylococcus aureus bacteremia in Japan[J]. Public Health, 2021, 198: 292-296. DOI:10.1016/j.puhe.2021.07.046 |
| [4] |
Serra-Burriel M, Keys M, Campillo-Artero C, et al. Impact of multi-drug resistant bacteria on economic and clinical outcomes of healthcare-associated infections in adults: systematic review and Meta-analysis[J]. PLoS One, 2020, 15(1): e0227139. DOI:10.1371/journal.pone.0227139 |
| [5] |
王芳, 孙奇玫, 刘欣, 等. 碳青霉烯类耐药与敏感鲍曼不动杆菌医院感染经济损失的差异[J]. 中国感染控制杂志, 2019, 18(9): 842-847. Wang F, Sun QM, Liu X, et al. Difference in economic loss between carbapenem-resistant Acinetobacter baumannii and carbapenem-susceptible Acinetobacter baumannii healthcare-associated infection[J]. Chinese Journal of Infection Control, 2019, 18(9): 842-847. |
| [6] |
费宏玮, 王丹丹, 孙峰, 等. 神经外科多重耐药菌医院感染直接经济损失分析[J]. 中国卫生资源, 2022, 25(2): 210-216. Fei HW, Wang DD, Sun F, et al. Analysis of direct economic loss of nosocomial infection by multidrug resistant bacteria in neurosurgery[J]. Chinese Health Resources, 2022, 25(2): 210-216. DOI:10.3969/j.issn.1007-953X.2022.02.014 |
| [7] |
Phodha T, Riewpaiboon A, Malathum K, et al. Excess annual economic burdens from nosocomial infections caused by multi-drug resistant bacteria in Thailand[J]. Expert Rev Pharmacoecon Outcomes Res, 2019, 19(3): 305-312. DOI:10.1080/14737167.2019.1537123 |
| [8] |
中华人民共和国卫生部医政司. 全国临床检验操作规程[M]. 3版. 南京: 东南大学出版社, 2006: 715-720. Department of Medical Affairs, Ministry of Health of the People's Republic of China. National guide to clinical laboratory procedures[M]. 3rd ed. Nanjing: Southeast University Press, 2006: 715-720. |
| [9] |
中华人民共和国卫生部. 医院感染诊断标准(试行)[J]. 中华医学杂志, 2001, 81(5): 314-320. Ministry of Health of the People's Republic of China. Diagnostic criteria for nosocomial infections(proposed)[J]. Natio-nal Medical Journal of China, 2001, 81(5): 314-320. DOI:10.3760/j:issn:0376-2491.2001.05.027 |
| [10] |
王丹, 朱丹, 陈虹, 等. 综合ICU住院患者多重耐药菌医院感染与经济负担[J]. 中国感染控制杂志, 2019, 18(7): 648-653. Wang D, Zhu D, Chen H, et al. Multidrug-resistant organism healthcare-associated infection and economic burden in general intensive care unit patients[J]. Chinese Journal of Infection Control, 2019, 18(7): 648-653. |
| [11] |
谭善娟, 宋俊颖, 李玲, 等. 某三级医院ICU多重耐药菌医院感染经济负担研究[J]. 中国感染控制杂志, 2020, 19(6): 564-568. Tan SJ, Song JY, Li L, et al. Economic burden of healthcare-associated infection due to multidrug-resistant organisms in intensive care unit of a tertiary hospital[J]. Chinese Journal of Infection Control, 2020, 19(6): 564-568. |
| [12] |
钟晓, 肖丽华, 吴庆飞, 等. 基于倾向性评分匹配及广义线性模型的医院感染经济损失研究[J]. 中华医院感染学杂志, 2020, 30(1): 130-134. Zhong X, Xiao LH, Wu QF, et al. Research of economic loss due to nosocomial infection based on propensity score matching and generalized linear model[J]. Chinese Journal of Nosoco-miology, 2020, 30(1): 130-134. |
| [13] |
Kirwin E, Varughese M, Waldner D, et al. Comparing metho-ds to estimate incremental inpatient costs and length of stay due to methicillin-resistant Staphylococcus aureus in Alberta, Canada[J]. BMC Health Serv Res, 2019, 19(1): 743. DOI:10.1186/s12913-019-4578-z |
| [14] |
冶挺, 刘佳微, 刘迪, 等. 青海省某三级综合医院碳青霉烯耐药革兰阴性杆菌医院获得性感染的经济负担[J]. 中华医院感染学杂志, 2022, 32(6): 925-929. Ye T, Liu JW, Liu D, et al. Economic burden of healthcare-associated infection due to carbapenem-resistant Gram-negative bacilli in a tertiary general hospital of Qinghai province[J]. Chinese Journal of Nosocomiology, 2022, 32(6): 925-929. |
| [15] |
陈德钦, 庄璇. 某院2017—2021年耐碳青霉烯类肠杆菌科细菌感染分布特征及其危险因素[J]. 海峡预防医学杂志, 2022, 28(6): 24-27. Chen DQ, Zhuang X. Distribution characteristics and risk factors of carbapenem-resistant Enterobacteriaceae infections in a hospital from 2017 to 2021[J]. Strait Journal of Preventive Medicine, 2022, 28(6): 24-27. |
| [16] |
刘思娣, 吴安华, 李春辉, 等. 高危科室住院患者肠道耐碳青霉烯类肠杆菌科细菌筛查及其阳性危险因素[J]. 中华医院感染学杂志, 2023, 33(4): 517-521. Liu SD, Wu AH, Li CH, et al. Screening of intestinal carbapenem-resistant Enterobacteriaceae for hospitalized patients of high-risk department and risk factors for positive testing[J]. Chinese Journal of Nosocomiology, 2023, 33(4): 517-521. |
| [17] |
王丹, 朱丹, 夏敏, 等. 预防综合ICU多重耐药菌医院感染的成本效益分析[J]. 中国感染控制杂志, 2021, 20(12): 1119-1125. Wang D, Zhu D, Xia M, et al. Cost-benefit of prevention of multidrug-resistant organism healthcare-associated infection in a general intensive care unit[J]. Chinese Journal of Infection Control, 2021, 20(12): 1119-1125. DOI:10.12138/j.issn.1671-9638.20211215 |
| [18] |
陈亚男, 刘菁. 医联体内耐碳青霉烯类肠杆菌感染同质化防控管理成效[J]. 中华医院感染学杂志, 2023, 33(11): 1751-1755. Chen YN, Liu J. Effectiveness of homogeneous management on prevention and control of carbapenem-resistant Enterobacteriaceae infection in medical consortia[J]. Chinese Journal of Nosocomiology, 2023, 33(11): 1751-1755. |
| [19] |
Chi XH, Meng XH, Xiong LY, et al. Small wards in the ICU: a favorable measure for controlling the transmission of carbapenem-resistant Klebsiella pneumoniae[J]. Intensive Care Med, 2022, 48(11): 1573-1581. DOI:10.1007/s00134-022-06881-0 |
| [20] |
Al Khamis M, AlMusa Z, Hashhoush M, et al. Carbapenem-resistant Enterobacteriaceae: a retrospective review of presentation, treatment, and clinical outcomes in a tertiary care refe-rral hospital[J]. Cureus, 2022, 14(7): e27094. |
| [21] |
Ma JY, Song XR, Li MC, et al. Global spread of carbapenem-resistant Enterobacteriaceae: epidemiological features, resis-tance mechanisms, detection and therapy[J]. Microbiol Res, 2023, 266: 127249. DOI:10.1016/j.micres.2022.127249 |
| [22] |
Roy GC, Sutradhar SR, Barua UK, et al. Cardiovascular complications of chronic renal failure-an updated review[J]. Mymensingh Med J, 2012, 21(3): 573-579. |
| [23] |
李静, 刘雪超, 孙惠敏, 等. 医院感染细菌性肺炎患者多重耐药菌感染及30 d内死亡危险因素分析[J]. 检验医学, 2019, 34(4): 300-304. Li J, Liu XC, Sun HM, et al. Multiple drug resistant infection in patients with nosocomial bacterial pneumonia and risk factors for death within 30 d[J]. Laboratory Medicine, 2019, 34(4): 300-304. DOI:10.3969/j.issn.1673-8640.2019.04.002 |



