2. 上海市第六人民医院院长办公室, 上海 200030
2. Office of Hospital Director, Shanghai Sixth People's Hospital, Shanghai 200030, China
关节置换术是治疗终末期骨关节疾病,缓解患者痛苦,提高生活质量的重要治疗方法。我国髋膝关节置换病例数从2011年的22万例增加到2019年的97万例,增长了3.4倍[1]。假体周围感染(periprosthetic joint infection, PJI)是关节置换术后严重的并发症,是髋膝关节置换术失败的最常见原因,严重影响患者预后。初次关节置换术后PJI发生率为1%~2%,关节翻修术后PJI发生率约4%[2-3]。随着人口老龄化及生活质量的提高,我国人工关节置换手术量迅速增加,PJI病例数量也日益增多。近年来,PJI的预防、诊断及治疗等诸多方面受到越来越多的关注,了解PJI病原菌分布特点及其耐药性是预防和治疗PJI的关键[4-6]。本研究以某医院2020—2022年诊断为全髋关节置换(total hip arthroplasty, THA)和全膝关节置换(total knee arthroplasty, TKA)术后PJI的患者为研究对象,分析PJI病原菌分布特征、耐药情况,为关节置换术后PJI的预防及治疗提供依据。
1 对象与方法 1.1 研究对象回顾性分析该院2020年1月—2022年12月诊断为PJI的患者,参考《中国人工关节感染诊断与治疗指南》推荐的诊断标准。主要标准为:(1)同一关节的2个及以上假体周围标本培养出同一种病原菌;(2)存在与关节腔相通的窦道。次要标准为:(1)血清C反应蛋白(C-reaction protein, CRP)和红细胞沉降率(erythrocyte sedimentation rate, ESR)升高;(2)关节液白细胞计数升高或白细胞酯酶试验阳性(+ +);(3)关节液中性粒细胞百分比升高;(4)假体周围组织病理学检查结果阳性;(5)单个标本细菌培养阳性。符合主要标准中的任意一项或次要标准中的3项及以上,即可考虑诊断为PJI。纳入标准:(1)初次THA和TKA术后,根据PJI诊断标准确诊为PJI的病例;(2)患者病历资料完整;(3)关节周围关节液或组织标本送检≥2次,结果检出同一种病原菌。
排除标准:(1)患免疫系统疾病、恶性肿瘤、血液系统疾病等患者;(2)髋及膝关节置换术后假体松动、假体周围骨折等原因翻修术后感染。
1.2 研究方法通过医院信息系统收集诊断为髋/膝关节假体植入感染的病例共164例。查询病例相关诊疗信息,包括患者基本情况(性别、年龄、身高、体重、住院时间、原发疾病、基础疾病等),手术史,关节置换时间和感染时间,PJI感染临床特点,CRP、ESR等试验结果,PJI病原菌及药敏试验数据等。依据感染发生的时间,将PJI分为早期感染(发生于术后3个月内),延迟感染(发生于术后3~24个月)和晚期感染(发生于术后24个月以后)。
1.3 标本采集及病原菌分离鉴定标本包括超声引导下抽取的关节积液及术中取出的假体周围组织标本。取样严格遵循无菌原则。微生物培养阳性病原菌经分离纯化后,采用法国生物梅里埃公司VITEK 2 Compact 60全自动细菌鉴定仪进行病原菌鉴定。
1.4 统计方法应用SPSS 21.0统计软件对数据进行分析,符合正态分布的计量资料采用(x±s)表示,非正态性分布的采用M(P25, P75)表示,计数资料采用频数(频率)表示。两组以上正态分布、方差齐性计量资料比较采用方差分析,多于两组的非正态性分布计量资料采用秩和检验进行比较,计数资料采用卡方检验或Fisher确切概率法,P≤0.05表示差异具有统计学意义。
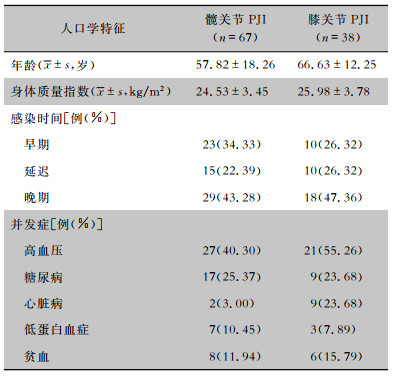
2 结果 2.1 患者基本情况及临床特征根据纳入排除标准,剔除骨肿瘤等恶性肿瘤、系统性红斑狼疮、血液系统疾病等患者16例,翻修后感染25例,资料不完整18例,最终纳入105例。105例PJI患者中男性61例,女性44例,平均年龄(60.99±16.82)岁,平均身体质量指数(25.06±3.62) kg/m2,平均住院日数(17.80±9.85)d,THA术后PJI患者67例,TKA术后PJI患者38例。根据关节置换术后感染时间统计,早期感染33例(31.43%),延迟感染25例(23.81%),晚期感染47例(44.76%)。PJI患者最常见的合并症是高血压(45.71%)、糖尿病(24.76%) 和贫血(13.33%)。见表 1。主要临床表现包括关节部位红肿(73例,69.52%)、关节疼痛(70例,66.67%)、渗出液/流脓(56例,53.33%),以及关节周围形成窦道(28例,26.67%)。早期、延迟和晚期PJI患者的窦道形成、CRP值、ESR值等比较,差异均无统计学意义(均P>0.05),见表 2。
| 表 1 关节置换术后PJI患者人口学特征 Table 1 Demographic characteristics of patients with PJI after joint arthroplasty |
|
| 表 2 关节置换术后早期、延迟、晚期PJI患者临床特征 Table 2 Clinical characteristics of patients with early, delayed and late PJI after joint arthrosplasty |

|
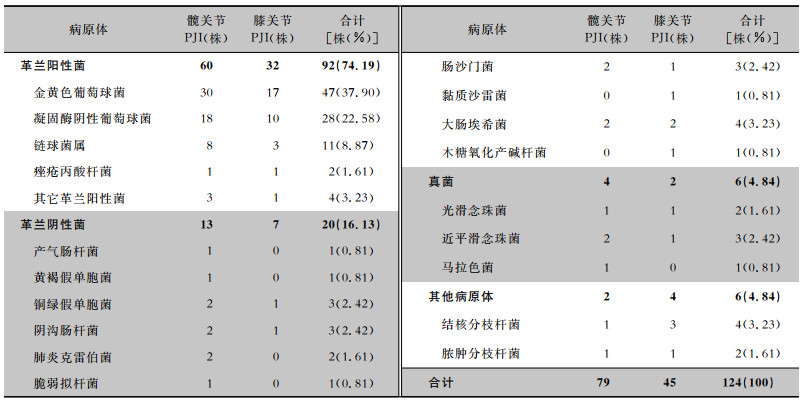
105例PJI患者标本共分离出病原菌124株,革兰阳性菌占74.19%,其次是革兰阴性菌(16.13%),真菌和其他病原体各占4.84%。最常见的病原菌是金黄色葡萄球菌(37.90%),其次是凝固酶阴性葡萄球菌(22.58%)和链球菌属(8.87%)。见表 3。
| 表 3 关节置换术后PJI病原体分布 Table 3 Distribution of pathogens causing PJI after joint arthrosplasty |
|
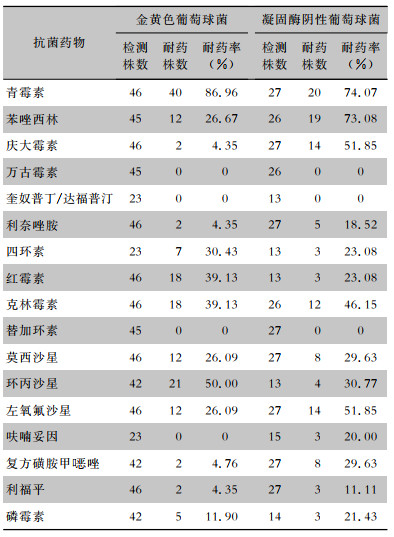
药敏结果显示,124株培养阳性的病原菌中多重耐药菌37株(29.84%)。早期、延迟和晚期PJI感染患者多重耐药菌检出率比较,差异无统计学意义(P>0.05)。革兰阳性菌中,金黄色葡萄球菌对青霉素耐药率为86.96%,其次是环丙沙星(50.00%)、克林霉素(39.13%)和红霉素(39.13%),对万古霉素、替加环素、奎奴普丁/达福普汀和呋喃妥因均敏感。凝固酶阴性葡萄球菌对青霉素耐药率为74.04%,其次是苯唑西林(73.08%)、庆大霉素(51.85%)、左氧氟沙星(51.85%)和克林霉素(46.15%),对万古霉素、替加环素、奎奴普丁/达福普汀均敏感,见表 4。链球菌属对克林霉素、红霉素的耐药率分别为63.64%、72.73%,对其他检测的抗菌药物均敏感。革兰阴性菌对环丙沙星、哌拉西林/他唑巴坦、头孢曲松耐药率分别为33.33%、41.18%、55.56%,对美罗培南敏感。
| 表 4 关节置换术后PJI分离的葡萄球菌属细菌对常用抗菌药物耐药情况 Table 4 Antimicrobial resistance of Staphylococcus spp. isolated from PJI after joint arthrosplasty |
|
早期和延迟感染主要由术中污染或早期局部污染造成,例如无菌操作不规范或手术切口感染使浅层被病原菌侵入;晚期感染以血行性病原体传播为主,病原菌从初始感染灶(皮肤、呼吸道等)经血液循环到达受累关节[7]。本研究中PJI患者以晚期感染为主,与国内研究[8-9]结果一致,可能是手术部位感染防控策略的优化和无菌技术水平的提高使早期感染人数下降。
革兰阳性球菌是PJI患者中最常检出的病原体,Tsai等[10]发现金黄色葡萄球菌是最常见的病原体,检出率为26%,也有研究[11-12]发现凝固酶阴性葡萄球菌更常见,检出率为38.1%~56.6%。国内文献[8-9, 13-19]报道金黄色葡萄球菌和凝固酶阴性葡萄球菌检出率分别为15.1%~37.5%、20.9%~45.23%。本研究中,最常见的病原体是金黄色葡萄球菌(37.90%),其次是凝固酶阴性葡萄球菌(22.58%) 和链球菌属(8.87%)。革兰阴性菌的检出率与既往报道的5%~20%相当,链球菌的检出率略高于文献报道的5.6%~8.2%[5, 10-11, 20]。髋关节和膝关节置换术后PJI患者的致病菌可能存在差异。Stevoska等[12]发现髋关节置换术后PJI患者中革兰阴性菌检出的比例高于膝关节,而Fröschen等[5]的研究未发现两者之间的差异,本研究由于样本量较少,未进行该项评估。
微生物培养与药敏结果可以指导关节置换术后PJI患者抗感染和关节置换手术方案的选择,任何怀疑PJI的病例均应明确致病菌。微生物培养阴性或等待药敏结果的关节置换术后PJI患者需进行经验性抗感染治疗,氨苄西林/舒巴坦和阿莫西林/克拉维酸常作为经验性抗感染治疗的一线用药[2]。本研究中关节置换术后PJI分离的金黄色葡萄球菌和凝固酶阴性葡萄球菌对苯唑西林耐药率分别是26.67%和73.08%,对万古霉素均敏感,因此对金黄色葡萄球菌PJI进行经验性治疗可能有效,而对于凝固酶阴性葡萄球菌PJI,经验性治疗可能效果差[8, 21]。凝固酶阴性葡萄球菌引起的PJI预后较差,其中,表皮葡萄球菌可以形成生物膜,进而增加细菌的耐受性[22-23]。革兰阳性葡萄球菌对万古霉素耐药较罕见,在确定致病病原体之前将万古霉素作为治疗用药的方案值得考虑。不同地区情况不同,应根据可能的病原菌及当地病原菌谱制定最佳抗感染方案。
本研究中,革兰阴性菌在PJI患者中的检出率为16.13%,与既往研究[8, 11, 14]一致(6%~23%),且以铜绿假单胞菌和大肠埃希菌为主。革兰阴性杆菌感染推荐使用喹诺酮类(环丙沙星)、第三代头孢菌素或抗假单胞菌β-内酰胺类抗生素。感染耐氟喹诺酮类革兰阴性杆菌时, 推荐使用β-内酰胺类(第三代头孢菌素)或美罗培南[24]。Yu等[25]研究显示革兰阴性菌对环丙沙星耐药率为42.86%,本研究中革兰阴性菌对环丙沙星和哌拉西林/他唑巴坦的耐药率均较高,对美罗培南敏感。为了避免耐药菌株的增加,使用抗菌药物时必须仔细考虑。
本研究存在一些局限。由于无法获得患者入院之前的微生物学结果或抗菌药物治疗的确切历史,且收治的部分患者存在反复感染、关节置换术后PJI合并其它并发症、病情危重等情况,故可能存在收集和选择偏倚。此外,未评估微生物培养阴性关节置换术后PJI的发生率,以及病原菌及其耐药情况随时间的变化趋势,后续有必要进一步研究评估和确定。
利益冲突:所有作者均声明不存在利益冲突。
| [1] |
Feng B, Zhu W, Bian YY, et al. China artificial joint annual data report[J]. Chin Med J (Engl), 2020, 134(6): 752-753. |
| [2] |
Izakovicova P, Borens O, Trampuz A. Periprosthetic joint infection: current concepts and outlook[J]. EFORT Open Rev, 2019, 4(7): 482-494. DOI:10.1302/2058-5241.4.180092 |
| [3] |
Karczewski D, Winkler T, Renz N, et al. A standardized interdisciplinary algorithm for the treatment of prosthetic joint infections[J]. Bone Joint J, 2019, 101-B(2): 132-139. DOI:10.1302/0301-620X.101B2.BJJ-2018-1056.R1 |
| [4] |
Darwich A, Dally FJ, Abu Olba K, et al. Superinfection with difficult-to-treat pathogens significantly reduces the outcome of periprosthetic joint infections[J]. Antibiotics (Basel), 2021, 10(10): 1145. DOI:10.3390/antibiotics10101145 |
| [5] |
Fröschen FS, Randau TM, Franz A, et al. Microbiological profiles of patients with periprosthetic joint infection of the hip or knee[J]. Diagnostics (Basel), 2022, 12(7): 1654. DOI:10.3390/diagnostics12071654 |
| [6] |
Fröschen FS, Randau TM, Hischebeth GTR, et al. Mid-term results after revision total hip arthroplasty with custom-made acetabular implants in patients with Paprosky Ⅲ acetabular bone loss[J]. Arch Orthop Trauma Surg, 2020, 140(2): 263-273. DOI:10.1007/s00402-019-03318-0 |
| [7] |
何人可, 王津, 王俏杰, 等. 人工关节置换术后假体周围感染的临床分类[J]. 中华关节外科杂志(电子版), 2018, 12(6): 64-67. He RK, Wang J, Wang QJ, et al. Clinical classification of periprosthetic joint infection following arthroplasty[J]. Chinese Journal of Joint Surgery(Electronic Version), 2018, 12(6): 64-67. DOI:10.3877/cma.j.issn.1674-134X.2018.06.014 |
| [8] |
闫开成, 王昆, 胡锦桃, 等. 关节置换术后假体周围感染病原菌分布特点及治疗[J]. 中国感染控制杂志, 2022, 21(6): 546-553. Yan KC, Wang K, Hu JT, et al. Distribution characteristics of pathogens and treatment of peri-prosthetic joint infection after artificial joint replacement[J]. Chinese Journal of Infection Control, 2022, 21(6): 546-553. |
| [9] |
陈志, 林佳俊, 刘文革, 等. 髋膝关节置换术后假体周围感染病原菌分布与耐药性变化趋势分析[J]. 中国骨伤, 2020, 33(11): 1032-1036. Chen Z, Lin JJ, Liu WG, et al. Distribution and drug resis-tance of pathogens causing periprosthetic infections after hip and knee arthroplasty[J]. China Journal of Orthopaedics Traumatology, 2020, 33(11): 1032-1036. DOI:10.12200/j.issn.1003-0034.2020.11.009 |
| [10] |
Tsai Y, Chang CH, Lin YC, et al. Different microbiological profiles between hip and knee prosthetic joint infections[J]. J Orthop Surg (Hong Kong), 2019, 27(2): 2309499019847768. |
| [11] |
Fröschen FS, Randau TM, Franz A, et al. Microbiological trends and antibiotic susceptibility patterns in patients with periprosthetic joint infection of the hip or knee over 6 years[J]. Antibiotics(Basel), 2022, 11(9): 1244. |
| [12] |
Stevoska S, Himmelbauer F, Stiftinger J, et al. Significant difference in antimicrobial resistance of bacteria in septic revision between total knee arthroplasty and total hip arthroplasty[J]. Antibiotics(Basel), 2022, 11(2): 249. |
| [13] |
何红英, 王琼, 宋江润, 等. 糖尿病患者骨关节置换术围手术期血糖控制水平对手术部位感染及病原菌分布的影响[J]. 中国感染控制杂志, 2023, 22(2): 167-174. He HY, Wang Q, Song JR, et al. Influence of peri-operative blood glucose control level on surgical site infection and pathogen distribution in patients with diabetes undergoing bone and joint replacement[J]. Chinese Journal of Infection Control, 2023, 22(2): 167-174. |
| [14] |
边森, 许方彧, 宋晓飞, 等. 关节置换术患者并发术后感染的病原菌分布与药敏特点及感染的危险因素分析[J]. 抗感染药学, 2022, 19(3): 386-390. Bian S, Xu FY, Song XF, et al. Distribution and drug sensitivity of pathogenic bacteria and risk factors of infection in patients undergoing joint replacement surgery[J]. Anti-Infection Pharmacy, 2022, 19(3): 386-390. |
| [15] |
王娜, 李少侠, 曹娜娜, 等. 人工关节置换术后假体周围感染的病原菌分布及耐药性分析[J]. 河南医学研究, 2020, 29(24): 4436-4439. Wang N, Li SX, Cao NN, et al. Analysis of pathogen distribution and drug resistance of periprosthesis infection after artificial joint replacement[J]. Henan Medical Research, 2020, 29(24): 4436-4439. DOI:10.3969/j.issn.1004-437X.2020.24.007 |
| [16] |
周一逸, 刘仪, 袁鹏, 等. 骨关节置换术后假体周围感染的病原菌特征及影响因素分析[J]. 中华医院感染学杂志, 2019, 29(14): 2189-2193. Zhou YY, Liu Y, Yuan P, et al. Etiological characteristics and influencing factors for postoperative periprosthetic joint infection in arthroplasty patients[J]. Chinese Journal of Nosocomiology, 2019, 29(14): 2189-2193. |
| [17] |
陈志, 周宗科, 沈彬, 等. 急性、迟发性、慢性假体周围感染的病原学特征及疗效分析[J]. 实用骨科杂志, 2019, 25(4): 313-316. Chen Z, Zhou ZK, Shen B, et al. Analyses of microbiology and outcome in early, delayed and late prosthetic joint infection[J]. Journal of Practical Orthopaedics, 2019, 25(4): 313-316. |
| [18] |
张东霞, 李国红, 侯照银, 等. 人工髋关节置换术后患者感染病原菌分析[J]. 中华医院感染学杂志, 2016, 26(6): 1356-1358. Zhang DX, Li GH, Hou ZY, et al. Distribution of pathogens causing postoperative infections in patients undergoing artificial hip replacement surgery[J]. Chinese Journal of Nosocomiology, 2016, 26(6): 1356-1358. |
| [19] |
王东伟, 郑大伟, 翟晓慧, 等. 人工关节置换术后感染病原菌分布与耐药性分析[J]. 中华医院感染学杂志, 2015, 25(19): 4415-4417. Wang DW, Zheng DW, Zhai XH, et al. Distribution of pathogenic bacteria and drug resistance of infections after artificial joint replacement[J]. Chinese Journal of Nosocomiology, 2015, 25(19): 4415-4417. |
| [20] |
Hu LF, Fu J, Zhou YG, et al. Trends in microbiological profiles and antibiotic resistance in periprosthetic joint infections[J]. J Int Med Res, 2021, 49(3): 3000605211002784. |
| [21] |
王晶晶, 唐朋, 钱丹, 等. 142例人工全髋关节置换术后假体周围感染的病原菌分布和耐药性分析[J]. 重庆医科大学学报, 2022, 47(8): 989-993. Wang JJ, Tang P, Qian D, et al. Analysis of pathogen distribution and drug resistance of 142 cases of periprosthetic infection after total hip arthroplasty[J]. Journal of Chongqing Medical University, 2022, 47(8): 989-993. |
| [22] |
Charalambous LT, Kim BI, Schwartz AM, et al. Prosthetic knee infection with coagulase-negative Staphylococcus: a harbinger of poor outcomes[J]. J Arthroplasty, 2022, 37(6S): S313-S320. |
| [23] |
Wimmer MD, Hischebeth GTR, Randau TM, et al. Difficult-to-treat pathogens significantly reduce infection resolution in periprosthetic joint infections[J]. Diagn Microbiol Infect Dis, 2020, 98(2): 115114. DOI:10.1016/j.diagmicrobio.2020.115114 |
| [24] |
中华医学会骨科学分会关节外科学组, 《中国PJI诊断和治疗指南》编写委员会. 中国人工关节感染诊断与治疗指南[J]. 中华外科杂志, 2021, 59(6): 430-442. Workgroup on the Guidelines for the Diagnosis and Treatment of Prosthetic Joint Infection, Joint Surgery Committee of the Chinese Orthopaedic Association. Guidelines for the diagnosis and treatment of prosthetic joint infection[J]. Chinese Journal of Surgery, 2021, 59(6): 430-442. DOI:10.3760/cma.j.cn112139-20210309-00120 |
| [25] |
Yu YL, Kong YY, Ye J, et al. Microbiological pattern of prosthetic hip and knee infections: a high-volume, single-centre experience in China[J]. J Med Microbiol, 2021, 70(3): 001305. |




 唑
唑